Zusammenfassung
Muskulär bedingte Fußfehlstellungen treten häufig in Folge anderer Erkrankungen auf. Typische Ursachen sind neurologische Erkrankungen wie z.B. Apoplex oder primäre Erkrankungen des Muskels. Durch eine verstärkte Aktivität einzelner Muskelgruppen kann es zu unterschiedlichen Fußfehlstellungen kommen. Am häufigsten tritt dabei ein Spitzfuß oder ein Klumpfuß auf. Entwickelt sich eine Fußfehlstellung vor dem Schluß der Wachstumsfugen, kann durch die Fuß-Fehlstellung zusätzlich eine knöcherne Fehlstellung mit deformierten knöchernen Strukturen des Fußskeletts auftreten, da pathologische Kräfte auf die Wachstumsfugen einwirken und dadurch eine Wachstumslenkung in Fehlstellungsrichtung eintritt. Beim Erwachsenen kann eine primär flexible Fehlstellung in ein kontraktes Stadium übergehen und die beteiligten Gelenke sekundär degenerieren.
Bevor eine Fußfehlstellung therapiert wird, sollte immer die zugrundeliegende Erkrankung diagnostiziert werden. Diese spielt vor allem, was die Prognose betrifft, eine wichtige Rolle. Des Weiteren sollte Klarheit über die genaue Pathoanatomie und auch die Pathobiomechanik herrschen. So gilt es abzugrenzen, ob eine rein weichteilige Fehlstellung vorliegt, oder auch ein knöchernes Korrelat für die Fehlstellung besteht. Weiterhin ist zu klären, ob die Fehlstellung flexibel, teilkontrakt oder kontrakt ist. Wird für die Fehlstellung keine Ursache gefunden, so spricht man von einer idiopathischen Fehlstellung. Dies betrifft am häufigsten den Spitzfuß.
Zur Korrektur einer Fußfehlstellung sind zahlreiche operative Therapiemöglichkeiten beschrieben. Auch hierfür ist eine primäre genaue Diagnostik unumgänglich, um die richtige Operationstechnik zu wählen und auch verschiedene Techniken miteinander kombinieren zu können. Da operative Maßnahmen oft eine längere Rehabilitationszeit erfordern, und/oder die betroffenen Patienten häufig ein hohes anästhesiologisches Risiko aufgrund ihrer Grund-Erkrankung aufweisen, sind diese Therapiemöglichkeiten nicht immer durchführbar bzw. mit einem hohen perioperativen Risiko verbunden.
Wird eine Fußfehlstellung durch eine isolierte Muskelkontraktur hervorgerufen, ohne dass eine knöcherne Deformität vorliegt, kann die in diesem Kapitel angeführte konservative Behandlung als unblutige und risikoarme Therapiemethode gewählt werden.
Epidemiologie und Ätiologie
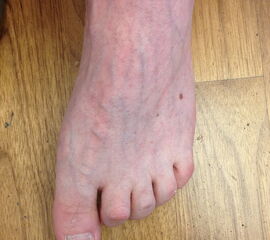
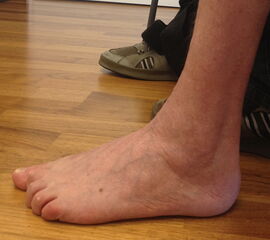
Fußfehlstellungen treten in mannigfaltiger Form und Zahl auf. Die geläufigsten Fußfehlstellungen, die mittels dieser konservativen Therapie mit Botulinumtoxin und Redressionsgipsen behandelt werden können sind:
- der Spitzfuß (Pes equinus)
- der Klumpfuß (Pes equinovarus)
- der Kletterfuß (Pes supinatus)
- der Hallux flexus (Beugekontraktur der langen Beugesehne der Großzehe)
- der Digitus flexus (Beugekontraktur der langen Beugesehnen der Kleinzehen)
Als häufigste Ursachen für die angeführten Fußfehlstellungen können folgende Erkrankungen angeführt werden:
- Idiopathisch (keine nachweisbare Erkrankung, die zur Fußfehlstellung geführt hat)
- Spastische Bewegungsstörungen (cerebrale Bewegungsstörung, ICP)
- Nach Apoplex
- Friedreich-Ataxie
- Myotonie (z.B. Curschmann-Steinert)
- Muskeldystrophie
- Fehlstellungen im Rahmen multipler kongenitaler Syndrome
Symptomatik
Häufigstes Beschwerdebild sind auffällige Gangbilder und eine Schuhdruckproblematik durch Friktionsphänomene an Prädilektionsstellen. Nicht selten treten führt der chronische Druck zu Clavus- oder Ulkusbildung. Druckbedingte Schmerzen sind meist das Hauptsymptom, während muskuläre Beschwerden sich eher von untergeordneter Bedeutung präsentieren.
Diagnostisches Vorgehen
Durch eine genaue Anamnese und körperliche Untersuchung, eventuell auch durch das Beiziehen von weiteren Fachdisziplinen (Neurologe, Kinderneurologe, Pädiater, MR-Radiologe, Neurophysiologe u.a.) sollte eine Diagnose der Grundproblematik oder Grunderkrankung erfolgen. Damit kann die weitere Prognose und der zu erwartende Verlauf besser abgeschätzt werden.
Als nächstes erfolgt die lokale Diagnostik der Fehlstellung und aller beteiligter Strukturen. Diese Untersuchung sollte immer statisch (z.B. im Stehen) und dynamisch (beim Gehen) durchgeführt werden. Gerade durch die dynamische Begutachtung lassen sich wertvolle Rückschlüsse über die funktionelle Beteiligung verschiedener Muskelgruppen erzielen. Bei muskulären oder spinalen Erkrankungen zeigt sich eine Verkürzung des M. tibialis posterior, des M. tibialis anterior bzw. des M. peroneus longus häufig nur beim Gehen, nicht aber im Stand.
Als dritte Säule des Untersuchungsalgorithmus muß geklärt werden, inwieweit bereits knöchern Fehlstellungen oder Gelenkkontrakturen bestehen. Kontrakte Fehlstellungen finden sich insbesondere bei sekundären Arthrosen. Kontrakte Fehlstellungen sowie knöcherne Deformitäten lassen sich naturgemäß durch Neurotoxine und Gipsbehandlungen nicht beeinflussen. Als einzige Ausnahme kann hier der positive Effekt von korrigierenden Gipsen bei offenen Wachstumsfugen am kindlichen Fußskelett angeführt werden. Bei diesen kann durch einen Korrekturgips eine gewisse Wachstumslenkung des Knochens „erzwungen“ werden.
Reihenfolge der Untersuchungen
- Anamnese, klinische Untersuchung
- Nativröntgenbilder (vorzugsweise Fuß- und Sprunggelenk im Stehen)
- Weitere interdisziplinäre Diagnostik soweit notwendig (Neurologe, Kinderneurologe, Pädiater, MR-Radiologe, Neurophysiologe…)
- Magnetresonanzuntersuchung von Fuß und Sprunggelenk zur Beurteilung der Weichteile und des Gelenkknorpels
- Magnetresonanzuntersuchung des Unterschenkels beidseits zur Beurteilung von fettigen Muskeldegenerationen und Muskelfibrosierung.
Therapeutisches Vorgehen
Therapieziele
Das Therapieprinzip beruht darauf, durch die gezielte Injektion von Botulinumtoxin in die für die Fußfehlstellung verantwortlichen Muskeln diese zu schwächen oder vollständig zu lähmen. Durch den Tonusverlust läßt sich der Muskel ohne großen Widerstand auf seine maximale aktuelle anatomische Länge dehnen. Durch eine anschließende Redressionsgipbehandlung mit Gipswechseln im Wochenrhythmus kann der verkürzte Muskel, Gelenkskapselgewebe, Unterhaut und Haut mit den darin verlaufenden Gefäßen und Nerven immer weiter aufgedehnt werden, bis die gewünschte Stellung des Fußes erreicht ist 123.
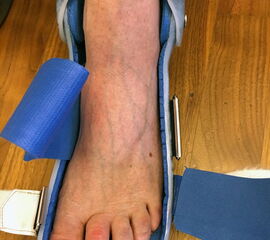
Zum Halten der erreichten Position wird eine individuell angefertigte Gehschiene, wenn möglich mit Gelenk auf Sprunggelenkniveau angepasst 45.
Therapieziel ist es, strukturelle Verkürzungen von Sehnen- und Muskelgewebe einschließlich Gelenkkapsel, Haut- und Subkutangewebe maximal Aufzudehnen, damit der Therapieeffekt weit über die Wirktzeit des Neurotoxins Botulinum A hinausgeht. Der Wirkbeginn von Botulinumtoxin A beginnt ca. 3-4 Tagen nach der Injektion, die „normale“ Wirkdauer beträgt meist ca. 3 Monate.
Indikation
- Spitzfuß
- Klumpfuß v.a. nach Apoplex
- Kletterfuß
- Flexionskontraktur des Großzehen- oder Kleinzehenbeugers
Kontraindikation
- Allergie gegen Botulinumtoxin
- Knöcherne oder kontrakte Fehlstellungen
- Lokale Infektion am Injektionspunkt für das Toxin
Vorteile
- Konservative, unblutige Therapie-Methode.
- Keine störenden Narbenbildungen.
- Überall und jederzeit durchführbar.
- Kein Anästhesierisiko oder perioperative Risiken.
- Sofortige volle Belastbarkeit der behandelten Extremität in Gips oder Orthese.
- Kalkulierbare Kosten (Botox-Anschaffung, sonographiegesteuerte Botox-Injektion, mehrere Gipsanlagen, Schienenversorgung).
- Korrekturpotential für alle an der Fehlstellung beteiligten Muskeln. 67
Nachteile
- Schmerzhaftigkeit der Injektion von Botox.
- Nachlassen des Botulinum-Effektes nach 3 Monaten.
- Dadurch Rezidivfehlstellung möglich.
- Notwendigkeit eines Ultraschallgerätes zur Vermeidung von Fehlapplikationen von Botox.
- Spannungsgefühl durch die Muskeldehnung im Gips.
- Eventuell Druckstellen an prominenten knöchernen Stellen.
- Langfristige Schienenbehandlung.
Aufklärung
Vor Beginn der Therapie sollte eine Aufklärung über die Therapie und eventuelle Probleme, erfolgen. Über potentielle Nebenwirkungen von Botulinum A besteht eine gewisse Verunsicherung. Diese sind aber als nicht zu begründen anzusehen. Jährlich werden weltweit ca. 50-70 Mio. Botox-Anwendungen durchgeführt. Pro Jahr gibt es ca. 1200 gemeldete „adverse events“ – der Großteil davon Hautrötungen und Unwohlsein 8. Die kolportierte Atemlähmung ist direkt bisher nicht nachgewiesen worden. In der Literatur sind zwei Todesfälle beschrieben. Dabei handelte es sich um zwei schwerbehinderte Patienten mit einer schweren spastischen Tetraparese, die per se ein sehr hohes Risiko haben, eine Atemproblematik mit schweren Lungenentzündungen zu entwickeln. In beiden Fällen führte eine Lungenentzündung zum Tod der Patienten. Einige Tage bis Wochen war eine Botox-Behandlung vorausgegangen. Es ließ sich nicht klären, ob die Botoxbehandlung eine negative Auswirkung auf die Atemmuskulatur hatte, welche sich bei der Lungenentzündung als letal auswirkte.
Ein weiterer Punkt, der bei der Aufklärung angesprochen werden sollte, ist die Schmerzhaftigkeit der intramuskulären Injektion und dem potentiellen Infektionsrisiko an der Injektionsstelle. Des Weiteren können durch den Korrekturgips Druckstellen an der Haut auftreten. Nach Entfernung des Gipses heilen diese Stellen aber meist innerhalb weniger Tage ab.
Abschließend muß der Patient darauf hingewiesen werden, dass es sich bei dieser Behandlung um eine symptomatische Therapie handelt und somit die eigentliche Ursache nicht adressiert wird. Daher ist auch die Möglichkeit eines Rezidivs der Fehlstellung gegeben.
Prinzipen der Therapieform
- Beachtung der optimalen Lagerung des Patienten bei der Botox-Applikation (teilweise Bauchlage).
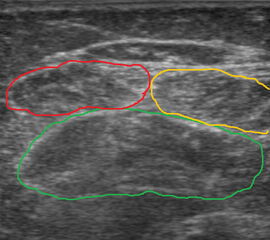
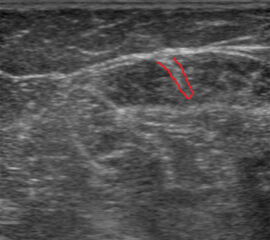
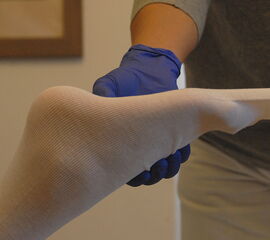
- Obligate Verwendung eines Sonographiegerätes (Nadelspitze sollte die Schallwellen des Transducers an der gewünschten Injektionsstelle im Muskel treffen – Berücksichtigen der Gewebstiefe!) zur Lagekontrolle der Nadel bei der Injektion 9 (siehe auch Abb. 3-5).
- Eventuell Begleitperson bei der Injektion (Gefahr der Fehlinjektion bei unwillkürlicher Bewegung des Patienten während der Injektion)
- Verdünnen des Botox Toxins (1 Ampulle – normalerweise 100 IU {internationale Einheiten} – wird mit 4 ml steriler Kochsalzlösung zubereitet; somit entsprechen 1 ml Flüssigkeit 25 IU Botox).
- Injektion von 3-6 IU pro kg Körpergewicht in große Muskeln und 1-2 IU pro kg Körpergewicht in kleine Muskeln.
- Für die meisten Muskeln liegt die optimale Injektionsstelle im Bereich des muskulotendinösen Überganges (Fheodoroff und Schurch, 2005).
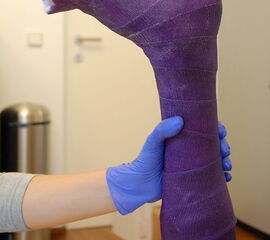
- Lagerung bei der Gipsanlage (ca. eine Woche nach Injektion). Soll die Wadenmuskulatur aufgedehnt werden, bietet die Gipsanlage in Bauchlage Vorteile. Bei flektiertem Knie entspannt sich der M. gastrocnemius (Abb. 6b).
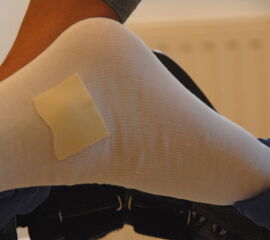
- Gutes Postern des Gipses mit Baumwoll-Schlauchverband, am besten gedoppelt. Prominente Knochen wie Innen- und Außenknöchel, sowie das Tuber calcanei werden mit selbstklebenden Schaum-Pflastern zusätzlich vor Druckschäden geschützt (Abb. 7 und 8).
- Regelmäßige Kontrollen (Haut, Stellung, Funktion) auch während der Schienenbehandlung.
Komplikationsmöglichkeiten dieser Therapieform
- Hämatom an der Injektionsstelle.
- Schmerzhaftigkeit des behandelten Muskels durch die Injektion oder die Dehnung bei der Gipsanlage.
- Infektion durch Injektion.
- Allergische Reaktion auf die injizierte Substanz. Nachlassende Wirkung bei wiederholten Injektionen durch Antikörperbildung 10.
- Fehlinjektion intravasal mit systemischer Wirkung auf Atemmuskulatur.
- Druckstellen durch Gipsbehandlung oder Schienen.
- Hautmazeration durch Schweißneigung.
Nachbehandlung
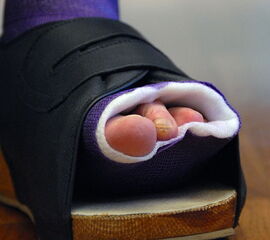
Um die erzielte Korrektur zu erhalten ist die Anpassung einer individuell angefertigten (nach Gipsmodell), abnehmbaren Unterschenkelschiene in Korrekturstellung mit oder ohne eingebautes Gelenk auf Sprunggelenksniveau zu empfehlen. Vor allem bei der Behandlung des Spitzfußes hat sich die zusätzliche Verwendung einer redressierenden Unterschenkelnachtlagerungsschiene bewährt. Bei diesen Schienen wird über Gummizügel die Wadenmuskulatur kontinuierlich gedehnt (Abb. 14 bis 16).
Vor allem bei spastischen Erkrankungen mit Nachlassen des Botox-Effektes nach ca. 3 Monaten die Fehlstellung wieder zunehmen. Eine Wiederholung der Botox-Behandlung ist im Prinzip unbegrenzt möglich.
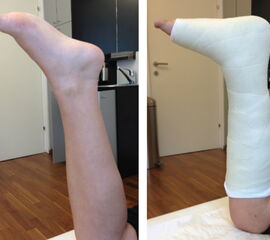
Therapietechnik (Abb. 1-17)
Perspektiven und aktuelle Trends
Durch die Botox Injektionsbehandlung mit anschließenden Redressionsgipsen wird eine Aufdehnung und damit Verlängerung der verkürzten Weichteilstrukturen erreicht. Die Korrektur kann mit Schienen gehalten werden. Besteht eine spastische Erkrankung (spastische Bewegungsstörung, Apoplex, …), kann sich nach Nachlassen des Botox-Effektes wieder eine spastische Verkürzung des Muskels entwickeln. Bei diesen Erkrankungen gilt es daher, mit den Gipsen nicht nur die spastische, sondern v.a. die strukturelle Verkürzung der Weichteile zu verbessern.
Ergebnisse
Verschiedene Autorengruppen haben inzwischen über gute Erfolge der Botox Injektionsbehandlung bei spastischen Deformitäten an Fuß und Sprunggelenk berichtet 1112. Als wesentlicher Vorteil wird das fehlende Risiko einer Überkorrektur herausgestellt, die bei operativen Sehnenverlängerung ein regelmäßig beobachtetes Problem darstellt 13. Besonders gut ist die Datenlage für die Behandlung des Pes equinus 14. Nach Apoplex kann mit einer Botox-Behandlung temporär ein ähnlich guter Effekt erzielt werden, wie nach einer selektiven Neurotomie des N. tibialis 15. Der positive Effekt einer sonographiegesteuerten Injektion auf das Behandlungsergebnis wurde in einer prospektiv randomisierten Studie belegt 16. Die Autoren führen dies vor allem auf die höhere Präzision der Botoxinjektion zurück.
In keiner der Veröffentlichungen wird über schwerwiegende Komplikationen berichtet. Pascual et al. analysierte die Dosis-Wirkungs-Beziehung an 189 konsekutive Patienten mit ICP und spastischem Pes equinus. Während bei der Gruppe der Patienten mit Diplegie eine Dosierung von 3-4 IU/kgKG für jeden Wadenmuskel ausreichte, benötigten Patienten mit Hemiplegie eine signifikant höhere Dosierung von 4-6 IU/kg KG.
Weitere Literatur
- Fheodoroff K, Schurch B, Heck G. Pocket Atlas. Treatment of Spasticity with Botulinum Toxin. 1st edn. Scherzingen, Switzerland: Saentis, 2005.