Vorbemerkung
Talusfrakturen gehören zu den seltenen Verletzungen mit einer großen Varianz in ihrer Frakturmorphologie. Sie sind für die betroffenen Patienten oft schicksalshaft, da der Talus an drei für die Fußfunktion essenziellen Gelenken beteiligt ist. Zentrale Talusfrakturen entstehen meist bei hoher Energieeinwirkung und gehen mit einem hohen Anteil an Begleitverletzungen einher. Periphere Talusfrakturen entstehen im Rahmen von Distorsionstraumata mit entsprechenden ligamentären Begleitverletzungen, insbesondere bei subtalaren Luxationen. Sie werden nicht selten übersehen und können in diesen Fällen zu einer raschen Arthroseentwicklung vor allem im Subtalargelenk führen. Ziel der operativen Versorgung von dislozierten Frakturen des Talushalses und Taluskörpers ist eine exakte anatomische Wiederherstellung der Gelenkkongruenz und Achsenverhältnisse zur Minimierung des Arthroserisikos und Vermeidung posttraumatischer Fehlstellungen sowie die Adressierung von begleitenden Instabilitäten. Bleibende Probleme nach Talusfrakturen sind neben der posttraumatischen Arthrose die Osteonekrose mit Kollaps, die Arthrofibrose und der Infekt – vorwiegend nach offenen Frakturen.
Epidemiologie und Ätiologie
Der Talus ist durch seine Beteiligung an drei funktionell bedeutsamen Gelenken des Fußes, dem oberen, dem vorderen unteren (talonavicular) und hinten unterem Sprunggelenk (subtalar) zu über 60 % mit Knorpel überzogen und besitzt eine Schlüsselrolle in der Verbindung zwischen Unterschenkel und Fuß. Seine Gefäßversorgung wird hauptsächlich durch ein Rete periostale aus den Anastomosen der A. tibialis posterior, A. tibialis anterior und A. fibularis generiert. Durch das Fehlen von Muskel- und Sehneninsertionen erfolgt die Blutversorgung des Taluskörpers hauptsächlich über die Gefäße des Sinus und Canalis tarsi am Talushals sowie über Äste der A. tibialis posterior am und im Deltaband 1.
Talusfrakturen gehören mit ihrer relativ geringen Prävalenz von 0,32-1,68% 234 zu den seltenen Verletzungen mit hoher Variabilität in ihrer Frakturmorphologie und können in zentrale und periphere Talusfrakturen unterteilt werden 5.
Zentrale Talusfrakturen
Frakturen des Taluskörpers und Talushalses, sind meist Ausdruck hoher Gewalteinwirkung (Sturz aus großer Höhe oder Verkehrsunfälle) mit einer überproportional häufigen Inzidenz von schweren Begleitverletzungen. Dabei machen Talushalsfrakturen knapp die Hälfte aller Talusfrakturen aus, wobei der Talus als „Freiträger“ im Moment der axialen Gewalteinwirkung zwischen Tibia und Kalkaneus auf den gegen eine Unterlage meist dorsalextendierten fixierten Fuß wirkt und dabei das Sustentaculum als Hypomochlion fungiert. Dagegen entstehen die Taluskorpusfrakturen (20%) am ehesten durch forcierte Plantarflexion in Kombination mit einer Rotationskomponente zum Zeitpunkt der Gewalteinwirkung oder durch einen Schermechanismus 5.
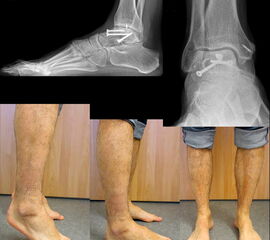
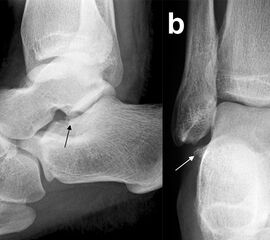
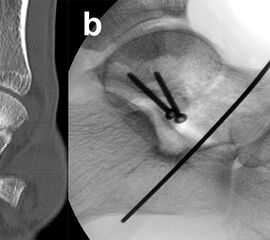
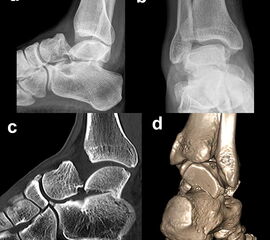
Eine exakte Abgrenzung von Taluskorpus- und Talushalsfrakturen ist allein anhand von Standard-Röntgenaufnahmen nicht sicher möglich. Inokuchi und Mitarbeiter definierten daher Talushalsfrakturen mittels CT, wobei die Frakturlinie distal vor dem Proc. fibularis talis ausläuft 6 (Abb. 1). Es ist anzunehmen, dass sich mit dieser Definition die oben angegebenen Zahlen von den Talushalsfrakturen etwas zu den Taluskorpusfrakturen verschieben, zumal diese mehrheitlich anhand von Röntgenaufnahmen erhoben wurden.
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte das Bild anklicken.
Periphere Talusfrakturen
Periphere Talusfrakturen bzw. Talusfortsatzfrakturen entstehen eher im Rahmen eines Distorsionstraumas mit einem (Sub-)Luxationsmechanismus im Subtalar-Gelenk oder ligamentären Rotationstrauma im oberen Sprunggelenk. Aufgrund der diskreten radiologischen Zeichen werden sie oft übersehen und können zu persistierenden Beschwerden mit rascher Arthroseentwicklung führen 7.
Frakturen des Processus fibularis (lateralis) tali werden meist durch indirekte Traumen mit einem Subluxationsmechanismus verursacht. Bekannt geworden sind sie durch das Auftreten bei Wintersportverletzungen, und werden demnach als Snowboarder’s fracture 8 oder Snowboarder’s ankle 9 bezeichnet.
Frakturen des Processus posterior tali sind ebenfalls oft Ausdruck einer subtalaren Luxation und entstehen oft auf den plantarflektierten Fuß durch Kompression zwischen Tibiahinterkante und Tuber calcanei 10 und sollten von einem separaten Os trigonum oder dem seltenen Talus bipartitus unterschieden werden 11.
Taluskopffrakturen werden ebenfalls zu den peripheren Frakturen gerechnet und sind Ausdruck einer Gewalteinwirkung auf das Chopart-Gelenk 125. Hier sollte vor allem nach knöchernen und ligamentären Begleitverletzungen am Kalkaneokuboidgelenk gesucht werden.
Durch Supinationsverletzungen des oberen Sprunggelenks können Flake fractures - osteochondrale Abscherfrakturen an der Talusrolle entstehen. Diese liegen mehrheitlich (antero-)lateral und müssen von einer Osteochondrosis dissecans, die eher (postero-)medial zu finden ist, und nicht immer eine Traumaanamnese aufweist, abgegrenzt werden (Zwipp, Rammelt 2014).
Symptomatik
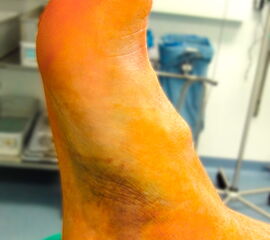
Zunächst sollte neben der allgemeinen Anamnese der genaue Unfallmechanismus eruiert werden. Hierdurch ergeben sich Hinweise zur Traumaenergie, zu initialen Fehlstellungen, Stauchungs- oder Verdrehtraumata. Bei der klinischen Untersuchung stehen Funktionseinschränkung, Art und Lokalisation der Schmerzsymptomatik, Bewegungseinschränkungen, sichtbare Fehlstellungen und insbesondere offene Wunden oder Durchblutungsstörungen der Haut im Mittelpunkt. Dislozierte zentrale Talusfrakturen können aufgrund des dünnen Weichteilmantels zur erheblichen Beeinträchtigung der Hauttrophik führen und dislozierte Fragmente sind meist deutlich sicht- und tastbar.
Bei den peripheren Talusfrakturen projizieren sich die Schmerzen meist in den Verlauf der Bandstrukturen 7. Bei polytraumatisierten Patienten ist eine Fremdanamnese und entsprechend gründliche, ggf. wiederholte klinische Untersuchung unerlässlich 13. Zudem sollte vor allem bei Luxationsfrakturen der Ausschluss eines Kompartmentsyndroms bzw. Hautnekrosen erfolgen. Im Zweifel und vor allem bei hochgradig geschlossenem Weichteilschaden sollte die Indikation zur Entlastung mittels Dermatofasziotomie großzügig gestellt werden. Wunden bei offenen Frakturen sollten erst im Operationssaal bzw. im Vorbereitungsraum beurteilt werden, um eine zusätzliche Kontamination mit Krankenhauskeimen zu vermeiden.
Diagnostik
Aufgrund des vulnerablen Weichteilmantels im Bereich des Sprunggelenks weisen dislozierte zentrale Talusfrakturen (Korpus, Hals) häufig Störungen der Hauttrophik auf. Dislokationen sind meist augenfällig (Abb. 2) und die dislozierten Fragmente lassen sich perkutan tasten. Zudem ist meist eine abnorme Fußfehlstellung bei Luxationsmechanismen erkennbar. Hier ist insbesondere bei Fragmentdruck auf die periphere Durchblutung zu achten. Eine initiale Dopplersonografie oder die Indikation zur Kompartmentdruckmessung sollte durchgeführt werden.
Bei peripheren Talusfrakturen werden meist die Beschwerden im Verlauf der Bandstrukturen angegeben 14. Sie werden nicht selten übersehen, weswegen insbesondere nach der Reposition von geschlossenen subtalaren Luxationen die Indikation zur weiterführenden Diagnostik – in diesem Falle der CT – großzügig gestellt werden sollte 7.
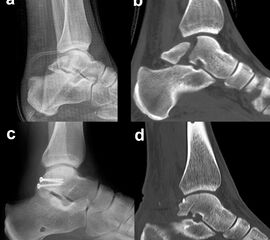
Prinzipiell werden konventionelle Röntgenaufnahmen vom OSG in 2 Ebenen (a.p. in 20° Innenrotation, „Mortise View“, und lateral) angefertigt (Abb. 1a, b). Zusätzlich können spezielle Projektionen wie die Canale oder Brodén-Aufnahme hilfreich sein, wurden in der klinischen Routine aber durch das CT oder DVT weitgehend verdrängt.
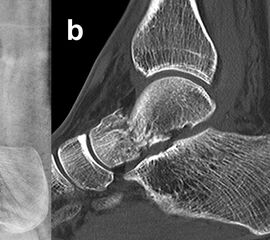
Bei in den konventionellen Aufnahmen nicht sicher auszuschließender Talusfraktur bzw. zur genauen Darstellung der Dislokation bei Taluskorpus- oder Talushalsfraktur sollte die Indikation zur CT-Diagnostik großzügig gestellt werden (Abb. 1 c, d). Insbesondere dient die CT-Diagnostik zur genauen Evaluierung der Frakturmorphologie und OP-Planung sowie auch zur Vermeidung möglicher übersehener peripherer Talusfrakturen 4.
Eine MRT-Untersuchung ist zur Primärdiagnostik nicht erforderlich, kann jedoch im Einzelfall Knorpel-, Band- und Sehnenverletzungen erkennen lassen. Eine Ausnahme stellt die Diagnose von Stressfrakturen des Talus dar, hierfür ist die MRT das Diagnostikum der Wahl 15. Für die Früherkennung einer avaskulären Nekrose oder Beurteilung der Revaskularisierung nach Fraktur ist die MRT von eingeschränkter Relevanz, da die Befunde vom Frakturödem überlagert werden 16.
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte die Bilder anklicken.
Klassifikation
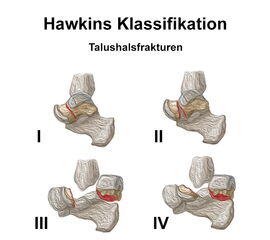
Bei der Klassifikation nach Hawkins 17, die die häufigen Talushalsfrakturen beschreibt sowie bei der im deutschen Sprachraum gebräuchlichen Klassifikation nach Marti (Marti 1978) für alle zentralen und peripheren Talusfrakturen besteht ein direkter Zusammenhang zwischen dem Dislokationsgrad und dem Risiko einer avaskulären Nekrose. Die Einteilung nach Hawkins 17, die ursprünglich 3 Typen unterschied, wurde später von Canale und Kelly 18 um einen Typ IV ergänzt.
Klassifikation der Talushalsfrakturen nach Hawkins (Abb. 3):
- Typ I: nicht dislozierte Talushalsfraktur
- Typ II: Dislokation im Subtalargelenk
- Typ III: Dislokation im Subtalargelenk und oberen Sprunggelenk
- Typ IV: Dislokation im Subtalar-, Talonavikular- und oberen Sprungegelenk 18
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte das Bild anklicken.
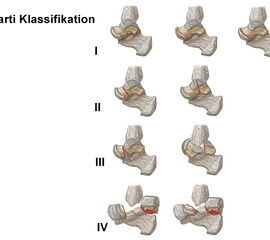
Klassifikation der Talusfrakturen nach Marti (Abb. 4):
- Typ I: periphere und osteochondrale Frakturen inklusive Taluskopffrakturen
- Typ II: nicht dislozierte zentrale Talusfrakturen (Kopf und Hals)
- Typ III: zentrale Talusfraktur (Korpus/Hals) mit Dislokation im Subtalargelenk oder oberen Sprunggelenk
- Typ IV: zentrale Talusfraktur (Kopf/Hals) mit Dislokation im Subtalar- und oberen Sprunggelenk inklusive Trümmerfrakturen und Luxation des Talonavikulargelenk
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte das Bild anklicken.
Die AO/OTA-Klassifikation 19 umfasst ebenfalls alle zentralen und peripheren Talusfrakturen. Der Talus hat in der AO-Nomenklatur die Nummer 81, die Untergruppen 1-3 beschreiben die Lokalisation Korpus (81.1), Hals (81.2) und Kopf (81.3). Die ansteigende Frakturschwere wird angelehnt an das klassische ABC-Prinzip der AO-Klassifikation für Frakturen der langen Röhrenknochen dargestellt. Bei Kopf- und Korpusfrakturen bedeutet A eine extraartikuläre Avulsion, B eine partiell intraartikuläre und C eine komplett artikuläre Fraktur. Die Typen A-D bei den Talushalsfrakturen entsprechen den Typen 1-4 nach Hawkins (s.o.).
Für die Klassifikation stellt die AO ein Online Tool zur Verfügung:
https://www2.aofoundation.org/wps/portal/surgery?showPage=diagnosis&bone=Foot&segment=Talus
Frakturen des Proc. fibularis (lateralis) tali können nach Hawkins 20 und neu gruppiert nach McCrory und Bladin 21 in 3 Typen eingeteilt werden:
- Typ 1: Extraartikuläre Avulsion (Chip)
- Typ 2: Einfache artikuläre Fraktur
- Typ 3: Mehrfragmentäre artikuläre Fraktur
Zudem können osteochondrale Taluskantenfrakturen nach Berndt und Harty 22 in 4 Stadien unterteilt werden:
- Stadium 1: fokale Knorpelkompression
- Stadium 2: partielle Ablösung des osteochondralen Fragments
- Stadium 3: vollständige Ablösung des osteochondralen Fragments
- Stadium 4: disloziertes (bis zu 180° verdrehtes) osteochondrales Fragment
Therapie
Konservative Therapie
Zentrale Frakturen, die sich in der CT als nicht disloziert (Hawkins Typ I/Marti Typ II, Typ A) bestätigt haben, können konservativ behandelt werden. Hier kann eine Protektion in einem Spezialstiefel oder Gips und eine Mobilisation mit einer Teilbelastung von 15 kg für mindestens 6 Wochen posttraumatisch durchgeführt werden. Regelmäßige Röntgenverlaufskontrollen sind bei einer konservativen Therapie unverzichtbar. Zur frühfunktionellen Nachbehandlung und Vermeidung sekundärer Dislokationen können auch diese Frakturtypen einer perkutanen Schraubenosteosynthese zugeführt werden, vor allem wenn operationspflichtige Begleitverletzungen an Sprunggelenk und Fuß vorliegen.
Inwiefern zur Ermöglichung einer frühfunktionellen Nachbehandlung eine Osteosynthese auch bei nicht dislozierten Talushals- und Taluskorpusfrakturen sinnvoll ist, ist nicht gesichert 5. Prinzipiell können in solchen Fällen unter arthroskopischer Kontrolle perkutane oder minimalinvasive Schraubenosteosynthesen Anwendung finden.
Operative Therapie
Die überwiegende Mehrzahl der Talusfrakturen bedarf der operativen Behandlung, da es sich entweder um direkte Gelenkfehlstellungen durch dislozierte intraartikuläre Frakturen oder um indirekte Gelenkfehlstellungen durch dislozierte Talushalsfrakturen handelt. Die konservative Therapie dislozierter Talusfrakturen geht aufgrund der speziellen Anatomie und eminenten biomechanischen Bedeutung des Talus für die globale Fußfunktion mit schweren Funktionsstörungen und einem sehr hohen Arthroserisiko einher 235.
Notfalleingriffe und OP-Zeitpunkt
Die meist durch hohe Gewalteinwirkung auftretenden Luxationsfrakturen stellen durch ihre ausgeprägte Weichteilschädigung aufgrund des Fragmentdruckes von innen eine Notfallindikation zur zügigen Reposition dar. Die geschlossene Reposition muss in OP-Bereitschaft und unter ausreichender Analgesie und Relaxation erfolgen. Von mehrfachen, forcierten Repositionsversuchen sollte zur Vermeidung weiterer Weichteilschäden abgesehen werden. Wenn eine geschlossene Reposition nicht möglich ist, muss eine offene Reposition über limitierte Zugänge zur Beseitigung von Interponaten und Lösen von Verhakungen erfolgen 242557.
Gelegentlich kann ein externer Distraktor oder ein perkutan eingebrachter Kirschnerdraht als Repositionshilfe dienen (Zwipp, Rammelt 2014) 26. Zur Retention der geschlossenen oder limitiert offenen Reposition und Protektion der Weichteile wird die Fraktur in der Regel mit einem temporären tibiometatarsalen Fixateur extern ruhiggestellt. Gelegentlich sind zusätzlich zur Retention transfixierende gelenküberbrückende Kirschnerdrähte notwendig 5. Die definitive Versorgung sollte dann nach entsprechender Vorbereitung und präoperativer Planung sowie dem Abschwellen der Weichteile unter optimalen Bedingungen von einem erfahrenen Team erfolgen. Erst nach der Grobreposition von Luxationsfrakturen sollte eine CT erfolgen, damit eine sinnvolle Analyse und Planung möglich sind.
Bei offenen Talusfrakturen wird entweder nach Debridement und Lavage eine primäre definitive Versorgung durchgeführt. Die Alternative ist ein zweizeitiges Vorgehen mit primärer Transfixierung mittels Fixateur externe 5.
Eine primäre definitive Osteosynthese aller zentralen Talusfrakturen am Unfalltag oder gar innerhalb weniger Stunden hat hingegen in den mittlerweile zahlreich hierzu vorliegenden Studien keinen messbaren Einfluss auf das funktionelle Ergebnis und die Rate avaskulärer Nekrosen bei Talusfrakturen 272825429.
Unter Berücksichtigung der lokalen Anatomie, insbesondere der Gefäßanastomosen in Bereich des Sinus und Canalis tarsi sowie der Äste im Lig. deltoideum 1 und in Abhängigkeit von der Frakturmorphologie, stehen mehrere operative Zugänge und Osteosyntheseverfahren zur Auswahl. In der überwiegenden Mehrzahl sind mindestens zwei Zugänge für eine ausreichende Übersicht erforderlich. Wenn eine intraoperative 3-D-Röntgenbildgebung zur Verfügung steht, kann diese aufgrund der komplexen Frakturmorphologie sehr hilfreich sein.
Talushalsfrakturen
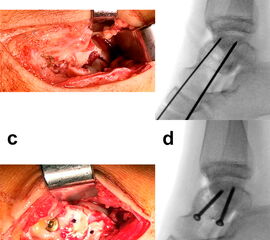
Dislozierte Talushalsfrakturen werden zur anatomischen Reposition über einen anteromedialen und über einen zusätzlichen anterolateralen Zugang adressiert 244. Durch die bilaterale Kontrolle der Reposition können Rotations- oder Achsenfehlstellungen des Talus verhindert werden. Der anteromediale Zugang wird geschwungen vom Vorderrand des Innenknöchels bis zur Tuberositas ossis navicularis ausgeführt (Abb. 5). Der anterolaterale Zugang liegt zwischen Fibulaspitze und Proc. anterior calcanei. Im eigenen Vorgehen wird ein schräg verlaufender Zugang nach Ducroquet-Ollier vor dem Außenknöchel und entlang der natürlichen Hautfältelung bevorzugt 4 (Zwipp, Rammelt 2014). Der Zugang zum Proc. fibularis tali und lateralen Talushals erfolgt direkt über den Sinus tarsi.
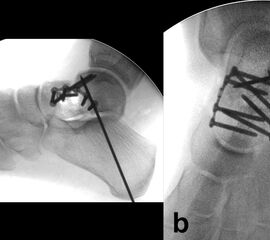
Die Reposition des Talushalses erfolgt unter wechselseitiger Sicht von medial und lateral 24. Zur Manipulation können senkrecht zur Fraktur in die Hauptfragmente eingebrachte Kirschnerdrähte hilfreich sein 4. Nach temporärer Retention mit axial eingebrachten Kirschnerdrähten und visueller sowie Bildwandlerkontrolle werden zur Stabilisierung vorzugsweise Schrauben benutzt (Abb. 6). Müssen diese nahe zum Talonavicular-Gelenk eingebracht werden, sind Doppelgewindeschrauben oder die Verwendung einer Kopfraumfräse zum Versenken des Schraubenkopfes unter Knorpelniveau erforderlich. In jedem Fall sollte bei der Schraubenosteosynthese aufgrund der typischerweise vorliegenden medialen Trümmerzonen auf die Vermeidung von Zugkräften geachtet werden, um eine Verkürzung der medialen Seite des Talus mit nachfolgender Varusfehlstellung zu vermeiden 30. Kleinste, nicht refixierbare Fragmente werden verworfen, um freien Gelenkkörpern vorzubeugen. Auf der lateralen Seite hingegen liegt recht häufig eine einfache Fraktur vor, welche in einem Kortikalis-Sporn am Proc. fibularis tali ausläuft und sich für eine Zugschraubenosteosynthese eignet. Die Verwendung kanülierter Schrauben kann im Einzelfall hilfreich sein. Es ist jedoch darauf zu achten, dass es nach dem Überbohren des Führungsdrahtes nicht zu einer erneuten Dislokation der Fragmente kommt 24.
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte das Bild anklicken.
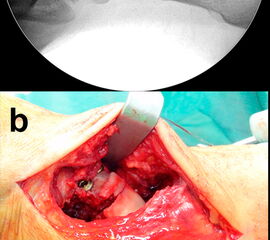
Begleitende Verletzungen, wie osteochondrale Frakturen, Sehnenrupturen oder Luxationen mit Ausriss des Retinaculums werden im Anschluss an die knöcherne Rekonstruktion versorgt (Abb. 7, 8).
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte die Bilder anklicken.
Zur Neutralisation des Varusstresses im Talushalsbereich und bei ausgeprägten Trümmerzonen, welche weit in den Taluskopf hineinreichen (Abb. 9), können alternativ anatomisch angepasste winkelstabile Platten eingesetzt werden, da Schrauben in dem kurzen Kopffragment sonst zu wenig Halt finden würden oder mitten durch die Gelenkfläche zum Os naviculare eingebracht werden müssten. 3143233 (Zwipp, Rammelt 2014}. Die Platten werden individuell eingekürzt, damit sie keine Irritation des Talonvavicular-Gelenkes oder des Innenknöchels hervorrufen. Sie werden je nach Frakturanatomie medial, lateral oder bilateral (Abb. 10) eingebracht. Eine häufige Kombination ist die mediale Platte und laterale Schraube 3230.
Verbleibt nach der Versorgung aller knöchernen Verletzungen eine ligamentäre Instabilität, so ist zur sicheren Bandheilung und damit auch Protektion der Osteosynthese eine temporäre Gelenktransfixierung für 6 Wochen indiziert 5. Dies betrifft nach der Versorgung von Talushals- und –korpusfrakturen eher das Subtalar-Gelenk (Abb. 10), nach Taluskopffrakturen eher das Chopart-Gelenk 12.
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte die Bilder anklicken.
Taluskorpusfraktur
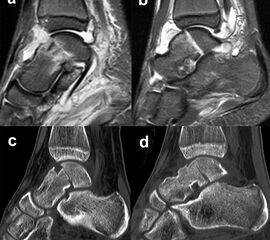
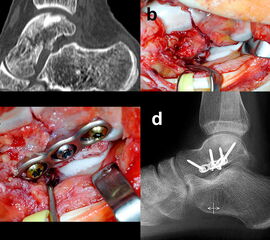
Die Zugänge zu dislozierten Taluskorpusfrakturen entsprechen im Wesentlichen denen bei Talushalsfraktur. Bei weit in den zentralen und hinteren Taluskorpus hineinreichenden Frakturen kann zur ausreichenden Übersicht und verbesserten Fragmentmanipulation eine Innenknöchelosteotomie erforderlich werden, sofern der Innenknöchel nicht ohnehin mit frakturiert ist 4. Hierzu wird der anteromediale Zugang nach proximal erweitert. Die Schraubenkanäle werden vorgeborht um eine exakte Refixierung des Innenknöchels nach der Talusosteosynthese zu gewährleisten. Die Osteotomie wird schräg auf den medialen Gelenkwinkel geführt, im eigenen Vorgehen zur besseren Stabilisierung vorzugsweise als Chevron-Osteotomie. Das Subtalargelenk ist bei Taluskorpusfrakturen regelhaft frakturiert und disloziert (Abb. 11). Zur Reposition und Überprüfung der Gelenkkongruenz im Subtalargelenk wird ein zusätzlicher anterolateraler Zugang benötigt.
Die anatomische Reposition erfolgt schrittweise unter direkter visueller Kontrolle von medial und lateral. Die temporäre Retention wird wiederum mit Kirschnerdrähten erzielt (Abb. 12). Die Hauptfragmente werden durch Schrauben, die unter Knorpelniveau versenkt werden, fixiert. Bei sagittalen Taluskorpusfrakturen werden daher vorzugsweise Doppelgewindeschrauben verwendet 34. Zur Fixierung kleinerer osteochondraler Fragmente werden vorzugsweise resorbierbare Stifte verwendet (Abb. 13). Zur Stabilisierung ausgedehnter medialer oder lateraler Trümmerzonen können anatomisch angepasste winkelstabile Platten verwendet werden. Bei diesen ist darauf zu achten, dass diese weder das Talonavicular-Gelenk noch den Innenknöchel irritieren. Gleiches gilt auch für Taluskopffrakturen, welche jedoch eher im Rahmen von Chopart-Luxationsfrakturen entstehen 12.
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte die Bilder anklicken.
Frakturen des hinteren Taluskorpus und Proc. posterior tali
Frakturen des Proc. posterior tali und Trümmerfrakturen des hinteren Anteils des Taluskorpus (Abb. 14), die vorwiegend bei komplexen Fußverletzungen anzutreffen sind, erfordern zur Reposition und Osteosynthese aufgrund ihrer Morphologie und anatomischen Lage einen posterolateralen oder (selten) posteromedialen Zugang 4. Der Zugang liegt parallel zur Achillessehne. Im Subkutangewebe ist der N. suralis zu schonen, welcher die Faszie auf Höhe der Mittellinie durchbricht und dann nach lateral zieht. Nach Eröffnen der oberflächlichen und tiefen Faszie werden Muskelbauch und Sehne des M. flexor hallucis longus unter Schonung des medial davon verlaufenden posterioren Gefäß-Nerven-Bündels nach medial beiseite gehalten.
Der Einsatz eines Femurdistraktors, welcher zwischen Tibia und Calcaneus aufgespannt wird, kann zur Übersicht über das obere und untere Sprunggelenk sehr hilfreich sein. Die anatomische Gelenkreposition und temporäre Fixierung erfolgen unter direkter Sicht. Zur Osteosynthese kommen meist Schrauben zum Einsatz (Abb. 14). Auf eine Irritation der Gelenkflächen oder der Flexor-hallucis-longus-Sehne sollte bei Einbringen der vorzugsweise kleinkalibrigen (2,7 – 3,5 mm) Schrauben geachtet werden 4.
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte das Bild anklicken.
Frakturen des Proc. fibularis tali
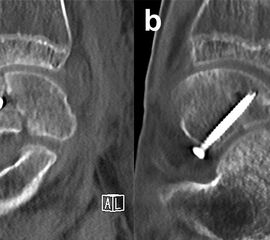
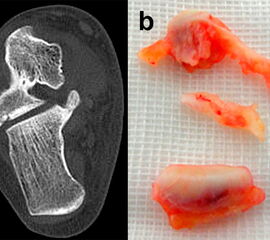
Frakturen des Proc. fibularis tali werden im konventionellen Röntgenbild nicht selten übersehen. Sie entstehen häufig nach schweren Distorsionen bzw. im Rahmen subtalarer Luxationen. Eine CT-Kontrolle nach geschlossener Reposition subtalarer Luxationen ist daher obligat (Ab. 15). Der Proc. fibularis tali ist über den anterolateralen Zugang oder schräg verlaufenden Ducroquet-Ollier-Zugang gut zu erreichen. Die subtalare Arthroskopie über anterolaterale und posterolaterale Portale bietet wie bei intraartikulären Kalkaneusfrakturen die Möglichkeit der exakten Kontrolle der geschlossenen Reposition bei einfachen Frakturformen 35. Nach anatomischer Reposition und temporärer Fixierung mittels 1,0 Kirschnerdraht erfolgt die Osteosynthese mittels Kleinfragmentschrauben (2,7 bzw. 3,5 mm), die unterhalb der Knorpel- Knochengrenze eingebracht werden und für eine ausreichende Stabilität sorgen (Abb. 16). Kleinere, nicht anatomisch refixierbare Fragmente, oder Fragmente mit starker Knorpelkontusion werden vorzugsweise exzidiert (Abb. 17). Gleiches gilt für Frakturen des Proc. posterior tali zur Vermeidung einer posttraumatischen Arthrose 23736.
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte die Bilder anklicken.
Impressionsfrakturen der medialen Gelenkfacette
Wenig Aufmerksamkeit wurde in der Literatur bislang den Impressionsfrakturen der medialen Gelenkfacette gewidmet. Wird diese jedoch nicht reponiert, droht ein chronisches Einsinken derselben mit nachfolgender Varusabweichung des Rückfußes 30. Diese Impressionen werden über einen tief angelegten medialen Zugang etwas oberhalb des tastbaren Sustentaculum tali dargestellt und angehoben (Zwipp, Rammelt 2014). Hierbei dient die mediale Facette des Calcaneus als Schablone. Zur Unterfütterung der Defekte kann autologe Spongiosa von der distalen Tibiametaphyse oder dem Calcaneus gewonnen werden (Abb. 18). Die Stabilisierung erfolgt vorzugsweise mit kleinen, winkelstabilen Platten 30.
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte das Bild anklicken.
Nachbehandlung
Das Behandlungskonzept sollte prinzipiell so konzipiert und umsetzbar sein, dass bei einer übungsstabilen Osteosynthese eine frühfunktionelle Behandlung begonnen werden kann. Eine Ausnahme stellen hochgradig instabile Frakturen oder Luxationsfrakturen dar, welche zusätzlich zur Osteosynthese eine temporäre Gelenktransfixierung benötigen 5. Diese erfolgt, falls erforderlich, mit Kirschnerdrähten für 6 Wochen, um eine stabile Bandheilung und eine erste Konsolidierung der Fraktur zu gewährleisten (s. Abb. 10).
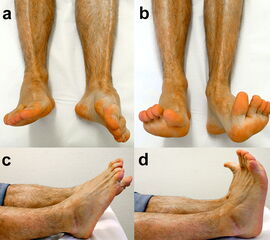
Die Nachbehandlung erfolgt prinzipiell frühfunktionell mit 15-20 kg Teilbelastung für 12 Wochen bei zentralen Talusfrakturen im abnehmbaren Spezialstiefel. Aktive und passive Bewegungsübungen für das obere und untere Sprunggelenk (incl. Chopart-Gelenk) beginnen, je nach Weichteilverhältnissen, ab dem 2. postoperativen Tag, um die postoperative Funktionseinschränkung durch Verwachsungen minimal zu halten (Abb. 19).
Zur Vollansicht und zum Lesen der Bildbeschreibung bitte das Bild anklicken.
Komplikationen und Prognose
Die Prognose einer zentralen Talusfraktur ist abhängig vom Frakturtyp, d.h. vom Luxationsgrad, dem Ausmaß der direkten Taluszerstörung, der Gelenkbeteiligung, vom primär begleitenden Weichteilschaden und vom sekundären iatrogenen Trauma (frustanes geschlossenes oder insuffizientes offenes Vorgehen) 3733828255429. Infekte und schwere Wundheilungsstörungen werden fast ausschließlich nach offenen Frakturen berichtet.
Die Entwicklung einer posttraumatischen Arthrose ist bei verbliebener Gelenkstufe bzw. Achsfehlstellung nahezu zwangsläufig 23. Übersehene periphere Frakturen führen ebenfalls regelmäßig und rasch zu einer posttraumatischen Arthrose 39. Jedoch korrelieren die in bis zu 100% erkennbarer radiologischen Anzeichen einer posttraumatischen Arthrose nicht immer mit dem klinischen funktionellen Ergebnis 28254054.
Die Entstehung einer avaskulären Nekrose hingegen ist nur bei vollständigem Befall des Taluskorpus mit anschließendem Kollaps prognostisch relevant. Eine Zone vermehrter Strahlentransparenz direkt unter der subchondralen Knochenlamelle („Hawkins-Zeichen“) im Rahmen der knöchernen Konsolidierung beweist einen vitalen Taluskörper und ist daher prognostisch günstig.
Eine Korrelation zwischen dem initialen Dislokationsgrad bei den häufigen Talushalsfrakturen und dem Auftreten einer avaskulären Nekrose wurde in zahlreichen Studien nachgewiesen (Übersicht in Zwipp, Rammelt 2014). Eine partielle Nekrose, die im MRT oder Gewebeproben nachweisbar ist oder ob es sich um eine totale Nekrose des Taluskorpus, die zum Kollaps des Talusdoms führt, handelt, ist für die Prognose entscheidend 5. Für eine totale Nekrose des Taluskorpus besteht keine Notwendigkeit einer prolongierten Entlastung 5. In vielen Fällen ist auch über Jahre eine Remodellierung des Taluskorpus unter normaler Belastung und Bewegung zu beobachten 241. Nur bei Kollaps des Talusdomes besteht die Notwendigkeit der Defektauffüllung und Korrekturarthrodese 23.
Eine sekundäre Osteotomie und anatomische Rekonstruktion von fehlverheilten Talusfrakturen oder Pseudarthrosen ist bei fehlender oder partieller Nekrose eine gute Alternative 42. Ein Hinweis auf eine Remodellierung des Talus und somit das Ausbleiben einer Totalnekrose des Taluskorpus mit Kollaps ist das Auftreten des Hawkins-Zeichens (weniger röntgendichte subchondrale Zonen im Talusdom, 6-10 Wochen nach der Fraktur) 43.
Insgesamt handelt es sich bei Talusfrakturen um potenziell schwerwiegende Verletzungen meist junger Patienten mit hoher Gewalteinwirkung und einem hohen Anteil von Begleitverletzungen. Aufgrund der essentiellen und zentralen Funktion des Talus ist im mittel- bis langfristigen Verlauf in einem hohen Anteil der Patienten mit bleibenden Funktionseinschränkungen zu rechnen. Aufgrund der genannten Herausforderungen und relativen Seltenheit der Verletzung gehört die Behandlung von Talusfrakturen in die Hand von Zentren mit einer ausreichenden Erfahrung auf diesem Gebiet.
Weitere Literatur
- Marti R (1974) Talus und Calcaneusfrakturen. In: Weber BG, Brunner C, Freuler F (Hrsg) Die Frakturenbehandlung bei Kindern und Jugendlichen. Berlin, Springer-Verlag
- Zwipp H, Rammelt S. (2014) Tscherne Unfallchirurgie: Fuß. Berlin, Heidelberg, New York, Springer-Verlag

![Abb. 7: Nebenbefundlich imponiert eine Luxation der Tibialis posterior-Sehne mit Avulsion des Retinaculums vom Innenknöchel. (b) Im Anschluss an die Osteosynthese erfolgt die Rückverlagerung der Sehne und Refixierung des Retinaculums mit Nahtanker. (Selber Patient wie in Abb. 1, 2, 5, 6].](/assets/images/8/abb07-vbjbryvm6q6bxnt.jpg)