Zusammenfassung
Der Pes cavus (Syn: Hohlfuß), spiegelt nicht eine einzige Deformität wieder, sondern drückt mit dieser Namensgebung lediglich eine über die Norm hinausgehende Längswölbung des Fußes aus. Die Ätiologien sind vielfältig, die pathologischen Kräfte, welche die Fehlstellung verursachen sind in Abhängigkeit von der Pathogenese ebenfalls variabel. Ist der Pes cavus Folge einer neuromuskulären Erkrankung, so wird der Verlauf durch die Progredienz der Grunderkrankung häufig erschwert.
Nicht nur die Anamnese des Patienten und seiner unmittelbaren Vorfahren, auch die Kenntnis des Beschwerdebildes und genaue klinische Untersuchung sind wegweisend für die Einordnung der vorliegenden Deformität. Zusätzlich sind sowohl Röntgendiagnostik als auch neurologische Untersuchung Grundlage für einen geeigneten Therapieansatz. Eine genetische Beratung bei progredienten neuromuskulären Erkrankungen ist sowohl zur Diagnosesicherung als auch zur Prognose wertvoll. Der Therapiealgorithmus berücksichtigt nicht nur das Alter des Patienten, sondern auch die Flexibilität der Gelenke, die Kenntnis der muskulären Dysbalancen und die zu erwartende Progredienz einer Pes cavus Deformität. Ein ausführliches Aufklärungsgespräch mit dem Patienten und seinen Angehörigen stellt vor allem bei neuromuskulären Erkrankungen einen wichtigen Bestandteil der Therapiestrategie dar. Häufig kann die Erwartung des Patienten bezüglich der therapeutischen Möglichkeiten nicht vollständig erfüllt werden.
Pes cavus Deformitäten stellen sowohl für Patient als auch Therapeut eine Herausforderung dar. Ziel sollte eine plantigrade Reorientierung des Fußes, eine weitgehende Balancierung der Muskelkräfte, Schmerzfreiheit und wenn möglich auch der Erhalt größtmöglicher Beweglichkeit des Fußes sein. Progrediente oder auch bereits kontrakte Deformitäten lassen sich oft nur durch Arthrodesen ausreichend korrigieren, um wieder dauerhaft einen plantigraden Auftritt des Fußes sicherzustellen.
Einleitung
Die Pes cavus Deformitäten sind infolge unterschiedlicher Pathogenese in ihrem klinischen Erscheinungsbild und ihrer Tendenz zur Progredienz sehr variabel. Diese Varianz erschwert die therapeutischen Ansätze. Eine genaue Anamneseerhebung, sowohl des Patienten als auch seiner direkten Vorfahren und die exakte klinische Untersuchung sind ebenso wichtig wie die radiologische und neurophysiologische Diagnostik, gegebenenfalls ergänzt durch eine genetische Abklärung und Beratung.
Epidemiologie und Ätiologie
Unter dem Begriff Pes cavus werden erworbene Fußdeformitäten zusammengefasst. Dabei kann es sich um Folgen von Lähmungen, um posttraumatische Deformitäten, Residuen einer Klumpfuß-Fehlstellung, Folge einer neuromuskulären Erkrankung oder um eine idiopathische Fehlstellung handeln 1.
Infolge der hohen Inzidenz verschiedener neuromuskulären Erkrankungen, insbesondere der Hereditären motorisch-sensiblen Neuropathie, HMSN Typ I (Charcot-Marie-Tooth) mit 40 /100.000 2 ist besonders bei einem im Erwachsenalter neu aufgetretenen Pes cavus zunächst die Familienanamnese wichtig und kann Hinweise auf eine hereditäre Komponente der Erkrankung geben.
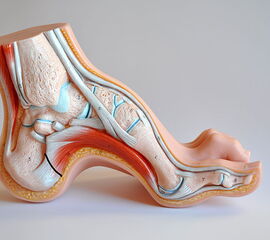
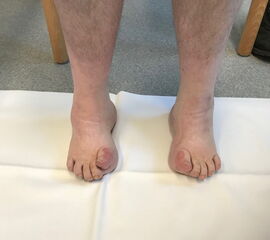
Allen Formen gemeinsam ist eine pathologische Betonung der Längswölbung infolge einer fixierten Plantarflexion des Vorfußes im Verhältnis zum Rückfuß 3. Häufig bilden sich Veränderungen des Rückfußes erst sekundär aus. Die meisten Hohlfußdeformitäten sind nicht nur in der Sagittalebene durch pathologische Erhöhung der Fußlängswölbung gezeichnet, sondern in allen drei Dimensionen, auch in der Transversal- und Frontalebene deformiert. So entsteht ein Pes cavovarus oder Pes cavovalgus. Eine Adduktion des Vor- und Mittelfußes ist oft mit dem Pes cavovarus vergesellschaftet, es gibt aber auch Hohlknickfüsse mit einer Abduktion des Vor- und Mittelfußes. Ebenso kann ein Spitzfuß und ein Hackenfuß mit einem Hohlfuß kombiniert sein.
Infolge muskulärer Dysbalancen, meistens mit Übergewicht der extrinsischen Muskeln, entstehen Kräfte, welche eine Spitzfußdeformität des Vorfußes hervorrufen. Der M. peroneus longus entwickelt eine Dominanz über den M. tibialis anterior und der M. tibialis posterior über die Wirkung des M. peroneus brevis. Die Aktivität des M. extensor digitorum longus überwiegt die intrinsischen Grundgliedbeuger. Es kann eine Plantarisierung des Metatarsale I vorliegen oder aber aller fünf Metatarsalia. Diese pathologischen Krafteinwirkungen führen zunächst zu einer flexiblen, später rigiden Vor- und Rückfußdeformität.
Abhängig von den Dysbalancen sind folgende Morphologien in allen drei Raumebenen zu differenzieren:
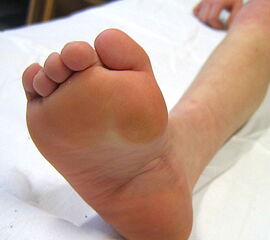
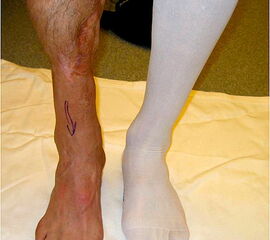
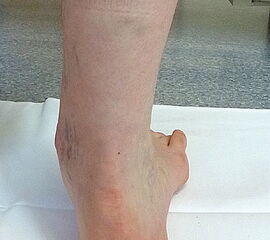
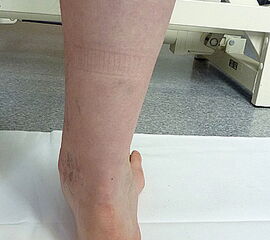
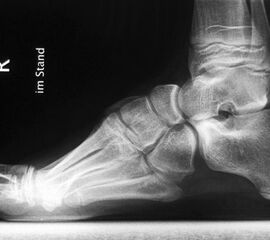
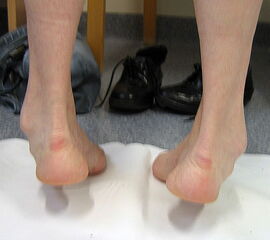
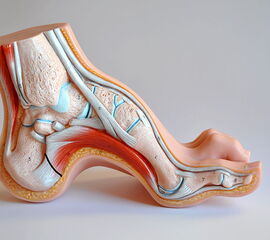
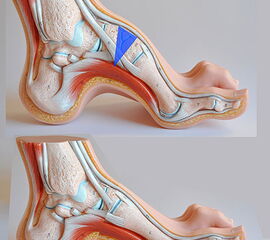
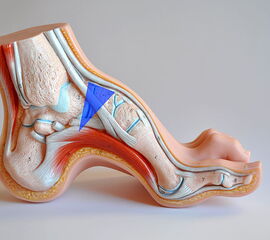
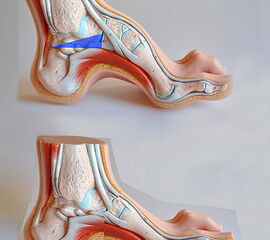
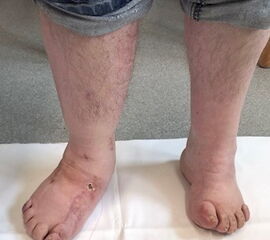
- Vorfuß in fixierter Plantarflexion des ersten Strahls (medialer Hohlfuß, Ballenhohlfuß, Pes cavovarus) (Abb.1 und 2)
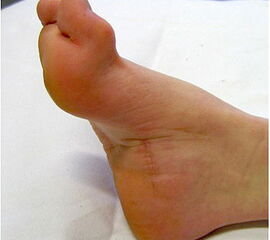
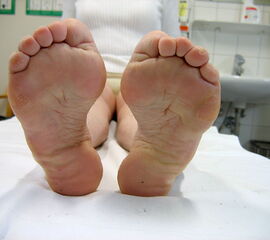
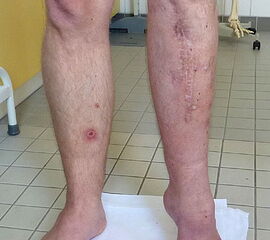
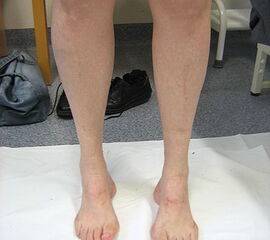
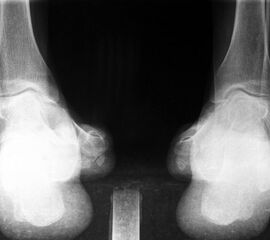
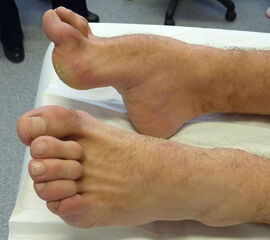
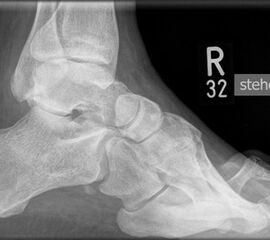
- Vorfuß in fixierter Plantarflexion aller Zehen- und Mittelfußstrahlen (direkter Hohlfuß, Pes cavus) (Abb. 3)
- Rückfuß in Equinus kombiniert mit rectus, valgus oder varus (Pes equinocavus, Pes equinocavovalgus /-cavovarus)
- Rückfuß im „Calcaneus“ (Hackenfuß) als rectus, valgus oder varus (Pes calcaneocavus, Pes calcaneocavovalgus /-varus)
- Rückfuß sagittal neutral, kombiniert mit rectus, valgus oder varus (Pes cavus, Pes cavovalgus, Pes cavovarus)
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: A. Simon
Folgende Ätiologien werden unterschieden:
Die häufigste neuromuskuläre Erkrankung, welche mit einem progredienten Pes cavus vergesellschaftet ist, ist die Gruppe der hereditären motosensorischen Neuropathien (HSMN) Typ I A und B (Syn.: Charcot Marie Tooth) mit ca. 78 % beidseitigem Befall 4.
Die wichtigsten Ursachen sind im Folgenden aufgeführt (Döderlein 2000):
Medialer Hohlfuß und direkter Hohlfuß bei progredienten neurologischen Erkrankungen
- HMSN Typ I A,B und Typ II
- Muskeldystrophie
- Myotone Dystrophie
- spinale Muskelatrophie
- spastische Spinalparese
- Tethered cord Syndrom
- Diastematomyelie
- Friedreich Ataxie
Medialer Hohlfuß und direkter Hohlfuß bei nicht progredienten, neurologischen Erkrankungen
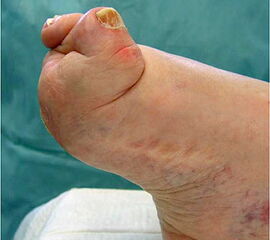
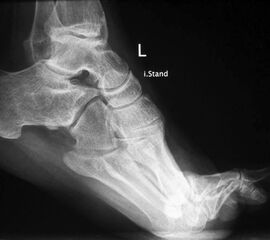
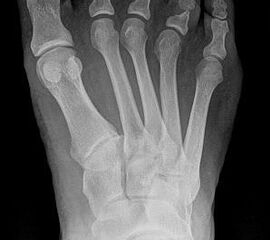
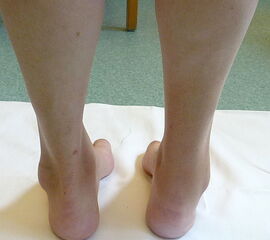
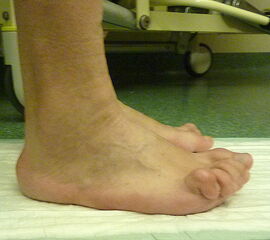
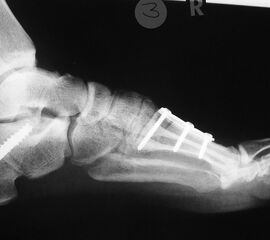
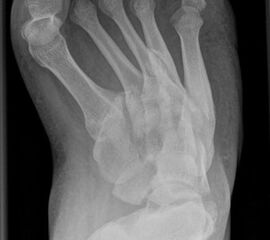
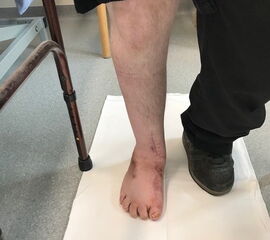
- Poliomyelitis (Abb. 4)
- Arthrogryposis multiplex congenita (AMC)
- MMC (Spina bifida)
- Infantile Zerebralparese
- apoplektischer Insult
- Schädel-Hirn-Trauma
- Querschnittslähmung
- psychische Erkrankungen
Medialer Hohlfuß und direkter Hohlfuß bei nicht neurologischen Erkrankungen
- Coalitiones des Rückfußes
- posttraumatisch (Abb. 5)
- postinfektiös
- iatrogen
- rheumatoid
- diabetisch
- lymphatisch
- syndromatisch
Hackenhohlfuß bei neurologischen progredienten Erkrankungen
- Muskeldystrophie
- HMSN
Hackenhohlfuß bei nicht progredienten, neurologischen Erkrankungen
- Poliomyelitis
- infantile Zerebralparese
- Spina bifida
- Tethered cord syndrom
Hackenhohlfuß bei nicht neurologischen Erkrankungen
- iatrogen
- „Chinesinnenfuß“
- posttraumatisch
Spitzhohlfuß
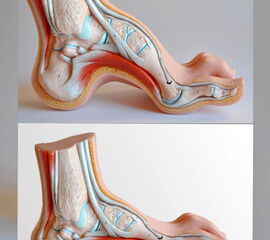
- diverse neurogene und nicht neurogene Erkrankungen (Abb. 6 und 7)
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: A. Simon
Knickhohlfuß
- Ätiologie ungeklärt (Abb. 8 bis 10)
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: A. Simon
Wirkt bei neurologischen Erkrankungen die Dysbalance der Muskelkräfte sukzessive deformierend, so besteht nach traumatischer Sehnenruptur ein abrupter Beginn der deformierenden Kräfte und kann je nach Art des Funktionsverlustes zu einer Cavus Deformität führen. Insbesondere bei einem noch wachsenden Skelett entwickeln sich häufig Deformitäten der Knochen und Gelenke.
Liegt eine Ruptur der Sehne des M. peronaeus brevis vor, überwiegt die Funktion der Tibialis posterior Sehne und der Tibialis anterior Sehne. Dadurch wird der Rückfuß in der Frontalebene in verstärkte Inversion verlagert, in der Sagittalebene die Längswölbung akzentuiert.
Bei Funktionsverlust der Tibialis anterior Sehne zieht der M.peroneus longus das Os metatarsale I ohne antagonistische Balance nach plantar und ruft somit die Cavovarus Fehlstellung im Sinne eines medialen Ballenhohlfußes hervor. Die verbleibenden Fußheber (M. extensor hallucis longus und M. extensor digitorm longus, M. peronaeus tertius) versuchen die fehlende Tibialis anterior Funktion bei der Einleitung der Schwungphase und bei der Einleitung der Standphase zu kompensieren. Dieser Mechanismus wird als Extensorensubstitution bezeichnet. Durch die verstärkte Aktivität der langen Zehenextensoren wird die Bildung von Krallenzehen begünstigt.
Symptomatik
Auch in der Symptomatik spiegelt sich die Vielfalt der Hohlfußdeformitäten wider:
Medialer Hohlfuß (Ballenhohlfuß, Pes cavovarus)
- Druckdolenz unter dem ersten Metatarsalekopf
- Druckdolenz unter dem lateralen Rückfuß
- Laterale Instabilität im oberen und unteren Sprunggelenk, rezidivierende Inversionstraumata
Zusätzlich bei Progredienz der neurologischen Grunderkrankung:
- schnellere Ermüdung der unteren Extremität bei körperlicher Belastung
- Propulsionsphase des Fusses geschwächt, meist mit Kippung des Rückfußes in die Inversion
- Parästhesien, typischerweise strumpfförmig
- Koordinationsprobleme
Direkter Hohlfuß (Pes cavus)
- Druckdolenz unter allen Metatarsaleköpfen
- Druckdolenzen über den proximalen Interphalangealgelenken der Kleinzehen
Zusätzlich bei Progredienz der neurologischen Grunderkrankung:
- Fußhebung geschwächt, dadurch tapsiger Gang
- strumpfförmige Parästhesien
Hackenhohlfuß
- Abrollen des Fusses zur Schwungphase nicht möglich, schwerfälliger Gang
- Schnelle Ermüdbarkeit unter Gehbelastung
- Konsekutive Entwicklung eines Kauerganges
Spitzhohlfuß
- Druckdolenzen unter allen Metatarsaleköpfen
- Unelastisches Gangbild durch mangelnden Fersenkontakt in der Standphase, „Stolzieren“
Zusätzlich bei Progredienz der neurologischen Grunderkrankung:
- Abkippen des Fusses in die Inversions- oder Eversionsdeformität des Rückfusses bei muskulären Dysbalance
Diagnostisches Vorgehen
Klinische Untersuchung
a) Inspektion
Inspektion des Patienten mit entkleideten Beinen (nicht nur mit hochgezogener Hose):
Inspektion im Stand
- von vorne
- von beiden Seiten
- von hinten
Folgende Befunde werden erhoben:
- Beinachse
- Form der Füße
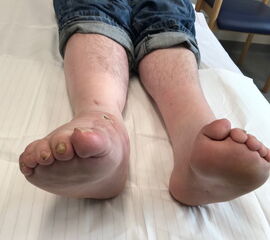
- Morphologie der Beinmuskeln (Seitendifferenz, Waden distal dünn (Abb. 11), Narben)
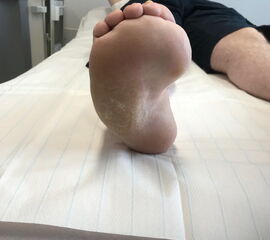
Inspektion im Liegen von plantar
- Beschwielung
- plantare Prominenzen
b) Palpation
Palpation im Liegen
- Hauttemperatur
- Hydrosis
- periphere arterielle Pulsationen
- Druckdolenzen
- Sensibilität der gesamten Beine im Seitenvergleich (Parästhesien)
Funktionsprüfung im Liegen 5
- passive Funktionsprüfung sämtlicher Zehen-, Fuß- und Sprunggelenke
- Stabilität des oberen und unteren Sprunggelenks 6
- aktive Bewegung sämtlicher Zehen-, Fuß- und Sprunggelenke
- Balance der Bewegungen
- Flexibilität
- isometrische Muskeltests als grob orientierender neurologischer Überblick
Funktionsprüfung im Stand 7
- Standbild beidbeinig, einbeinig links und rechts, Koordination
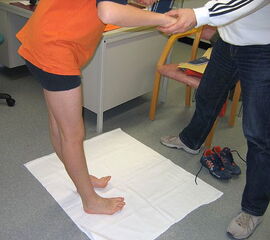
- Coleman Block Test: Prüfung der Flexibilität von Vor- und Rückfuß (Abb. 12 und 13: Coleman Block Test: Flexibilität des Rückfußes )
- Zehenstand beidbeinig, Hackenstand beidbeinig
- Hüpfen einbeinig (Achsabweichungen, Koordination)
- Gangbild barfuss betrachtet von hinten, von der Seite und von vorne
- Gangbild mit geschlossenen Patientenaugen: Koordination
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: A. Simon
Schließlich ist bei der Untersuchung der gesamte Bewegungsapparat einzubeziehen. Nicht selten führen bereits diskrete Varusfehlstellungen des Rückfusses zu Problemen an Knie 8, Hüfte 9 oder Wirbelsäule 10. In einer aktuellen epidemiologischen Studie aus Dänemark wurde ein Zusammenhang von Fuß- und Rückenproblemen in über 55 % der Patienten berichtet 11.
Radiologische Diagnostik
a) Standardröntgendiagnostik
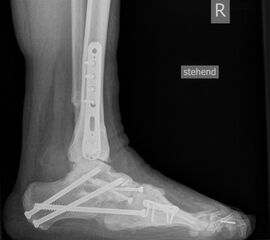
- Fuß belastet dp und seitlich (Abb. 14 und 15)
- Saltzman view (Abb. 16)
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: A. Simon
Typische Merkmale der Standard-dp-Röntgenaufnahme des Fußes im Stand
- Talus und Calcaneus verlaufen fast parallel
- Os naviculare ist gegenüber dem Talus nach medial gedrängt
- Metatarsalia überlappen sich basisnah
- Metatarsale I erscheint verkürzt
- Metatarsus adductus
Typische Merkmale der Standard-Seitaufnahme des Fußes im Stand
- Knöchelgabel ist außen rotiert
- Talus und Calcaneus verlaufen fast parallel
- Sinus tarsi ist einsehbar
- Subtalare Gelenklinie verläuft horizontal und ist breit einsehbar
- Der Abstand Malleolus medialis zum Os naviculare ist verkürzt
- Der Calcaneus erscheint verkürzt
- Der Krümmungsscheitel des Fußes ist erhöht
- Calcaneus pitch ist meist erhöht, der Rückfuß Equinus ist eher selten 12
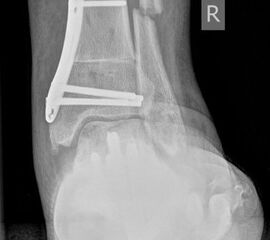
Typische Merkmale des Saltzman View
- Calcaneus steht varisch zur Tibialängsachse
- Der erste Zehenstrahl ist medial erkennbar
- Konsekutive varische Gelenklinie des oberen Sprunggelenkes
b) Ergänzende Röntgendiagnostik
- Oberes Sprunggelenk ap und seitlich
- Gehaltene Aufnahmen des Sprunggelenks bei Verdacht auf Instabilität 6
- ganzer Fuß schräg
- Brodenaufnahmen von medial und lateral 40° (z. B. zur Beurteilung einer Coalitio)
c) Computertomogramm
- bei Verdacht auf knöcherne Pathologien wie Coalitio
- zu Arthroseabklärung
d) Magnetresonanztomografie
- Knochenmarködem
- Sehnendarstellung (z. B. Tenosynovialitiden, Ruptur Peronealsehnen)
- Knorpelbeschaffenheit
- Weichteilpathologien
e) Ultraschalldiagnostik
- Tendinitiden
- Tenosynovialitiden
Neurologische Untersuchung
Die fachärztliche neurologische und neurophysiologische Diagnostik ist bei dem Verdacht auf eine neuromuskulären Erkrankung unabdingbar. Sowohl die Aussage zu funktionellen Defiziten als auch die Progredienz gilt es festzustellen. Die elektrophysiologischen Untersuchungen umfassen EMG und NLG. Teilweise besteht auch die Indikation zu einer Nerven- bzw. Muskelbiopsie.
Genetische Diagnostik und Beratung
Unverändert ist es nicht möglich durch eine Gentherapie eine drohende neuromuskuläre Erkrankung abzuwenden. Dennoch ist es ratsam, beim klinischen Verdacht einer HMSN eine genetische Beratung aus folgenden Gründen heraus durchführen zu lassen:
- die Prognose der Erkrankung einzuschätzen
- die Diagnose zu sichern
- den Patienten auf Wunsch über den zu erwartenden Verlauf und über das Risiko der Vererbung der Erkrankung aufzuklären
Therapie
Biomechanische Überlegungen zur Therapieplanung
Im Hinblick auf die Therapieplanung kann der mediale Hohlfuß (Ballenhohlfuß, Lähmungshohlfuß, Pes cavovarus), welcher durch ein plantarisiertes Os metatarsale I charakterisiert ist von dem direkten Hohlfuss (Pes cavus), bei welchem sämtliche Zehenstrahlen und die distalen Metatarsalia plantarisiert stehen bzw. eine Spitzfußstellung vorliegt (Vorfußequinus), unterschieden werden (Döderlein 2000).
Biomechanische Überlegungen zum medialen Hohlfuß (Ballenhohlfuß)
Der „klassische“ mediale Hohlfuß (Ballenhohlfuß) führt durch die, gegenüber den übrigen Metatarsalia, plantarisierte Stellung des Metatarsale I auf ebenem Untergrund zu einer pronierten Vorfußstellung, welche den Rückfuß unter Belastung über die Drehachse des Chopart- und Subtalargelenkes sekundär in eine Calcaneus varus Deformität zwingt. Die schmerzhafte Beschwielung unter dem Metatarsale I Kopf stellt häufig das erste Symptom dar. Bei neuromuskulärer Genese fällt eine schnellere Ermüdung der Fußmotorik bei gewohnter Gehstrecke auf. Biomechanisch stehen die Übermacht des M. peroneus longus bzw. die Schwächung des M. tibialis anterior im Vordergrund (Abb.17) 13.
Infolge der konsekutiven Varisierung des Calcaneus neigt der Patient zu Inversionstraumata des oberen und unteren Sprunggelenkes. Unsicherheit besteht auf unebenem Untergrund. Eine Überdehnung des lateralen Kapselbandapparates des oberen Sprunggelenkes mit Schmerzen in der lateralen Rückfußregion und eine vermehrte Beschwielung der plantaren lateralen Calcaneusregion prägen das klinische Bild. Infolge der mangelnden Fußhebung kann gelegentlich zusätzlich ein Spitzfuß entstehen, da die Funktion des plantarflektierenden M. triceps surae überwiegt (Abb. 18). Langfristig begünstigt die auch im oberen Sprunggelenk erhöhte Belastung der medialen Gelenkanteile die Entstehung einer medial betonten Arthrose 14.
Durch die plantarflektierte Stellung im oberen Sprungelenk wird die Knöchelgabel infolge der dorsal schmaleren Form der Trochlea tali weiter destabilisiert und die Neigung zum Inversionstrauma nimmt bei häufig zu findender Schwäche des M. peronaeus brevis und damit überwiegender Kraft des M. tibialis posterior weiter zu (Abb. 19). Stürze, sogar mit Avulsionsfraktur des Processus anterior calcanei bzw. knöchernem Ausriss des Ligamentum bifurkatum, können die Folge sein 1.
Biomechanische Überlegungen zum direkten Hohlfuß
Der direkte Hohlfuß zeigt im gesamten Vorfuß durch die steilgestellten Metatarsalia I-V nicht nur eine Betonung der Vorfuß-Equinusstellung mit schmerzhafter plantarer Beschwielung aller Metatarsaliaköpfe, sondern auch eine transversale Verbreiterung (Spreizung) der distalen Metatarsalia und Phalangen. Eine Inversion des Rückfußes kann durch zusätzliche Dysbalancen gelegentlich konsekutiv entstehen.
Da der balancierende Effekt der intrinsischen Muskulatur ausbleibt, welcher die Grundphalangen plantarflektieren würde, zieht die übermächtige extrinsische Muskulatur (M. extensor digitorum longus) infolge ihrer Ansätze an den Endphalangen die Grundphalangen in die ungehinderte Hyperdorsalextension. Wie eine Ziehharmonika wird der Vorfuß dem Rückfuß angenähert (Abb. 20). Es bildet sich eine Klauenzehendeformität. Die Metatarsaleköpfe werden in die Plantarflexion „geschoben“. Der Drehpunkt der Bewegungsachse der Grundgelenke verschiebt sich nach plantar und selbst die langen Flexoren (M. flexor digitorum longus) fungieren als Dorsalextensoren des Grundgliedes und verstärken die Deformität.
Die verstärkte Aufspreizung des Vorfußes resultiert ebenfalls aus der Schwächung der intrinsischen Muskulatur, welche in normaler Funktion auch eine transversale Verspannung der distalen Metatarsalia bewirkt. Die intermetatarsal verlaufenden Anteile der M. interossei ermöglichen eine aktive Verspannung zwischen den einzelnen Metatarsalia.
Durch Schwächung der intrinsischen Grundgliedflexoren entstehen flexible, später kontrakte Klauenzehen.
Liegt zusätzlich eine Schwächung des M. tibialis anterior vor, so entfällt die balancierte Anhebung der medialen Fußsäule, die langen Extensoren der Zehen werden verstärkt auch zur Fußhebung eingesetzt. Es entsteht die sogenannte Extensorensubstitution, eine Situation in welcher M. extensor hallucis longus und M. extensor digitorum longus den M. tibialis anterior-Ausfall kompensieren. Der Einsatz der langen Zehenextensoren als Fußheber verstärkt die Krallenzehendeformität. Gleichzeitig wird das Längsgewölbe ziehharmonikaartig zusammengeschoben, was die Pes cavus Stellung begünstigt.
Nach einer traumatischen Ruptur der Tibials anterior Sehne kann der gleiche pathologische Mechanismus beobachtet werden (Abb. 21, 22).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: A. Simon
Werden von der Dysbalance auch Muskeln betroffen, welche das Chopartgelenk und das Subtalargelenk stabilisieren, so entsteht bei Schwächung der Peronealsehnen und einem relativen Überwiegen des M. tibialis posterior eine vermehrte Inversion des Rückfußes. Das Os naviculare wird nach medial verschoben, der Taluskopf wandert nach lateral. Der Calcaneus wird in eine varische Position gedrängt. Somit resultiert ein Pes cavovarus.
Überwiegt jedoch die Kraft der Peronealsehnen gegenüber dem M. tibialis posterior, so reagiert das als Kardangelenk fungierende Chopart- und Subtalargelenk im entgegengesetzten Sinn. Es kommt zu einer Eversion im Chopartgelenk und einer Valgisierung des Calcaneus. Diese Deformität ist bei neuromuskulären Erkrankungen nicht so häufig anzutreffen. Es würde ein Pes cavovalgus entstehen.
Biomechanische Überlegungen zum Hackenhohlfuß
Der Hackenhohlfuß ist die Deformität, welche am seltensten anzutreffen ist. Er entsteht durch einen vermehrten Zug des M. tibialis anterior und ggf. Peronaeus tertius bei gleichzeitiger Schwäche des M. triceps surae. Die Kraft des M. tibialis anterior und M. peronaeus tertius erfährt keinen Gegenspieler, aufgrund des insuffizienten M. tricsps surae. Dadurch wird der Calcaneus in der Sagittalebene in eine steilere Position geschoben, der Winkel der Längsachse des Calcaneus zum Untergrund, der sog. Calcaneus pitch, vergrößert sich auf pathologische Werte.
Konservative Therapie
Die Varianz der Pathogenese erschwert die Therapieplanung. Eine progrediente neurologische Symptomatik ist ebenso zu berücksichtigen wie die Beurteilung, ob eine flexible oder rigide Deformität vorliegt. Operative Korrekturen bedürfen vor allem im Wachstumsalter einer genauen Analyse der motorischen Dysbalancen.
- Physiotherapie bei muskulären Dysbalancen, insbesondere zur Verbesserung der lateralen Stabilisierung des Sprunggelenks 15. Verschiedene Techniken der Physiotherapie stehen hier zur Verfügung 16. Eine wissenschaftliche Evidenz für die Überlegenheit einer bestimmten Technik gibt es nicht. Liegt zusätzlich eine spastische Komponente vor, so können die Ergebnisse durch die gleichzeitige Gabe von Botulinum Toxin verbessert werden 17. Auch wenn Physiotherapie und sensomotorische Trainingskonzepte bei neuromuskulären Erkrankungen als Therapieform anerkannt sind 18, gibt es unverändert wenig wissenschaftliche Daten 19.
- Osteopathie bei semirigiden Gelenkverhältnissen 20. In Einzelfallberichten wurde über eine Verbesserung der Rückfußmobilität berichtet. Erschwert wird die Beurteilung der Methode aufgrund der Inhomogenität der behandelten Patienten. Eine Mobilisierung teilkontrakter Gelenke durch eine osteopathische Behandlung ist aber sicher möglich 21. Inwieweit dies zu einer dauerhaften Besserung der Situation führt, ist stark von der zu Grunde liegenden Erkrankung abhängig.
- Milde, flexible Deformitäten eines Pes cavovarus lassen sich häufig durch Einlagen mit einem lateralen Keil oder einer Außenranderhöhung deutlich verbessern 22, zusätzlich kann eine Tieferbettung des Metatarsale I erfolgen. Der Effekt dieser Maßnahme ist eine mechanische Entlastung und Unterstützung der Peronaeus brevis Sehne. Gleichzeitig ist das tief stehende Metatarsale I weniger pronierend wirksam.
- Orthesen zur Stabilisierung des oberen und unteren Sprunggelenkes sind vor allem zur Kompensation von ausgefallenen Muskeln hilfreich 12. Insbesondere lassen sich flexible und teilflexible Stellungen ausgleichen. Aufgrund der großen morphologischen Varianz der Sprunggelenke mit teils sehr weit dorsal stehender Fibula sind individuell gefertigte Orthesen durch ihre bessere Passform den Standardorthesen ohne Anpassung überlegen 23. Als alleinige Maßnahme bei einer spastischen Kontraktur sind Orthesen häufig nicht ausreichend 24. Hier ist meist zusätzlich eine dosierte operative Verlängerung des spastischen Muskels oder der Einsatz von Botulinum Toxin notwendig, um den Muskelzug zu verringern 17.
Operative Therapie
Zielsetzung einer Operation ist die
- plantigrade Fußstellung, womit nicht nur die Druckdolenzen behoben werden, sondern auch
- der Fuß als Fundament des Körpers orthograd ausgerichtet werden soll.
- Reduktion und Beseitigung von Schmerzen.
- Balancierung der Muskelkräfte.
- Verbesserung der Koordination.
Im Therapiealgorhythmus sollten folgende grundlegende Gesichtspunkte Berücksichtigung finden:
- Beim wachsenden Skelett können Sehnentransfers remodellierend wirken und später erforderliche größere Knocheneingriffe oft noch vermeiden 25.
- Werden Sehnentranspositionen oder Sehnentransfers geplant ist die Funktionsfähigkeit des zu transponierenden Muskels Voraussetzung für eine erfolgreiche Funktionsübernahme und bedarf der präoperativen neurophysiologischen Diagnostik (Döderlein 2000).
- Solange eine gute Flexibilität der Gelenke vorliegt, sollten Korrekturosteotomien und Sehnentransfers den Vorrang haben und Arthrodesen möglichst vermieden werden. Ausnahmen sind erhebliche muskuläre Dysbalancen mit Destabilisierungen infolge von Paresen 26272829303132.
- Liegen kontrakte Deformitäten vor, so sind zur plantigraden Reorientierung des Fußes Korrekturarthrodesen erforderlich 333431.
Operationen bei flexiblen Deformitäten
a) Medialer Hohlfuß (Ballenhohlfuß)
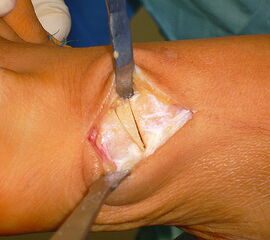
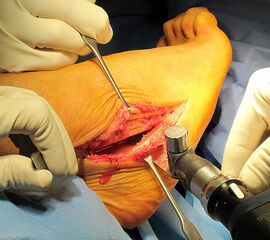
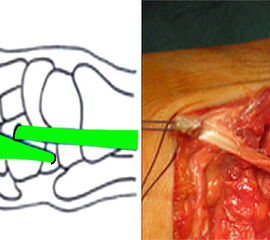
OP nach Steindler: Die verdickte und kontrakte Plantarfaszie wird komplett durchtrennt. Gelegentlich ist bei Kontraktur der Beugesehnen auch der calcaneare Ansatz des M. flexor digitorum brevis mit abzulösen. Dieser Eingriff steht zu Beginn der Hohlfußkorrektur. Der Zugang erfolgt über einen kleinen medialen Schnitt, über welchen sie die Plantarfaszie gut erreichen lässt (Abb. 23 und 24).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: M. Walther
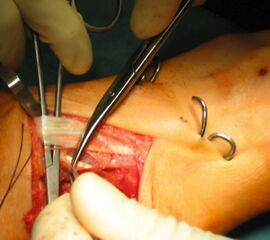
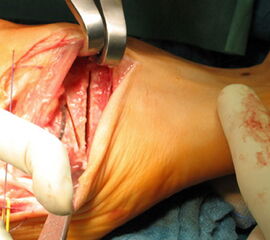
OP nach Jones: Transossäre Transposition der Sehne des M. extensor hallucis longus durch das distale Os metatarsale I. Dies bewirkt eine Elevation des distalen Os metatarsale (Abb. 25). In modifizierter OP-Technik erfolgt zusätzlich die Arthrodese des Interphalangealgelenkes der Großzehe, da die Endphalanx bei abgelöster Sehne keine aktive Dorsalextension mehr durchführen kann 25. Zu beachten ist, dass der Jones Sehnentransfer einen erheblichen Eingriff in die Fußmechanik darstellt. Insbesondere bei einem gleichzeitigen Transfer der Peronaeus longus Sehne auf den Fußaußenrand besteht das Risiko eines elevierten 1. Strahls 35. Dies ist einer der Gründe, warum die OP nach Jones zunehmend zugunsten der elevierenden Osteotomien des Os metatarsale I verlassen wurde. Zusätzlich neigt die Großzehe nach Jones-OP zu einer leicht plantarflektierten Stellung mit der Gefahr von Druckdolenzen am medialen Nagelwall bis hin zum Unguis incarnatus und zur Paronychie.
Elevierende schließende Basisosteotomie des proximalen Os metatarsale I oder plantar öffnende Osteotomie des Os cuneiforme mediale bzw. aller Ossa cuneifomia: Die pathologische Wirkung des plantarisierten Os metatarsale I wird durch Entnahme eines basisnahen dorsalen Keils neutralisiert (Abb. 26 und 27). Diese Operation wird immer mit einem zuvor durchgeführten plantaren Weichteilrelease kombiniert. Gelegentlich ist bei rigidem Rückfuß auch eine zusätzliche lateralisierende Calcaneusosteotomie erforderlich, um den Fuß plantigrad einzustellen (Abb.28) 32.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: A. Simon
Sehnentranspositionen: Je nach Ergebnis der neurophysiologischen Untersuchung ist bei normalen EMG- und
NLG-Werten die hälftige oder komplette Transposition einer Sehne indiziert. Meist ist die Funktion des M. peronaeus brevis und/oder des M. tibialis ant. abgeschwächt, so dass zur Balancierung des Standes und Gangablaufes meist die Sehne des M. tibiais posterior durch die Membrana interossea auf den lateralen Fußrücken, oder augmentierend auch in die Sehne des M. peroneaus brevis (OP nach Codivilla) eingenäht wird (Döderlein 2000). Aufgrund der besseren Kontraktionsfähigkeit kann alternativ auch die Sehne des M. peronaeus longus zur Verbesserung der Eversionskraft auf die Basis des Os metatarsale V oder die distale Sehne des M. peronaeus brevis transponiert werden.
Calcaneusosteotomie nach Dwyer oder lateral verschiebende Calcaneusosteotomie: Besteht trotz Vorfußkorrektur noch eine Rigidität im Chopartgelenk bzw. im subtalaren Gelenk mit Varusdeformität des Calcaneus so ist eine lateral schliessende Keilosteotomie nach Dwyer oder eine valgisierende Verschiebeosteotomie des Calcaneus sinnvoll (Abb. 29), um den Fuß wieder orthograd unter die Tibiaachse zu stellen 28. Nachteil der Dwyer-Osteotomie ist die Verkürzung des Calcaneus. Bei der alternativen lateralen Verschiebung des Calcaneus sollte immer das Rentinakulum des Tarsaltunnels medialseitig geöffnet werden (Tarsaltdachspaltung), um einem Impingement mit neurovaskulären Komplikationen vorzubeugen.
b) Direkter Hohlfuß (Pes Cavus)
OP nach Steindler: siehe unter a) medialer Hohlfuß.
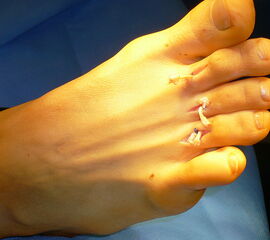
Girdlestone-Taylor Beugesehnentransfer: Die OP-Indikation ist bei flexiblen Hammerzehendeformitäten infolge geschwächter intrinsischer Muskulatur (Mm. lumbricales, Mm. interossei) gegeben. Die Sehne des Flexor digitorum longus wird plantarseitig identifiziert und ansatznah abgelöst, längs gespalten und dorsal auf der Grundphalanx mit sich vernäht (Abb. 30) (Döderlein 2000).
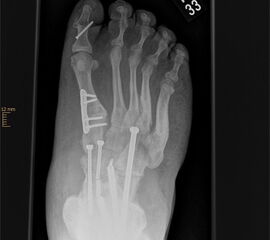
OP nach Hibbs: Transposition der langen Zehenstrecker auf die Fußrückenmitte. Es werden die langen Extensoren der Zehen am Fußrücken durchtrennt (Abb. 31). Der proximale Sehnenanteil wird zur Unterstützung des M. tibialis ant. an das Os cuneiforme lat. transossär fixiert (Abb. 32). Der distale Anteil der Extensorensehnen wird auf den Fußrücken weichteilig in neutraler Stellung der Zehen fixiert (Abb. 33). Ziel der OP ist es, einen synergistisch zum M. tibialis anterior wirkenden Muskelzug herzustellen, bei gleichzeitiger Therapie der Krallenzehendeformitäten (Döderlein 2000).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: A. Simon
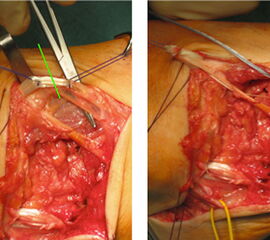
Mittelfußosteotomie nach Cole: Diese in zwei Raumebenen korrigierende Osteotomie erlaubt eine sagittale Korrektur durch Entnahme eines dreidimensionalen, dorsalbasigen Knochenkeils in Verbindung mit einer Derotation des Vorfußes gegen den Rückfuß. Von allen Korrekturosteotomien bietet dieses Verfahren die größten Korrekturmöglichkeiten, setzt aber ein flexibles Chopartgelenk voraus 36. Das blaue Dreieck in Abb. 34 markiert die Resektionsebene, welche sich in Höhe des Naviculocuneiformegelenks befindet (Abb. 34 und 35).
Sehnentranspositionen: Ziel ist die Augmentation insuffizienter Muskelkräfte durch die Versetzung von Sehnen intakter Muskeln. Die OP Planung erfolgt auf der Basis einer neurophysiologischen Untersuchung. Sehnen können hälftig oder komplett transponiert werden. Bei der Korrektur des direkten Hohlfußes wird häufig die Transposition der hälftigen Sehne des M. tibialis post. auf die Sehne des M. peronaeus brevis zum Ausgleich einer Insuffizienz der Peronealmuskulatur durchgeführt. Beim Ausfall der Fußheber und der Peronealmuskulatur erfolgt die komplette Transposition der Tib. posterior Sehne durch die Membrana interossea auf den Fußrücken mit knöcherner Fixation am Os cuneiforme laterale zur Unterstützung der Dorsalflexion im oberen Sprunggelenk.
c) Hackenhohlfuß
OP nach Steindler: siehe unter a) und b)
Augmentation der Achillessehne: Die Transposition der Flexor digitorum longus Sehne oder einer Peronealsehne zur Unterstützung der Plantarflexion kann keine vollständige Kompensation der Achillessehnenkraft bewirken, jedoch die Funktion verbessern (Döderlein, 2000).
Operationen bei kontrakten Rückfußdeformitäten
a) Medialer Hohlfuß (Ballenhohlfuß)
Elevierende Lisfrancarthrodese I (bis III): Diese technisch sehr anspruchsvolle Arthrodese erfasst zwar oft den Scheitel der Cavusdeformität, kann aber bei rigidem Chopartgelenk keine ausreichende Rückfußkorrektur bewirken und wird daher selten angewandt.
Reorientierende Chopartarthrodese nach Imhäuser/Cramer: Durch die Entnahme eines dorsalbasigen Knochenkeils unter Resektion des Chopart-Gelenks kann die direkte Hohlfußdeformität korrigiert werden. Die OP-Aufklärung sollte insbesondere wie auch bei allen anderen resezierenden Rückfußarthrodesen auf die Verkürzung des Fußes hinweisen (Abb. 36).
Reorientierende Triplearthrodese nach Hoke: Die Resektionsschnitte der Gelenklinien des subtalaren und Copartgelenkes beinhalten eine Keilform mit fußrückenseitiger Basis im Chopartgelenk. Je nach Ausmaß der Kalkaneusfehlstellung kann durch Entnahme eine Keils mit lateraler Basis im subtalaren Gelenk eine orthograde Einstellung des Rückfußes erreicht werden (Döderlein 2000).
Reorientierende Triplearthrodese nach Lambrinudi: Durch eine distalbasige Keilentnahme des Subtalargelenkes wird eine Spitzfußfehlstellung des Rückfußes in die Neutralposition überführt und somit der Dorsalflexionsanschlag im oberen Sprunggelenk therapiert (Abb. 37). Auch bei dieser Tripelarthrodese sind Korrekturen in allen drei Raumebenen möglich, in Verbindung mit einer guten Stabilisierung des Fußes, was insbesondere bei Lähmungen Vorteile bietet (Döderlein 2000).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken.
b) Direkter Hohlfuß
Reorientierende Chopartarthrodese nach Imhäuser/Cramer: Durch die Entnahme eines dorsalbasigen Knochenkeils unter Resektion des Chopart-Gelenks kann die Hohlfußdeformität korrigiert werden. Allerdings ist die Möglichkeit einen ausgerägten Rückfußvarus durch eine alleinige Chopartarthrodese zu korrigieren limitiert, eine valgisiernde Calcaneusosteotomie (Dwyer, oder verschiebend) ist dann zusätzlich indiziert. Der Ausgleich einer Vorfußpronation gelingt dagegen durch eine Derotation in der Arthrodese gut. Die OP-Aufklärung sollte insbesondere wie auch bei allen anderen resezierenden Rückfußarthrodesen auf die Verkürzung des Fußes hinweisen 37.
Reorientierende Triplearthrodese nach Hoke: Die Resektionsschnitte der Gelenklinien des subtalaren und Copartgelenkes beinhalten eine Keilform mit fußrückenseitiger Basis im Chopartgelenk und/oder lateraler Basis im subtalaren Gelenk um die orthograde Einstellung des Rückfußes zu bewirken (Döderlein 2000). Durch eine ausreichende Keilresektion können auch sehr schwere Fehlstellungen gut korrigiert werden 38.
Reorientierende Triplearthrodese nach Lambrinudi: Durch eine distalbasige Keilentnahme des Subtalargelenkes wird eine Spitzfußfehlstellung des Rückfußes in die Neutralposition überführt und somit der Dorsalflexionsanschlag im oberen Sprunggelenk therapiert (Abb. 37). Auch bei dieser Tripelarthrodese sind Korrekturen in allen drei Raumebenen möglich (Döderlein 2000).
c) Hackenhohlfuß
Die plantigrade Einstellung des Fußes ist das Ziel, um dann mit orthetischer Unterstützung Stand und Gangbild zu verbessern. Korrekturarthrodesen sind ggf. indiziert.
d) Korrektur des Rotationsfehlers
Häufig ist nicht nur die komplexe Korrektur des gesamten Fußes indiziert sondern auch bei verbleibendem Außenrotationsfehler zwischen Fuß und Unterschenkel eine derotierende Tibia- (Unterschenkel-) osteotomie erforderlich:
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: A. Simon
Weitere Literatur
- Döderlein L, Wenz W, Schneider U. Der Hohlfuß. Springer, 2000.