Zusammenfassung
Bandverletzungen des Sprunggelenks sind die mit Abstand häufigsten Sportverletzungen. Aber auch im Alltag kommt es immer wieder zu Verletzungen des lateralen Kapsel-Band-Apparats. Die Diagnose erfolgt auf der Basis einer klinischen Untersuchung gestellt. Ergänzend kann die Sonographie eingesetzt werden. Röntgenaufnahmen dienen zum Frakturausschluss. Weitere bildgebende Verfahren, insbesondere das MRT, werden dann verwendet, wenn sich klinisch der Verdacht auf weitere Verletzungen (z.B. Syndesmose, Knorpel, Sehnen) ergibt. zur Diagnose von Begleitverletzungen eingesetzt. Die Behandlung der isolierten lateralen Kapsel-Band-Ruptur ist konservativ. Das Risiko für die Entstehung einer chronischen lateralen Instabilität wird mit 10-20 % beziffert. Ursache kann ein sensomotorisches Defizit sowie ein insuffizient verheilter Kapsel-Band-Komplexes sein. Insbesondere bei persistierender mechanischer Instabilität besteht bei fehlendem Ansprechen auf konservative Therapiemaßnahmen die Indikation zur operativen Rekonstruktion des Kapsel-Band-Apparats. Dabei werden heute überwiegend anatomische Rekonstruktionsverfahren durchgeführt, die aufgrund besserer Langzeitergebnisse den Tenodeseoperationen überlegen sind.
Einführung
Etwa 30 % aller Sportverletzungen betreffen den lateralen Kapsel-Band-Apparat des Sprunggelenks 12. Besonders hoch ist das Risiko bei Sportarten wie Basketball, Volleyball, Fußball und Tanzen. 85 % dieser Verletzungen entstehen in Folge eines Inversionstraumas des Sprunggelenks 2. Im deutschsprachigen Raum haben vor allem die Arbeiten von Zwipp et al. die Bedeutung der konservativen Behandlung unterstrichen 3. In der Mehrzahl der Fälle führt die konservative Behandlung zu guten Ergebnissen 4. In 10-20% der Fälle, bei Sportlern teilweise in bis zu 40% kommt es im Verlauf zu einer chronischen Sprunggelenkinstabilität 5. Darüber hinaus können Begleitverletzungen wie Risse oder Instabilitäten der Peronealsehnen, freie Gelenkskörper, Instabilitäten der angrenzenden Gelenke, Knorpelverletzungen oder eine überschießende Narbenbildung Restbeschwerden verursachen 6.
Anatomie und Biomechanik
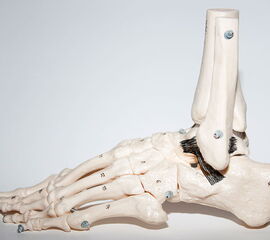
Die knöcherne Malleolengabel wird von Tibia und Fibula gebildet, die beiden Knochen werden durch die vorderen und hinteren Syndesmosenbänder, sowie die Membrana interossea stabilisiert. Der am häufigsten verletzte laterale Bandkomplex besteht aus dem Ligamentum talofibulare anterius (LTFA), dem Ligamentum fibulocalcaneare (LFC) und dem Ligamentum talofibulare posterius (LFTP) zusammen. Der typische Unfallmechanismus ist die forcierte Plantarflexion und Inversion des Sprunggelenks 7. Das LFTA ist das schwächste der drei Außenbänder und wird am häufigsten verletzt 8. Das LFTA limitiert die Plantarflexion und die Innenrotation 9. Das LFC ist 2-3,5-mal stabiler als das LFTA. In etwa 25 % der Fälle treten kombinierte Läsionen des LFTA und des LFC auf.
Risikofaktoren für Verletzungen des Bandapparats
Propriozeptive Defizite des Sprunggelenks, eine schlechte muskuläre Stabilisierung, sowie eine eingeschränkte Beweglichkeit, insbesondere der Dorsalextension, steigern das Risiko für laterale Kapselband Verletzungen sowie das Risiko für eine erneute Distorsion (Second Stage Injury) 1011. Ein insuffizientes tibio-talares Kontainment 12 reduziert die mechanischen Führung des Gelenks. Ein vermehrter Rückfußvarus erhöht die Belastung des lateralen Kapselband Apparats und wird als weiterer Risikofaktor für die Entwicklung einer chronischen Instabilität angesehen 1314. In einer Studie an Rekruten wurde ein hoher BMI sowie die Körpergröße als Risikofaktoren für eine chronische Sprunggelenkinstabilität identifiziert {ref: 25135102}
Klinik und Diagnostik
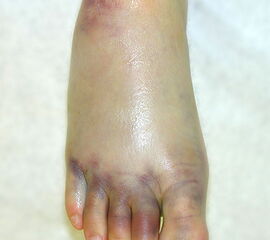
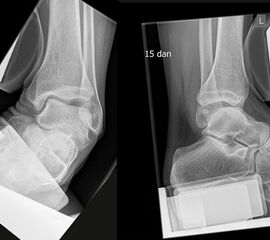
Die klinischen Beschwerden nach dem Distorsionstrauma liefern wichtige Anhaltspunkte für die Schwere der Verletzung. Kann nach einem Distorsionstrauma der Fuß voll belastet werden, ist eine knöcherne unwahrscheinlich 15. Bei einer Verletzung des lateralen Kapsel-Band-Apparats finden sich Schwellung, Hämatom (Abb. 2) sowie - je nach Ausmaß der Instabilität - ein positiver Talusvorschub und eine laterale Aufklappbarkeit 16.
Typische Begleitverletzungen der Sprunggelenkdistorsion sind Luxationen der Peronealsehnen, Rupturen der Peronealsehnen sowie Verletzungen des unteren Sprunggelenks, der Syndesmose und des Calcaneocuboidalgelenks. Bei Grad III Verletzungen finden sich in über 80% der Fälle Schäden des Nervus peronaeus und des Nervus tibialis 17. Direkt nach dem Trauma ist aufgrund von Schmerzen und Schwellungen die Aussagekraft der klinischen Untersuchung oft eingeschränkt. Die größte Reliabilität und Spezifität bietet die klinische Untersuchung 4-7 Tage nach der Verletzung 18. Besteht nach 4-7 Tagen der klinische Verdacht auf eine Begleitverletzung, bzw. findet sich ein inadäquat hohes Schmerzniveau, lassen sich die meisten Pathologien mit einer MRT Untersuchung des Rückfusses umfassend beurteilen (Szeimies 2014).
Bei Druckschmerzhaftigkeit im Verlauf des LFTA findet sich in 52% der Patienten eine Ruptur, besteht Druckschmerzhaftigkeit auch über dem LFC besteht eine Ruptur in 72% der Patienten 19. Während das LFTA normalerweise an der fibularen Insertion rupturiert, liegt die Läsion des LFC meist im Bereich der calcanearen Insertionsstelle 20.
In der Literatur finden sich verschiedene Klassifikationssysteme. Teilweise orientieren sich diese an der Anzahl der rupturierten Bänder, andere haben den Fokus auf dem Ausmaß der Verletzung. Die von Maffulli et al. 19 vorgeschlagene Einteilung orientiert sich vor allem an Klinik und Ausmaß der Instabilität (Tabelle 1). Da in der Mehrzahl der Fälle jenseits der Röntgenuntersuchung keine Bildgebung erfolgt, hat sich diese Einteilung im klinischen Alltag bewährt.
Klinische Tests
Die Tests werden bei gesunder Gegenseite im Seitenvergleich durchgeführt. Ein schmerzbedingter hoher Muskeltonus kann die Beurteilbarkeit bei akuten Verletzungen stark einschränken, was die klinische Bedeutung der Test bei der akuten Verletzung erheblich einschränkt. Im Gegensatz zur gehaltenen Röntgenaufnahme hat der Untersucher bei den klinischen Stresstests die Möglichkeit dem Patienten abzulenken bzw. einen Überraschungseffekt zu nutzen. Weiterhin kann die Belastung gut dosiert werden. Trotzdem haben die klinischen Stabilitätstests in der akuten Situation für die Therapieentscheidung nur geringe Relevanz. Entscheidend ist die in Tabelle 1 darstellte Symptomatik, welche gut mit dem Ausmaß des strukturellen Schadens korreliert. Ist das Ausmaß des Schadens sicher zu dokumentieren (z.B. Profisport, Haftung) sollte eine MRT Untersuchung durchgeführt werden.
Vorderer Schubladentest (LFTA)
Der vordere Schubladentest dient zur Beurteilung der Stabilität des LFTA. Der auf dem Rücken liegende oder sitzende Patient wird bei flektiertem Kniegelenk untersucht. Um die knöcherne Stabilisierung des Gelenks auszuschalten wird das Sprunggelenk 10° plantar flektiert. Eine Hand umfasst die distale Tibia, die andere den Calcaneus 21. Eine vermehrte ventrale Translation deutet auf eine mechanische Instabilität des LFTA hin. Eine vermehrte Translation mit einem weichen Anschlag in Plantarflexion und einem harten Anschlag in Dorsalextension (LFC Unterspannung) deutet auf eine isolierte Verletzung des LFTA bei intaktem LFC hin. Ein weicher Anschlag in 10° Plantarflexion und Dorsalextension ist verdächtig auf eine Läsion beider Bänder. Als pathologisch gilt eine vordere Schublade von > 10 mm, bzw. eine Seitendifferenz von > 3 mm 2223.
Laterale Aufklappbarkeit (LFC)
Die Inversion des Rückfußes bei neutral stehendem Sprunggelenk dient zur Beurteilung des LFC. Dabei ist es oft schwierig, die Bewegung des unteren Sprunggelenks von einer vermehrten Aufklappbarkeit des oberen Sprunggelenks zu differenzieren. Die laterale Aufklappbarkeit lässt sich zuverlässiger auf Röntgenaufnahmen beurteilen 24. Die Normwerte werden in der Literatur zwischen 5° und über 20° angegeben 25. Vor allem die Seitendifferenz ist Hinweis auf eine Bandverletzung.
Bildgebung
Röntgenaufnahmen dienen vor allem zum Ausschluss einer knöchernen Verletzung und umfassen Aufnahmen des Sprunggelenks anterior-posterior, lateral und 20° Innenrotation (Mortise view). Die über viele Jahre empfohlenen gehaltenen Aufnahmen haben ihre Bedeutung bei der Akutverletzung vollständig verloren, da sie die Behandlungsstrategie nicht beeinflussen (Abb. 2). Bei einer chronischen Instabilität liefen gehaltene Aufnahmen zusätzliche Informationen, wobei auch hier falsch negative Befunde möglich sind 26. Die höchste Zuverlässigkeit liefert die dynamische Untersuchung in Narkose 27
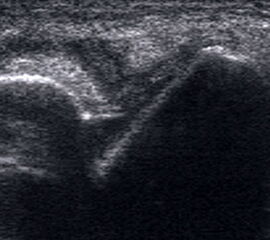
Mithilfe von Ultraschall (siehe auch „Sonographische Diagnostik an Sprunggelenk und Fuß“) lässt sich in der dynamischen Untersuchung eine Instabilität nachweisen 28. Ein Kalibersprung des Bandes sowie ein von Flüssigkeit umspülter Bandstumpf sind weitere sonographische Zeichen einer Bandruptur (Abb.3). Das Untersuchungsverfahren kann bei medialen Instabilitäten ebenso eingesetzt werden wie bei der lateralen Instabilität 29. Auch zum Ausschluss von Syndesmosenverletzungen hat die dynamische Ultraschalluntersuchung eine sehr hohe Sensitivität und Spezifität 30. Beurteilt wird in Höhe der Syndesmose die Translation der Fibula gegenüber der Tibia im Seitenvergleich.
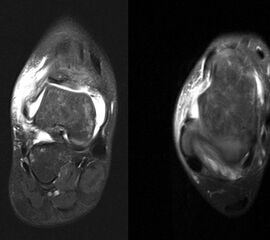
Schnittbildverfahren sind immer dann indiziert, wenn der Verdacht auf Begleitverletzungen besteht, das Schmerzniveau inadäquat hoch ist, oder die akuten Beschwerden innerhalb einer Woche nicht weitgehend abgeklungen sind 31 (Abb. 4-6).
Begleitverletzungen
Die Häufigkeit von Begleitverletzungen bei Kapselbandverletzungen des Sprunggelenks wird unterschätzt. Dabei haben Begleitverletzungen bezüglich der Prognose häufig eine größere Relevanz als die eigentliche Bandruptur. Nur geringe rückläufige Beschwerden während der ersten Woche nach dem Trauma, ein inadäquat hohes Schmerzniveau sowie der klinische Verdacht auf Begleitläsionen im Rahmen der Erst- bzw. Kontrolluntersuchung sollten daher Anlass für eine weiterführende Diagnostik sein. Gleiches gilt für Restbeschwerden über mehrere Monate. In der Literatur werden bis zu 30% Restbeschwerden nach einem Jahr angegeben 16.
Häufige Begleitpathologien nach Kapselband-Verletzungen des Sprunggelenks 18323334
- 86% Schäden des N. peronaeus
- 77% Tenosynovitis der Peronealsehnen
- 67% Anterolaterales Impingement
- 54% Einrisse des peronealen Retinakulums
- 49% Synovitis des Sprunggelenks
- 25% Freie Gelenkkörper, Knorpelschäden
- 24% Einrisse der Peronaeus brevis Sehne
- 16% Verletzungen der Syndesmose
- 5% Läsionen des medialen Bandapparates
Konservative Therapie
Die überwiegende Zahl von Kapsel-Band-Verletzungen am Sprunggelenk sprechen gut auf eine konservative Behandlung an 35. Die Akutbehandlung besteht aus Belastungsreduktion, Kühlung, Kompression und Hochlagern (RICE = rest, ice, compression, elevation).
Bis zum Abklingen der akuten Symptomatik (typischerweise 7-10 Tage) kann das Sprunggelenk mit einer Gipsschiene ruhiggestellt werden 3637, eine längere Rückstellung bietet keine Vorteile. Die Gabe von nichtsteroidalen Antiphlogistika erfolgt nach Bedarf und in Abhängigkeit von Begleiterkrankungen.
Die die funktionelle Behandlung mit Bandagen, Tape und Orthesen über sechs Wochen hat sich in verschiedenen hochwertigen Studien der Gipsruhigstellung überlegen gezeigt 38. Bezüglich der Stabilität bietet Tape keinen Vorteil gegenüber einer Orthese, führt aber signifikant häufiger zu Hautirritationen 39. Der zweite Baustein der konservativen Therapie ist die physiotherapeutische Behandlung. Neben schwellungsreduzierenden Maßnahmen (Lymphdrainage, Ultraschall) liegt der Fokus auf einem Training der Propriozeption und der Kräftigung der aktiven Stabilisierung des Sprunggelenks 40. Die Wirksamkeit dieses Konzeptes wird an vielen Stellen in der Literatur belegt 41. Aktuelle Arbeiten zeigen, dass die Konzentration der Rezeptoren in der Zone des Band-Knochen-Übergangs gute Voraussetzungen für eine Regeneration der nervalen Innervation bieten 42.
| Verletzung | Klinik | Ausmaß der Instabilität | Therapiekonzept | |
|---|---|---|---|---|
| Grad I | Zerrung | Gelenk belastbar, geringe bis mäßige Schwellung. | Keine mechanische Instabilität | Sprunggelenkorthese für 6 Wochen |
| Grad II | Teilruptur, Ruptur LFTA | Hämatom, Schwellung, Lastaufnahme meist unter Schmerzen noch möglich. Druckschmerz vor allem über dem LFTA. | Geringgradiger Talusvorschub, keine laterale Aufklappbarkeit | Sprunggelenkorthese für 6 Wochen Propriozeptives Trainingsprogramm |
| Grad III | Komplette Ruptur LFTA und LFC | Großflächige Einblutung, massive Schwellung und Druckschmerzhaftigkeit, Lastaufnahme erschwert bis unmöglich. | Hochgradige Instabilität mit Talusvorschub und laterale Aufklappbarkeit | Unterschenkelgipsschiene für 3-10 Tage bis zur Abschwellung, anschließend Orthese für 6 Wochen. Propriozeptives Trainingsprogramm |
Tipps und Tricks: Die primäre Behandlung von Verletzungen des lateralen Kapselbandapparats am Sprunggelenk ist konservativ. „Konservative Behandlung“ darf aber in keinem Fall mit „keine Behandlung“ gleichgesetzt werden. Ziel ist eine ausreichende Stabilisierung des Gelenks für sechs Wochen um ein Heilen der Bandstrukturen zu ermöglichen in Verbindung mit einem propriozeptiven Training und einem Aufbau der muskulären Stabilisierung des Gelenks. Bei Verdacht auf eine Mitbeteiligung der Syndesmose, bei anhaltenden Beschwerden oder inadäquat hohem Schmerzniveau besteht die Indikation zum MRT.
Operative Behandlung
Existiert trotz konsequent durchgeführtem Rehabilitationsprogramm nach sechs Monaten eine persistierende Instabilität, besteht die Indikation zur operativen Kapselbandrekonstruktion 16. Solange keine sekundären Schäden eingetreten sind, führt die frühsekundäre operative Kapsel-Band-Rekonstruktion zu ähnlich guten Ergebnissen wie eine primäre Rekonstruktion. Aber auch nach operativer Rekonstruktion kommt der physiotherapeutischen Behandlung mit propriozeptiven Training eine hohe Bedeutung zu 43. Insofern gibt es nach aktueller Datenlage keinen medizinischen Grund, eine primäre operative Rekonstruktion durchzuführen 44.
Im professionellen Sport besteht oft ein erheblicher Druck hinsichtlich einer schnellen Rehabilitation. Da bei Zweibandverletzungen trotz optimaler konservative Betreuung das Risiko für eine chronische Instabilität mit >10% angegeben wird, wird von Sportlern regelmäßig die primäre operative Kapsel-Band-Rekonstruktion gewünscht, um das Risiko eines längeren Ausfalls zu minimieren 45.
In der Literatur findet sich eine große Anzahl operativer Verfahren zur Rekonstruktion des lateralen Kapsel-Band-Apparats. Die operativen Verfahren können wie folgt eingeteilt werden:
- Primäre anatomische Rekonstruktion
- Kapsel-Band-Augmentation durch ein Sehnentransplantat
- Tenodese Operationen
Primäre anatomische Rekonstruktion

Die direkte anatomische Rekonstruktion des LFTA und des LFC wurde von Broström 1966 beschrieben. Modifiziert wurde das Verfahren von Gould, der durch eine zusätzliche transossäre Fixation des Retinaculum extensorum an der distalen Fibula eine zweite Gewebeschicht zur Verstärkung etabliert hat. Eine ähnliche Idee wird mit der Periost-Lappen-Plastik verfolgt. Hier wird die zusätzliche Gewebeschicht durch einen Periost-Lappen generiert der entweder lokal verschoben wird (proximal gestielt) oder als Umkehrplastik (distal gestielt) den Außenbandapparat verstärkt 4647. Technisch ist auch eine Kombination beider Verfahren möglich. Gerade bei ausgedünntem lateralen Kapsel-Band-Apparat kann mit dem inferioren Retinaculum extensorium und einem zusätzlichen Periost-Lappen eine dreischichtige Rekonstruktion durchgeführt welche eine sehr hohe mechanische Stabilität bietet.
Kapsel-Band-Augmentation durch ein Sehnentransplantat
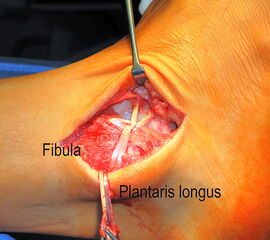
Lässt sich bei schlechter lokaler Gewebequalität keine ausreichende Stabilität des lateralen Kapsel-Band-Apparats erreichen, kann das Gewebe durch ein Sehnentransplantat verstärkt werden. Auch mit diesem Verfahren ist eine anatomische Rekonstruktion möglich. Beschrieben sind Techniken mit Gracilis-Sehne 48, Semitendinosus-Sehne 49 und Plantarissehne 50. Die Wahl des Transplantats hängt zum einen von der Verfügbarkeit des Sehnensgewebes ab (Vor-OPs), aber auch von der persönlichen Präferenz des Operateurs. Alle diese Verfahren imitieren den physiologischen Bandverlauf unter Fixation der Transplantate an den anatomischen Insertionsstellen.
Ergebnisse
Für nahezu alle Verfahren finden sich in der Literatur Erfolgsraten von >80 %. Aufgrund der genannten Nachteile der Tenodese Techniken haben sich anatomische Rekonstruktionsverfahren heute weitgehend durchgesetzt. Verschiedene Studien zeigen, dass durch eine anatomische Rekonstruktion auch langfristig ein gutes funktionelles Ergebnis erreicht werden kann 51. Weltweit wird das Verfahren nach Broström-Gould am häufigsten eingesetzt. Noch unklar ist, inwieweit die arthroskopische Modifikation dieser Technik ähnlich zuverlässige Ergebnisse liefert wie das bewährte offene Vorgehen 52. Erleichtert werden alle diese Techniken durch Knochenanker, die eine der transossären Fixation gleichwertige Stabilität liefern 53.
Die Augmentation des lateralen Bandapparats durch ein Sehnen-Transplantat ermöglicht eine anatomische Rekonstruktion, sollte das lokale Gewebe keine ausreichende Stabilität liefern 54. Diese Technik wird vor allem bei Rezidivoperationen durchgeführt, bewährt hat sich die Verwendung der Plantaris longus Sehne (Abb. 4).
Bei unspezifischen Beschwerden ist angesichts der Häufigkeit von Begleitverletzungen eine zusätzliche Arthroskopie des oberen Sprunggelenks hilfreich 5556. In wie weit die immer besser werdenden MRT Aufnahmen langfristig die diagnostische Arthroskopie verdrängen, bleibt abzuwarten. Auch in aktuellen Arbeiten wird noch über eine hohe Rate von falsch negativen MRT Befunden berichtet 5758.
Da eine frühsekundäre Rekonstruktion des Bandapparates ähnlich gute Ergebnisse liefert wie eine direkte Bandnaht, besteht nur in Ausnahmefällen die Indikation zur primären operativen Versorgung. Verbleibt nach mehreren Monaten intensiver Rehabilitation eine chronische Instabilität, wird die Indikation zur Bandrekonstruktion gestellt. Hierbei haben sich anatomische Rekonstruktionen (z.B. Broström) gegenüber den Tenodeseoperationen (z.B. Watson Jones) mit signifikant besseren Langzeitergebnissen durchgesetzt.
Weitere Literatur
- Szeimies U, Stäbler A, Walther M: Diagnostic imaging of the foot and ankle. Thieme, Stuttgart, 2014
- Couglin MJ, Saltzmann CL, Anderson RB: Mann’s Surgery of the Foot and Ankle. Elsevier, Philadelphia, 2014