Zusammenfassung
Mediale Bandverletzungen des Sprunggelenks sind deutlich seltener als laterale Bandrupturen, können den Behandler aber vor erhebliche Probleme stellen. Unterschieden werden inkomplette und komplette Rupturen wobei die ventralen Zügel bei isolierten Deltabandverletzungen am häufigsten betroffen sind.
Verletzungen des Deltabandes werden beobachtet in Kombination mit Frakturen des Sprunggelenks, Syndesmosenverletzungen, Außenbandrupturen aber auch als isolierte Verletzung. Druckschmerz und Hämatom über den medialen Bandstrukturen sollten immer den Verdacht auf eine Verletzung wecken, teilweise lässt sich eine Lücke in den Bandstrukturen tasten.
Während die Röntgenaufnahme vor allem zum Frakturausschluss erfolgt, erlaubt die Sonografie eine dynamische Beurteilung der Bandstabilität, das MRT liefert umfassende Informationen zum Ausmaß des strukturellen Schadens. Bei konsequenter Behandlung lassen sich durch eine konservative Therapie meist gute Ergebnisse erzielen. Deutlich problematischer sind verzögert diagnostizierte Läsionen und chronische Instabilitäten. Kann durch eine medial abstützende Einlagenversorgung, Muskelaufbautraining und stabilisierende Sprunggelenkorthesen keine ausreichende Beschwerdelinderung erreicht werden, besteht die Indikation zur operativen, anatomischen Rekonstruktion.
Einführung
Isolierte Verletzungen des Deltabandes sind mit 3-4 % aller Bandverletzungen am Sprunggelenk vergleichsweise selten 1. Über lange Zeit wurden Verletzungen der medialen Strukturen kaum beachtet. Die hohe Frequenz von MRT Aufnahmen nach Distorsionstraumata und Frakturen hat die Sensibilität gegenüber Verletzungen des medialen Bandapparats deutlich gesteigert. Aktuelle Daten zeigen, dass Verletzungen der medialen Bandstrukturen deutlich häufiger auftreten als ursprünglich vermutet. Beispiele hierfür sind Eversionstraumen mit und ohne Fraktur sowie Rotationsverletzungen.
Trotz der inzwischen deutlich häufiger diagnostizierten Innenbandverletzung besteht unverändert eine große Diskussion über die optimale Therapie. Während Frakturen des medialen Malleolus operativ versorgt werden, wird vielfach die Auffassung vertreten, dass Läsionen des Innenbandes nicht zu rekonstruieren sind.
Verschiedene wissenschaftliche Arbeiten der letzten Jahre haben allerdings zu einer neuen Sichtweise dieser Verletzung geführt, sodass die Deltaband-Verletzung heute deutlich differenzierter betrachtet wird als noch vor zehn Jahren 2.
Biomechanik der Innenbandverletzung
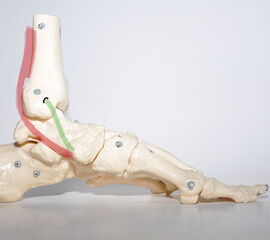
Der aus zwei fächerförmigen Schichten bestehende mediale Bandapparat (Deltaband) ist mit 3-4% aller Bandverletzungen wesentlich seltener von Verletzungen betroffen als die lateralen Bandstrukturen 1. Das Deltaband spielt eine zentrale Rolle bei der Stabilisierung des Fußes gegen Valgus- und Rotationskräfte 34. Das oberflächliche Band setzt sich zusammen aus dem tibiospring Ligament (TSL), dem tibionavicularen Ligament (TNL), dem oberflächlichen posterioren tibiotalaren Ligament (SPTTL) und dem tibiocalcanearen Ligament (TCL). Die oberflächlichen Bandanteile stabilisieren das obere Sprunggelenk und das Subtalargelenk, die tiefen Bandanteile (tiefes posteriores tibiotalares Ligament (PTTL) und anteriores tibiotalares Ligament (ATTL)) stabilisieren ausschließlich das obere Sprunggelenk 5. Die flächige Insertion der oberflächlichen Fasern des Deltabandes in das Spring-Ligament spielt eine zentrale Rolle bei der Stabilisierung der medialen Gelenkanteile. Die oberflächlichen Anteile des Deltabandes limitieren die Abduktion des Talus, während die tiefen Schichten vor allem die Außenrotation begrenzen 6. Sowohl die tiefen, als auch die oberflächlichen Bandanteile stabilisieren den Talus gegen eine verstärkte Pronationsbewegung. Isolierte Verletzungen des Deltabandes betreffen vor allem die ventralen Zügel 7, sie sind häufig Folge eines Pronations- oder Außenrotationstraumas.
Klinik und Diagnostik
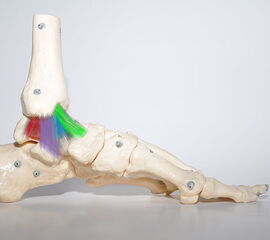
Schmerzen im anteromedialen Anteil des Sprunggelenks deuten auf eine Innenbandverletzung hin. In Zusammenhang mit einem Eversions-Pronations-Trauma oder einem Supinations-Außenrotation-Trauma besteht dann der hochgradige Verdacht auf eine Verletzung des Deltabandes. Hämatom und Druckschmerz in Verbindung mit einem subjektiven Instabilitätsgefühl sind weitere Indizien für eine relevante Schädigung. Teilweise kann eine Lücke im Deltaband palpiert werden.
Chronische mediale Instabilitäten sind deutlich schwieriger zu diagnostizieren. Häufig berichten Patienten über ein Instabilitätsgefühl, besonders beim Bergabgehen. Teilweise kommt es zu einem Einsinken des Längsgewölbes, vor allem, wenn die tibionavicularen Anteile betroffen sind. Im Gegensatz zur Tibialis posterior Dysfunktion lässt sich eine Rückfußvalgusstellung auf der Basis einer Deltabandinstabilität aktiv vollständig ausgleichen, bei negativem Single Heel Rise Test 2.
Klinische Tests
Während für die lateralen Kapsel-Band-Strukturen des Sprunggelenks und die Syndesmose eine Reihe aussagekräftiger Test zur Verfügung stehen, sind zu Beurteilung des Deltabandes bisher keine aussagekräftigen klinischen Stress-Tests beschrieben 2. Eine Innenbandverletzung kann mit einem vermehrten Talusvorschub einhergehen, die Spezifität ist allerdings gering.
Bildgebung
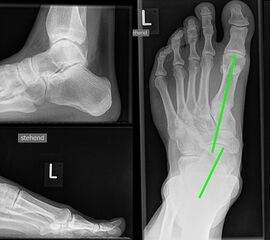
Röntgenaufnahmen dienen vor allem zum Ausschluss einer knöchernen Verletzung und umfassen Aufnahmen des Sprunggelenks anterior-posterior, lateral und 20° Innenrotation (Mortise view). Gehaltene Aufnahmen werden bei der Akutverletzung nicht empfohlen, da sie die Behandlungsstrategie nicht beeinflussen, keine zusätzlichen Informationen liefern und das Risiko besteht die verletzten Strukturen weiter zu schädigen 2.
Bei einer chronischen Instabilität können gehaltene Aufnahmen eine vermehrte mediale Aufklappbarkeit zeigen, wobei falsch negative Befunde möglich sind 8. Die höchste Zuverlässigkeit liefert die dynamische Untersuchung in Narkose 2.
Bei Insuffizienz der tibionavicularen Bandanteile oder des Spring-Ligaments zeigen die konventionellen Aufnahmen eine Konstellation wie bei einer Tibialis posterior Insuffizienz mit Vorfußabduktion, eingesunkenem Längsgewölbe und vermehrtem Rückfußvalgus (Abbildung 3).
Mithilfe von Ultraschall (siehe auch „Sonographische Diagnostik an Sprunggelenk und Fuß“) lässt sich in der dynamischen Untersuchung eine Instabilität des Bandapparats nachweisen 9. Ein Kalibersprung des Bandes, sowie ein von Flüssigkeit umspülter Bandstumpf sind weitere sonographische Zeichen einer Bandruptur. Das Untersuchungsverfahren kann bei medialen Instabilitäten ebenso eingesetzt werden wie bei der lateralen Instabilität 10.
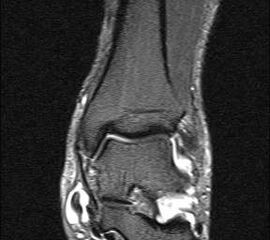
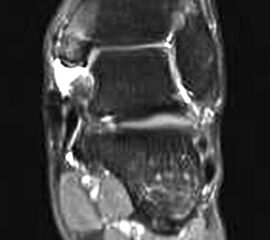
Aufgrund der geringen Zuverlässigkeit der klinischen Untersuchung und der konventionell radiologischen Bildgebung ist die Bildgebung der Wahl die Kernspintomographie (Szeimies 2014). Allerdings bestehen auch bei der Kernspintomographie klare Grenzen, vor allem hinsichtlich der Beurteilung der mechanischen Stabilität. Zuverlässige Aussagen sind möglich zum Ausmaß der Verletzung, insbesondere welche Bandanteile betroffen sind, sowie zu Begleitverletzungen. Chun et al. 11 berichteten über eine Sensitivität von 84% und eine Spezifität von 93,5% für Läsionen des Deltabandes im MRT. Befunde im MRT umfassen eine flächige Ödematisierung und Einblutung entlang des Deltabandes, meist unter Aussparung der kräftigen Pars tibiotalare posterior. Ein gewellter Verlauf, sowie eine Unterbrechung der Kontinuität der Faszikel sind Zeichen eines strukturellen Schadens. Teilweise finden sich Knochenkontussionsödeme, aber auch kortikale Absprengungen am lateralen Talusrand, der Talusschulter und am Außenknöchel. Fast immer findet sich ein Gelenkerguss (Abbildung 4).
Hintermann et al. 12 schlugen eine Einteilung der Verletzungen der vorderen Anteile des Deltabandes vor:
Typ I: Verletzungen des proximalen Anteils des Deltabandes
Typ II: Intermediäre Verletzungen
Typ III: Distale Verletzungen einschließlich Spring-Ligament
Entscheidend ist, eine exakte anatomische Beschreibung der Verletzung als Basis für die weitere Therapie.
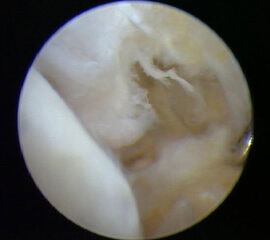
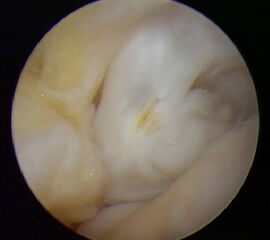
Die zuverlässigste Beurteilung der mechanischen Stabilität des Deltabandes gelingt durch die diagnostische Arthroskopie (Abbildung 5)13.
Konservative Therapie der Deltabandverletzung
Isolierte Verletzungen des Deltabandes lassen sich in der Mehrzahl der Fälle gut konservativ behandeln 14. Die Akutbehandlung besteht aus Belastungsreduktion, Kühlung, Kompression und Hochlagern (RICE = rest, ice, compression, elevation). Bei vollständiger Entlastung wird das Sprunggelenk in einer dorsalen Gipsschiene stabilisiert.
Nach Rückgang der Schwellung erfolgt eine sechswöchige Immobilisation im Gips oder Walker mit guter Abstützung des Längsgewölbes. Nach drei Wochen kann mit einer schmerzadaptierten Belastungssteigerung begonnen werden.
Bei einer chronischen medialen Bandinsuffizienz kann durch Muskelaufbautraining, Propriozeptions-Training und rückfußfassenden Einlagen mit guter medialer Abstützung die Stabilität verbessert werden. Auch wenn für die Anwendung am Deltaband bisher keine Studien existieren, kann in Analogie zu anderen Körperregionen durch die Injektion von Platelet rich plasma (PRP) versucht werden das Regenerationspotenzial des Gewebes zu verbessern 15. In Nordamerika ist die sog. Prolotherapie gerade bei verzögert therapierten Deltabandläsionen populär 16. Dabei wird durch die Injektion von Dextroselösung unterschiedlicher Konzentrationen die Zellproliferation angeregt 17, mit dem Ziel das Band zur Ausheilung zu bringen (Chadwick 1978).
Tipps und Tricks: Im Gegensatz zum Außenband hat sich bei der Verletzung des Deltabandes die funktionelle Frühmobilisation nicht bewährt. Es erfolgt eine Ruhigstellung im Unterschenkelgips oder Walker. Nach drei Wochen kann Schmerz adaptiert der Belastungsaufbau begonnen werden. Die frühfunktionelle Therapie in einer Sprunggelenkprothese hat sich nicht bewährt und führt häufig zu einer insuffizienten Heilung.
Operative Behandlung der medialen Instabilität
Da bei der medialen Instabilität Befunde der MRT-Untersuchung entgehen können, wird bei Verdacht auf eine chronische Instabilität die ergänzende Arthroskopie empfohlen 13. Die dynamische Untersuchung des Sprunggelenks unter arthroskopischer Sicht ermöglicht die derzeit beste Beurteilung der Stabilität der medialen Bandstrukturen. Getestet wird die mediale und laterale vordere Schublade, die mediale und laterale Aufklappbarkeit, die Stabilität der Syndesmose und die generelle Laxizität des Gelenks durch axialen Zug. Neben der Stabilitätsbeurteilung ermöglicht die Arthroskopie eine Beurteilung der verletzten Strukturen, die Synovektomie mit Entfernung von freien Gelenkkörpern und die Abtragung von Osteophyten (Abbildung 7).
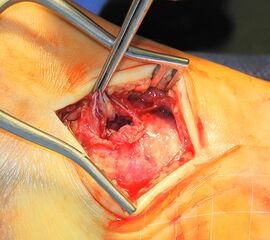
Der Zugang zum Deltaband erfolgt entsprechend der Zielstruktur über einen ca. 5-8 cm langen, nach ventral gebogenen Zugang (Abbildung 8).
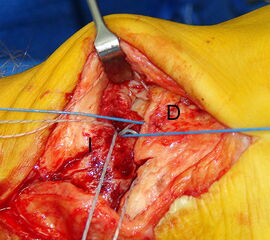
Ausrisse des Deltabandes am Innenknöchel (Typ I Läsionen) lassen sich mit transossären Nähten oder mit Fadenankern fixieren. Der Knochen wird an der ventralen Kante des medialen Malleolus angefrischt. Falls erforderlich kann ein Fadenanker im Bereich der anatomischen Insertion des Bandes gesetzt werden (ca. 4-6 mm proximal der Innenknöchelspitze) (Abbildung 9).
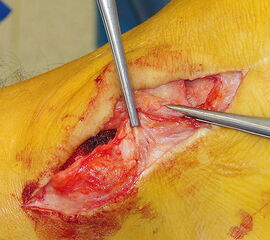
Ein elongiertes Band (Typ II Läsion) wird durch eine Doppelung gerafft und verstärkt (Abbildung 10). Bei sehr schlechter Gewebequalität besteht die Möglichkeit einer Schwenkplastik mithilfe eines Streifens der Tibialis posterior Sehne 2.
Bei Typ III Läsionen erfolgt die Refixation des Deltabandes am Os naviculare mit einem Anker. Optional kann ein schmaler Streifen der Tibialis posterior Sehne zur Augmentation verwendet werden (Abbildung 11).
Analog zum lateralen Kapsel-Band-Apparat kann auch medial eine Augmentation durch einen Periostlappen oder durch ein Sehnentransplantat erfolgen (z.B. Plantaris longus Sehne). Hierzu wird das Transplantat durch Bohrlöcher am medialen Malleolus und am Os naviculare gezogen und bei 90° Stellung des Sprunggelenks mit leichter Vorspannung fixiert (Coughlin 2014). Es ist darauf zu achten den anatomischen Bandverlauf exakt einzuhalten. Nach der Rekonstruktion muss noch eine freie Bewegung des Sprunggelenks möglich sein, ansonsten ist die Rekonstruktion zu straff.
| Verletzung | Klinik | Therapiekonzept | |
|---|---|---|---|
| Typ I | Ausriss am medialen Malleolus | Druckschmerz am Innenknöchel. Teilweise Lücke tastbar | Refixation des Bandansatzes mit transossären Nähten oder Anker |
| Typ II | Elongiertes, insuffizientes Band | Schmerzen im Bandverlauf. Keine straffe Bandstruktur tastbar, aber auch keine Defektzone. | Inzision und Doppelung der elongierten Bandstrukturen. Bei insuffizientem Gewebe Augmentation (Tib. posterior Sehne, Periostlappen). |
| Typ III | Ausriss distal am Os naviculare oder Spring Ligament | Schmerz an der Insertion des Bandes am Os naviculare. Abflachung des Längsgewölbes. | Refixation des Bandansatzes, bei insuffizientem Gewebe Augmentation mit einem Sehnenstreifen (Tibialis posterior Sehne). |
Ergebnisse
Es sind kaum Daten zu klinischen Ergebnissen nach Deltabandverletzung publiziert. Terada et a. 18 berichteten in einer Fallstudie über 5-monatige Einschränkungen bei einem Patienten mit einer medialen Bandverletzung.
In einer prospektiven Multicenterstudie an 1533 Patienten mit Sprunggelenkfraktur wurde in 131 Fällen das Deltaband operativ rekonstruiert. Die Ergebnisse unterstützen das empfohlene Vorgehen bei medialer Instabilität nach Osteosynthese der Fibula das Deltaband zu rekonstruieren 19.
Lötscher et al. 2 berichteten über eine Serie mit 52 Patienten mit Deltabandnaht. In 24% wurde gleichzeitig das Spring-Ligament rekonstruiert, in 77% die lateralen Bänder. 90% der Resultate wurden als gut oder exzellent eingestuft, 8% als ausreichend und 2% als unbefriedigend.
Fazit für die Praxis
Fast alle Patienten mit einer chronischen, medialen Instabilität infolge einer isolierten Deltaband-Verletzung berichten über eine insuffiziente primäre Therapie. Bei Verletzungen der medialen Bandstrukturen scheint die frühfunktionelle Behandlung, wie sie sich bei den lateralen Bandverletzungen etabliert hat, nicht zum gewünschten Erfolg zu führen. Eine vollständige Ruhigstellung mit dreiwöchiger Entlastung und anschließend schmerzadaptierten Belastungsaufbau scheint hier die besten Ergebnisse zu liefern.
Patienten mit einer chronischen medialen Instabilität profitieren von einer operativen Rekonstruktion. Auch legen die Daten nahe bei Sprunggelenkfrakturen das Deltaband zu rekonstruieren, sollte nach Osteosynthese der Fibula eine mediale Instabilität verbleiben.
Weitere Literatur
- Szeimies U, Stäbler A, Walther M: Diagnostic imaging of the foot and ankle. Thieme, Stuttgart, 2014
- Chadwick J: Hippocratic writings. 2. New York: Penguin Book Publishing; 1978
- Couglin MJ, Saltzmann CL, Anderson RB: Mann’s Surgery of the Foot and Ankle. Elsevier, Philadelphia, 2014
Weitere Literatur
- AWMF online: Leitlinien der Deutschen Gesellschaft für Orthopädie und Orthopädische Chirurgie (DGOOC), Leitlinie Osteosarkom, 2003
- Baumgartner R, Bellmann D; Amputation und Prothesenversorgung, 2007, 3.Auflage, Thieme Verlag
- Burgkart R, Gradinger R, Tumoren des Fußes, in Fußchirurgie von Andreas B. Imhoff und Hans Zollinger-Kies, Thieme, 2003,pp. 291-305
- Campanacci, M., Bone and Soft Tissue Tumors: Clinical Features, Imaging, Pathology and Treatment. 2nd ed. 1999, Wien: Springer. 1319
- Chairman EL (1999) Principles and practice of podiatric medicine, 2. Aufl. Churchill, Livingstone, S 476– 477
- Chou LB (2010) Foot and ankle amputations: Lisfranc/Chopart. In: Wiesel SL (Hrsg) Operative techniques in orthopaedic surgery. Lippincott Williams & Wilkins, Philadelphia
- Dahlin DC, Unni KK: Bone Tumors: General Aspects and Data on 8,542 Cases. ed 4. Charles C Thomas, Springfield, IL: 1986.
- Deutsche Röntgengesellschaft (DRG) AG Muskuloskelettale Diagnostik; Fortschr Röntgenstr 2006; 178(1): 128-130: Von der AG Muskuloskelettale Diagnostik der Deutschen Röntgengesellschaft empfohlene Protokolle für MRT- Untersuchungen der Gelenke und Wirbelsäule
- Erlemann R, Wörtler K : Knochentumoren, Handbuch diagnostische Radiologie: Muskuloskelettales System 2,17. März 2005 von Jürgen Freyschmidt, A. Stäbler
- Fletcher C, Bridge JA., Hogendoorn PCW, Mertens F, WHO Classification of Tumours of Soft Tissue and Bone, World Health Organization Classification of Tumours, Lyon: 2013, Chapter 25: 348-362
- Freyschmidt J, Ostertag H, Jundt G: Knochentumoren mit Kiefertumoren: Klinik - Radiologie - Pathologie, April 2010, Springer
- Gollwitzer H, Toepfer A, Special Procedures in Foot and Ankle Surgery, Edition: 2013, Chapter: Tumors and Tumor-like Lesions of the Foot and Ankle: Diagnosis and Treatment, Publisher: Springer, Editors: Amol Saxena, pp.489-508
- Knöller S: Melorheostose, in Knochenkrankheiten von S.Peters, 2002, Steinkopff-Verlag Darmstadt
- Mercuri M, Casadei R, Foot and Ankle Surgery 2002 8: 175–190: Tumours in the foot
- Rüedi T, Murphy W., AO Principles of Fracture Management, 2000, S.58
- Sands A, Rammelt S, Manoli A 2nd, Fuß & Sprunggelenk 13 (2015) 11—21: Kompartment-Syndrom des Fußes — Eine klinische Übersicht
- Wirth CJ, Zichner L, Winkelmann W : Orthopädie und orthopädische Chirurgie: Tumoren und tumorähnliche Erkrankungen, 2004