Einleitung
In Deutschland werden jährlich eine hohe Anzahl an Fuß- und Sprunggelenkeingriffen durchgeführt (exakte Daten fehlen; darunter schätzungsweise 1.500-1.800 Totalendoprothesen (TEP) am oberen Sprunggelenk (Gabel, 2018)), wobei anzunehmen ist, dass in der überwiegenden Anzahl der Fälle Fremdmaterial implantiert wird. Wenngleich die Erfolgsrate nach Fußeingriffen sehr hoch ist, bleiben Komplikationen nicht aus und bedürfen einer entsprechenden Therapie. Eine der gefürchtetsten Komplikationen stellt die periimplantäre Infektion (PII) dar, da durch die komplexe Anatomie des Fußes mit einer gleichzeitig sehr engen Nachbarschaft von essentiellen Strukturen nur ein kleiner Spielraum für aggressive chirurgische Maßnahmen ohne erhebliche Funktionsverluste vorgegeben ist. Einige Autoren beschrieben, verglichen mit anderen orthopädischen Subspezialisierungen, für Fußeingriffe ein gering erhöhtes Infektionsrisiko bis 4,5% (ohne patientenassoziierte Risikofaktoren) bzw. bis zu 10% (bei Vorhandensein von Risikofaktoren, z.B. Diabetes mellitus) 1. Es gilt deshalb in besonderem Maße, frühzeitig die Anzeichen einer PII wahrzunehmen und falls erforderlich eine entsprechende Therapie einzuleiten. Des Weiteren ist es entscheidend durch adäquate Patientenselektion und –vorbereitung eine möglichst effektive Primärprophylaxe zu betreiben. Trotz der erheblichen wissenschaftlichen Anstrengungen rund um den Themenkomplex der PII, sind nach wie vor wesentliche Fragestellungen unbeantwortet. Ein Großteil der Daten bezüglich Diagnostik und Therapie der PII wurden an gut dokumentierten Kollektiven mit einliegenden Hüft- und Knieendoprothesen gewonnen, das fußchirurgische Patientenklientel stellt hier zahlenmäßig einen sehr geringen Anteil dar 2. Insofern sind evidenz-basierte Empfehlungen für beispielsweise Patienten mit PII einer Hüftprothese, nur bedingt auf Patienten mit PII am Fuß übertragbar. Nichtsdestotrotz wurden auch für die Fußchirurgie etablierte Standards aus anderen Teilgebieten der Orthopädie erfolgreich übernommen, wenngleich aufgrund der absence-of-evidence nach wie vor ein enormer Forschungsbedarf besteht. Es soll im Folgenden versucht werden, eine kurze Darstellung wesentlicher Aspekte der PII nach Fußeingriffen hinsichtlich Entstehung, Diagnostik, Therapie und Prophylaxe zu liefern, wenngleich ein relevanter Anteil der Erkenntnisse aus nicht-fußchirurgischen Teilgebieten entstammt.
Pathogenese der Implantatbesiedelung
Nach Implantation einer Gelenkprothese oder Osteosynthese kommt es zur Wechselbeziehung zwischen lebendem Gewebe (Zellen, Bakterien) und Fremdmaterial an der Grenzfläche zwischen Implantat und Organismus, dem so genannten „interface“. Jedes Implantat kommt unmittelbar nach der Implantation mit Blut und solidem Gewebe in Kontakt und wird dabei von einer Schicht aus Proteinen und Glykoproteinen überzogen. Dieser sog. „conditioning film“ bietet dann eine Angriffsfläche zur Adhäsion von weiteren Proteinen und Zellen, u.a. auch von Bakterien (Gradinger 2006). Häufige Erreger von PII wie Staphylococcus aureus haben spezifische Bindungsstellen für typische Bestandteile (z.B. Fibrin, Fibrinogen) des „conditioning film“ entwickelt, wie den »clumping factor« (Bindung an Fibrinogen). Dadurch wird die bakterielle Adhäsion an Biomaterialien deutlich begünstigen. Plakativ kann diese Phase der Implantatinsertion und –biointegration als Wettstreit zwischen Bakterien und körpereigenen Zellen um die Implantatoberfläche verstanden werden „race for the surface“ 3. Gewinnen die körpereigenen Zellen diesen Wettstreit, so wird das Implantat integriert und eine Infektion deutlich erschwert. Gelingt andererseits den Bakterien eine relevante Besiedlung des Implantates entsteht eine PII.
Infektionsweg und Erregerspektrum
Im Rahmen der Keimbesiedlung des einliegenden Implantats unterscheidet man grundsätzlich zwei mögliche Infektionswege: Exogen oder endogen/hämatogen.
Beim exogenen Infektionsweg gelangen die Erreger per-continuitatem entweder während der Operation oder postoperativ im Rahmen von Wundheilungsstörungen auf das Implantat. Aus Registerdaten der Hüft-/Knieendoprothetik wissen wir, dass in den ersten zwei Jahren nach Primärimplantation diese Art der PII zahlenmäßig überwiegt und für bis zu 2/3 aller PII verantwortlich ist 4. Intraoperative Abstrichergebnisse vor Insertion einer primären Hüftprothese zeigten in bis zu 50% einen relevanten Keimnachweis, was auf eine unvermeidliche bakterielle Kontamination nach einer gewissen Operationszeit schließen lässt und eine mögliche Ursache dieser Art der PII darstellt 5. Neuere Daten aus retrospektiv analysierten Patientenkohorten mit OSG-Prothesen bestätigen den exogenen Infektionsweg als die häufigste Art einer PII 678.
Beim hämatogenen Infektionsweg, welcher ab dem zweiten postoperativen Jahr relativ gesehen quantitativ überwiegt, gelangen Bakterien über die Blutbahn auf das Implantat. Pathogenetisch spielen hierbei keimbedingte Barrierestörungen (z.B. Harnwegsinfektion) mit daraus folgenden Bakteriämien eine wesentliche Rolle. In diesem Zusammenhang konnte gezeigt werden, dass manifeste Staphylokokkus-aureus-Bakteriämien in bis zu 26% der Hüftprothesen, 50% der Knieprothesen und 7% konventioneller Osteosynthesematerialien zu einer Implantatbesiedlung führen können 910. Der Infektionsweg bestimmt somit wesentlich auch die Keimart. Spielen die ersten zwei Jahre postoperativ Hautkeime wie Staphylokokken eine wesentliche Rolle, gewinnen Streptokokken spezies und E-coli im Verlauf zunehmend an Bedeutung. Insgesamt betrachtet spielen nach wie vor Gram-positive Keime die führende Rolle, wobei bis zu 20% aller periprothetischen Infektionen polymikrobiell bedingt sind 4. Therapeutisch bedeutend ist hinsichtlich der Keime auch ihre Suszeptibilität gegenüber Antibiotika, wobei sich hierbei bei besonders resistenten Formen der Begriff „difficult-to-treat“ entwickelt hat (Tabelle 1).
Tabelle 1: Beispiele sogenannter difficult-to-treat Keime (MRSA: Methicillin-resistenter Staphylokokkus aureus; SCV: small-colony variants)
| Keim | Eigenschaft |
|---|---|
| Enterokokken | • keine gewebegängige bakterizide orale Therapie vorhanden |
| Pseudomonas (Chinolon-resistent) | • keine orale Antibiose möglich • rasche Resistenz-entwicklung unter Monotherapie • Starke Biofilmbildung |
| MRSA | • SCV-Bildner • Multiresistenz • Isolation nötig |
| SCV | • phänotypisch bereits auf viele Antibiotika resistent • Starke Biofilmbildung |
| Pilze | • Starke Biofilmbildung • keine Antibiose gegen adhärierende Keime möglich |
Biofilm
Der bakterielle Biofilm (Matrix) ist ein schützender Mantel aus bakterieneigenen Proteinen und Zuckern, welcher für herkömmliche Antibiotika nur schwer zu durchdringen ist. Es konnte gezeigt werden, dass eine Penetration der Antibiotika in den Biofilm nur dann stattfinden kann, wenn eine 1.000-fach höhere Konzentration, als normalerweise der Wirkspiegel im Blut beträgt, vorhanden ist 11. Zudem bildet der Biofilm ein Mikromilieu für Bakterien mit idealen Voraussetzungen für regen Gentransfer zwischen den Organismen und konsekutiv der Entstehung neuer Subspezies, wie den „small-colony variants“. Bakterien im Biofilm befinden sich in der sessilen Form, d.h. sie haften fest integriert in der Matrix und haben mit den frei löslichen (planktonischen) Formen im Blut phänotypisch und auch biochemisch wenig zu tun. So konnte Zimmerli für Staphylokokkus aureus nachweisen, dass in-vitro gegen Flucloxacillin sensible Stämme im Biofilm auf dieses Antibiotikum nicht reagieren. Verabreicht man es allerdings gemeinsam mit dem biofilmaktiven Rifampicin konnte der Keim eradiziert werden 12. Die Biofilmbildung entscheidet im Wesentlichen auch darüber, ob ein Implantat chirurgisch zu retten ist oder nicht. Ging man noch vor Jahren von einer Zeitspanne von 6-8 Wochen aus, so zeigt sich anhand neuerer Erkenntnisse, dass es bereits nach 2-3 Wochen zu einer so ausgeprägten Ummauerung des Implantats mit Biofilm kommt, dass in der Regel nur die Entfernung des Implantaes eine Infektkontrolle gewährleistet. Liegt die Infektdauer noch unterhalb dieser Zeitspanne, ist es möglich das Implantat durch mehrfaches, chirurgisches Debridement und anschliessender testgerechter Antibiose zu erhalten (DAIR, Debridement, Antibiotics, Implant Retention). Klinisch relevant ist ebenfalls noch die Tatsache, dass Bakterien aus Biofilm schwer anzüchtbar sind. Selbst ein biofilmbeladenes Implantat auf Agar eingebettet kann zum Teil kein Bakterienwachstum zeigen. Durch die Entfernung des Biofilms von dem Implantat mittels Ultraschallbehandlung können Bakterien dann wesentlich sensitiver nachgewiesen werden 13.
Aspekte in der Prophylaxe periimplantärer Infektionen
Die Tatsache, dass die Therapie PII mit einem ungewissen Outcome verbunden ist, stellt präventive Maßnahmen noch mehr in den Vordergrund. Hierbei gilt es zwei Aspekte zu berücksichtigen:
- Feststellung patientenassoziierter Risikofaktoren
- perioperative Therapieoptimierung
Grundsätzlich muss aber kritisch erwähnt werden, dass sich die Durchführung von Studien, bei der seltenen Komplikation einer PII, a-priori schwierig darstellt. So benötigt man ein Patientenkollektiv von 20.000 Patienten, um eine Infektreduktion von 2% auf 1,5% (bei einer Teststärke > 80%) durch eine gewisse Maßnahme nachzuweisen. Soll eine Reduktion von 2% auf 1% bewiesen werden, was einer Halbierung der Infektionsrate entspräche und durch eine einzige Maßnahme nur schwer vorstellbar erscheint, werden immerhin noch 5.000 Patienten benötigt (Gradinger 2006).
Tabelle 2: Risikofaktoren für periprothetische Infektionen
| Patientenassoziierte Risikofaktoren | Operationsassoziierte Risikofaktoren |
|---|---|
| Diabetes mellitus | Bilaterale einzeitige TEP-Implantation |
| Nikotinabusus | OP-Dauer von mehr als 2,5 Stunden |
| rheumatoide Arthritis | notwendige postoperative Fremdblutübertragung |
| Adipositas | verlängerter Krankenhausaufenthalt |
| mainfeste Tumorerkrankung | Wundheilungsstörungen |
| Vorhoffflimmern | Infektionen mit Schleimhautbarrierestörungen |
| akuter Myokardinfarkt |
Berbari konnte unter den gelisteten Risikofaktoren an über 25.000 Hüft- und Knieprothesen mittels multivariater Analyse allerdings lediglich vier bestätigen 14:
- Vorausgegangene TEP-Implantation
- manifeste Tumorerkrankung
- bestehende Infektion fernab der OP-Gebiets
- SPI-Score (surgical-patient-index) ≥1.
- [Der SPI-Score bezeichnet das Vorhandensein oder Fehlen von folgenden Risikofaktoren und kann dementsprechend maximal 3 betragen: ASA (American Society of Anesthesiologists) -Score >2, kontaminierte Operation, verlängerte OP-Zeit >2,5 Stunden]
Bezüglich OSG-Endoprothetik gibt es mittlerweile einige Studien, wo Infekt assoziierte Faktoren an größeren Kohorten analysiert wurden. Kessler et al konnten in einer Fall-Kontroll-Studie eine verlängerte OP-Dauer, niedrige AOFAS-Rückfuß-Scores und vorausgegangene Infekte im OP-Gebiet als wesentliche Risikofaktoren für eine OSG-Protheseninfektion feststellen 15. Verschiedene Autoren fanden bei OSG-TEP-Revisionen, wenig verwunderlich, deutlich erhöhte Infektraten im Vergleich zur Primärimplantation (2,4% vs. 4%) 16. Diese Erkenntnis ist für Hüft- und Knieendoprothesen bereits mehrfach publiziert 171819. Einige der genannten Risikofaktoren können durch eine präoperative Intervention ausgeschaltet oder zumindest positiv beeinflusst werden - mit nachhaltigem Effekt auf postoperative Komplikationen. Grundsätzlich müssen bestehende Infektionen, welche am häufigsten im Bereich der Harnwege, pulmonal oder der Weichteile anzutreffen sind, präoperativ zur Ausheilung gebracht werden. Die bei älteren Patienten häufig anzutreffende asymptomatische Bakteriurie stellt allerdings keine Therapieindikation dar 20. Bezüglich der asymptomatischen MRSA-Besiedlung der Nase konnte nach einer Eradikation durch Mupirocin-Nasensalbe eine Reduktion von verschiedenen MRSA-assoziierten Infektionen nachgewiesen werden. Die Rate an Nicht-MRSA-Infektionen nahm hierbei allerdings zu. Für eine Reduktion der Rate an PII kann aufgrund eines Mangels an statistischer Teststärke der analysierten Studien keine Aussage gemacht und dementsprechend eine MRSA-Eradikation vor TEP-Implantation nicht generell empfohlen werden 21. Für fußchirurgische Eingriffe kann in Anbetracht der nicht vorhandenen Evidenz keine Aussage gemacht werden. Ähnlich konträre Aussagen finden sich speziell für den Nikotinabusus 2223.
Mikroorganismen stellen allerdings nur eine Voraussetzung für eine PII dar. Die verminderte Wirts-Infektabwehr stellt den anderen wesentlichen Faktor in der Genese des Infekts. Allein das Vorhandensein von Fremdkörpern wirkt zum Teil immunsuppressiv auf ortsständige Abwehrzellen, weshalb die periimplantäre Gewebszone auch gerne als „immuno-incompetent fibroinflammatory zone“ bezeichnet wird 24. Experimentelle Studien zeigten hierbei, dass beispielsweise die Anwesenheit eines subkutanen Fremdkörpers eine 100.000fach geringere Bakterienmenge an Staphylokokken nötig macht (d.h. weniger als 100 Kolonie-bildende Bakterieneinheiten), um eine lokale Infektion auszulösen 25. Es ist somit nicht verwunderlich, dass systemisch immunsuppressiv wirkende Noxen (z.B. Rauchen, Alkohol) die Infektrate ebenfalls erhöhen können 26. Umgekehrt konnte für eine 4- bis 8-wöchige präoperative Nikotinkarenz ein günstiger Effekt auf Wundheilungsstörungen nachgewiesen werden 27. Ähnliches ist für eine Reduktion von Übergewicht und Verbesserung einer Zuckerstoffwechselstörungen anzunehmen 28. Hierbei konnte zuletzt gezeigt werden, dass sich sogar bei Nicht-Diabetikern die Infektionswahrscheinlichkeit verdreifacht, wenn am ersten postoperativen Tag eine Hyperglykämie > 140 mg/dl besteht 29.
Diagnostik der PII
Im Rahmen der diagnostischen Möglichkeiten stehen die Anamnese, klinische Untersuchung, Bildgebung sowie Labordiagnostik, Mikrobiologie und Histologie zur Verfügung.
Speziell für Endoprothesen beschrieben Tsukayama et al vier klinische Konstellationen einer PII, welche auch therapeutische Konsequenzen mit sich bringen (Tabelle 3) 30. Der erste Typ definiert sich durch einen intraoperativen Keimnachweis bei einer präoperativ angenommenen aseptischen Lockerung. Bei Typ zwei besteht ein Frühinfekt (<3 Wochen), d.h. es wird von einer perioperativen Keimbesiedlung ausgegangen, welche innerhalb der ersten drei Wochen klinisch aufgefallen ist. Bei Typ drei besteht ein Spätinfekt. Hierbei wird ebenfalls wie bei Typ zwei eine perioperative Keimbesiedlung angenommen, jedoch besteht der Infekt schon mehr als drei Wochen. Der akut hämatogene Infekt wird als Typ vier bezeichnet. Hierbei kommt es bei einem zuvor komplikationslosen postoperativen Verlauf zu einer akuten Verschlechterung der TEP-Funktion mit Nachweis eines Infekts. Akute Infektionen haben eine Symptomdauer von weniger als drei, chronische von mehr als drei Wochen.
Tabelle 3: Klassifikation der periprothetischen Infektion (n. Tsukayama, 30)
| Einteilung | Definition |
|---|---|
| Typ 1 | Intraoperativer Keimnachweis |
| Typ 2 | Frühinfekt |
| Typ 3 | (chronischer) Spätinfekt |
| Typ 4 | Hämatogener Infekt |
Zahlreiche Fachgesellschaften haben den Versuch unternommen, die PII anhand klinisch-laborchemischer, mikrobiologischer und histologischer Paramater klar zu definieren 31. Das gängigste Klassifikationssystem wird, in ihrer modifizierten Form, von der Musculoskeletal Infection Society (MSIS) beschrieben. Hierbei wird das Vorliegen einer PII bei Vorhandensein von mindestens einem Haupt- oder vier Nebenkriterien angenommen (Tabelle 4) 32.
Tabelle 4: Modifizierte MSIS-Kriterien zum Nachweis einer PPI (2014) 32.
|
Kriterium |
Erklärung |
|
|
|
1 |
Fistel kommuniziert mit Prothese bzw. sichtbare Prothese |
Hauptkriterien |
|
|
2 |
Phenotypisch identische Keim-Isolierung durch Kultur in zwei separaten Proben |
||
|
3 |
4 der 6 Punkte liegen vor |
Beschleunigte BSG und erhöhtes CRP |
Nebenkriterien |
|
Erhöhte synoviale Leukozytenzahl oder positiver LE-Test |
|||
|
Erhöhter synovialer Anteil polymorphkerniger Neutrophiler |
|||
|
Eitriges Gelenkpunktat |
|||
|
Positive histologische Analyse periprothetischer Membran |
|||
|
Keimnachweis in einem Gelenkpunktat |
|||
Anamnese/Klinik
Bei der klinischen Untersuchung soll hierbei neben dem Lokalbefund auch eine ausführliche Anamnese erhoben werden. Unmittelbar postoperativ aufgetretene Komplikationen wie Wundheilungsstörungen oder Hämatome sollen gezielt erfragt werden. Bezüglich des Lokalbefundes gilt nach wie vor, dass ein durch eine Fistel sondierbares Implantat infiziert ist. Eine sterile Fistel gibt es nicht!
Bildgebung
Konventionelle Röntgenbilder des betroffenen Implantates sollten mit Altaufnahmen verglichen werden. Bezüglich der Diagnose „Infekt“ gilt das Röntgen als gering sensitiv und auch spezifisch. Eine Computertomographie eignet sich zwar relativ sensitiv zur Detektion von Osteolysen, die Validität im Nachweis einer PPI ist aber vergleichbar mit dem konventionellen Röntgen. Wichtige radiologische Zeichen eines Infektgeschehens sind die frühe und vor allem schnelle Lockerung einer Endoprothese oder einer Osteosynthese 3. Bei chronischen Infekten kann eine periimplantäre Verkalkung der Weichteile (Involukrum) vorkommen.
Bei nuklearmedizinischen Verfahren gilt es grundsätzlich zwischen der Szintigraphie (Skelett- und Entzündungsszintigraphie) und der PET (Positronen-Emissions-Tomographie) zu unterscheiden. All diese Techniken finden in unklaren Fällen chronischer Infektionen ihre Anwendung. Als Nachteile müssen genannt werden, dass sie teuer und aufwendig in der Durchführung sind. Zudem gelten sie im Allgemeinen als unspezifisch. Vorteil ist ihre hohe Sensitivität mit hohem negativ prädiktivem Vorhersagewert. Klinisch wichtig ist zu erwähnen, dass die Szintigraphie speziell bei OSG-Endoprothesen im ersten postoperativen Jahr durch physiologische Umbauvorgänge wenig aussagekräftig ist. Allgemein muss festgehalten werden, dass die nuklearmedizinischen Verfahren hinsichtlich Infektdiagnostik die in sie gesetzten Erwartungen bislang nicht erfüllen konnten 3.
Blutparameter
Routinemäßig erfolgt hierbei die Bestimmung von C-reaktivem Protein (CRP), Blutsenkungsgeschwindigkeit (BSG), den Leukozyten im Blutbild und neuerdings auch zunehmend IL-6 (Tabelle 5) 29. PCT (Procalcitonin) und TNF-alpha werden aufgrund geringer Genauigkeit nicht empfohlen. Wichtig für die Interpretation der Werte ist die Kenntnis ihres regelrechten postoperativen Verlaufs. Das CRP erreicht in der Regel am dritten postoperativen Tag sein Maximum und normalisiert sich anschließend über die folgenden Wochen. Die Blutsenkung erreicht ihr Maximum nach ca. fünf Tagen und kann sogar bis mehrere Monate postoperativ deutlich erhöht bleiben 4. CRP und BSG sind valide Parameter im Ausschluss einer high-grade Infektion durch ihren hohen negativ prädiktiven Wert 33. Low-grade Infektionen entgehen diesen Laborparametern regelmäßig 34. Typische Vertreter hierbei wären koagulase-negative Staphylokokken, Cutibakterien (nach alter Nomenklatur: Propionibakterien), Corynebakterien oder Candida.
Tabelle 5: Serologische Marker mit Sensitivität und Spezifität bzw. 95%-Konfidenzintervall 35
| Marker | Sensitivität | Spezifität |
|---|---|---|
| CRP | 88% [86-90] | 74% [71-76] |
| BSG | 75% [72-77] | 70% [68-72] |
| Leukozyten | 45% [41-49] | 87% [85-89] |
| IL-6 | 97% [93-99] | 91% [87-94] |
Punktion
Eine präoperative Punktion des betroffenen Gelenks bei einliegender Prothese ist zur Keimsicherung indiziert 310, im Bereich von Implantaten ist dies nur bei Abszessbildung möglich. Die Punktion hat unter sterilen Kautelen und wenn möglich mindestens zweiwöchiger Antibiotikakarenz zu erfolgen. Die Sensitivität beträgt in Abhängigkeit des Gelenks und auch des Keims bis zu 90% 8. Wichtig zu beachten sind die zahlreichen Faktoren, welche zu falsch-positiven und auch falsch-negativen Punktionsergebnissen führen können (z.B. geringes Aspiratvolumen, präpunktionelle Antibiotikatherapie). Somit kann es manchmal nötig sein, bei klinisch dringendem Verdacht auf Infektion und negativem Keimnachweis, die Sensitivität der Punktion durch mehrfache Durchführung derselbigen zu erhöhen bzw. Synovialbiopsate (meist arthroskopisch assistiert) zu entnehmen. Hierfür wird, zumindest im Rahmen der Infektdiagnostik bei Hüft- und Knieprothesen, eine erhöhte Sensitivität im Vergleich zur alleinigen Punktion beschrieben 36. Ein Nachweis für das OSG steht allerdings noch aus.
Im Labor soll dann die Bebrütung des Aspirats für mindestens zehn besser noch 14 Tage erfolgen 2. Diese verlängerte Bebrütungszeit begründet sich durch das teils langsame Wachstum der für Implantatinfektionen verantwortlichen Keime. Maximal 50% der Keime lassen sich nach einer konventioneller Bebrütungszeit von zwei Tagen nachweisen 11. Zudem darf bei vorhandenem Keimnachweis die Bebrütung nicht vorzeitig abgebrochen werden, liegen doch in 20% der Fälle polymikrobielle Infektionen vor 8.
Tabelle 6: Erregerspektrum bei Protheseninfektionen 37
|
Erreger |
Häufigkeit (%) |
|
|
Staphylokkus aureus |
22 |
65% G-positive Keime |
|
Koagulase negative Staphylokken |
22 |
|
|
α-hämolysierende Streptokokken |
9 |
|
|
β-hämolysierende Streptokokken |
5 |
|
|
Enterokken |
7 |
|
|
G-negative Keime |
25 |
|
|
Obligat anerobe Keime |
10 |
|
Das Punktat sollte zudem zytologisch analysiert werden (EDTA-Röhrchen). Hierbei zeigen sich, je nach gewähltem cut-off Wert für Leukozyten (abhängig vom punktierten Gelenk; meist >1.700/µl) und dem prozentualen Anteil an Granulozyten (meist über 60-80%), positiv und negativ prädiktive Werte von teilweise über 90% 38.
Intraoperativ gewonnene Kultur und Histologie
Intraoperativ kann aus verschiedenen Regionen des Gelenks periprothetisches Gewebe entnommen werden. Es herrscht Konsens darüber, dass zumindest für die Kultur, mindestens fünf Biopsien entnommen werden sollten, wobei ein Infekt bei mindestens zwei positiven Kulturen mit dem gleichen Keimnachweis als gesichert angenommen werden kann 32. Zur Erhöhung der Sensitivität im Nachweis sessiler Bakterienformationen am Implantat können explantierte Prothesen bzw. Osteosynthesematerialien mittels spezieller Ultraschallbehandlung (Sonication) aufgearbeitet werden, wodurch sich der Biofilm vom Implantat löst und darin enthaltene Bakterien nachweisbar werden 13. Nach wie vor herrscht keine Klarheit darüber, ob die intraoperative Kultur oder die Histologie eine Infektion mit höherer Genauigkeit nachweisen kann. Einige Autoren sprechen sich jedoch für die histologische Analyse nach Morawietz und Krenn als Goldstandard in der Diagnostik aus, da sie für falsch-positive bzw. falsch-negative Ergebnisse weniger anfällig scheint 39. Hierbei erfolgen die Auszählung der neutrophilen Granulozyten in zehn Gesichtsfeldern und zusätzlich die Analyse des periprothetischen Gewebes. Finden sich mindestens 23 Neutrophile und herrscht ein entzündlicher Gewebetyp vor, ist eine Protheseninfektion sehr wahrscheinlich 39. Keine Rolle in der Infektdiagnostik spielen intraoperative Schnellschnittpräparate, weder zur histologischen noch zur direktmikroskopischen, mikrobiologischen Aufarbeitung 40.
Therapie
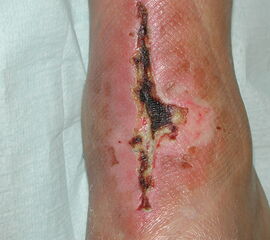
Aufgrund der bislang noch geringen Datenlage zum exakten Vorgehen bei PII in der Fußchirurgie basieren die Empfehlungen auch hier auf Daten aus der Hüft- und Knieendoprothetik. Fallserien bei infizierten OSG-Prothesen konnten diesen Konzepten eine gute Wirksamkeit in der Fußchirurgie attestieren. Grundsätzlich sind die häufigsten Therapieoptionen:
- Konservative Therapie mit antibiotischer Suppressionstherapie
- Operative Therapie
- Debridement, Spülung und Wechsel des Polyethyleninlays
- Einzeitiger Komplettwechsel
- Zweizeitiger Komplettwechsel
- Zweizeitiges Vorgehen mit sekundärer Arthrodese
- Ausbau und dauerhaftes Belassen des Zementspacers
- Unterschenkelamputation
Konservative Therapie
Die reine konservative Therapie besteht aus Antibiotikatherapie und wird nur in Ausnahmefällen durchgeführt (OP-Unfähigkeit, ausdrücklicher Patientenwunsch, suszeptibler Keim). Hierdurch ist keine Heilung sondern im besten Fall lediglich eine Infektsuppression möglich.
Operative Therapie
Hier steht der Implantaterhalt dem -wechsel bzw. -ausbau gegenüber. Anhand folgender Faktoren wird das Verfahren gewählt:
- Stabilität des Implantates
- Dauer des Infekts
- Keim
- Weichteilsituation
Implantaterhalt
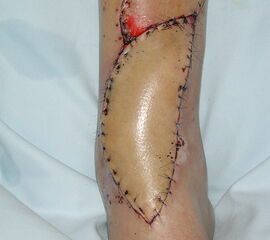
Bei kurzer Infektionsdauer (Frühinfekt, akut hämatogener Infekt), stabilem Implantat, guter Weichteilsituation und sensiblem Keim kann ein Implantat erhaltendes Vorgehen versucht werden (DAIR-Konzept, debridement-antibiotics-implant retention). Operativ sollte hierbei möglichst schnell nach Feststellung eines möglichen PII ein offenes Debridement durchgeführt werden, wobei radikal der Gelenkraum debridiert und mit Antiseptika gespült wird. Alle modularen Gelenkteile sind zu ersetzen. Für die Hüftendoprothetik konnte gezeigt werden, dass durch einen Wechsel des Inlays verglichen mit einem alleinigen Debridement/Spülung die Wahrscheinlichkeit einer Infekteradikation von 20% auf 70% erhöht 41. Bei OSG-Prothesen konnte gezeigt werden, dass ohne Polyethylen-Wechsel und reiner Spülung mit Debridement eine Infektpersistenz von 100% zu befürchten ist 6. Dies ist auch der Grund, weshalb ein rein arthroskopisches Vorgehen zur Behandlung einer PII nur Sonderfällen vorbehalten bleiben sollte (z.B. laufende orale Antikoagulation, fehlendes Inlay, mangelnde OP-Kapazitäten), da hierbei nur von einer Keimreduktion auszugehen ist. Hinsichtlich der Evidenz bei PII von OSG-Prothesen Von einigen Autoren werden nach dem initialen Debridement ein oder zwei weitere gefordert, wenngleich hierfür die Evidenz unklar ist. Nach erfolgter mikrobiologischer Testung kann die Antibiose testgerecht adaptiert werden. Der prothesenerhaltende Versuch hat bei strenger Indikationsstellung bei Hüft- und Knieprothesen eine Erfolgsrate zwischen 60-100% 42. Für OSG-Prothesen wurde an einer Kohorte von 966 Primärprothesen mit einer Infektrate von 3,2% eine dauerhafte Infekt-Eradikation von 65,5% unter Anwendung des DAIR-Konzepts beschrieben 16. Prognostisch wichtig ist noch festzuhalten, dass für den Frühinfekt in der Regel bessere Resultate erzielt werden als beim akut hämatogenen. Bei Reinfektion nach prothesenerhaltendem Vorgehen sollte kein weiterer Versuch des Prothesenerhalts versucht werden, da hierdurch die dauerhafte Infektkontrollrate deutlich gesenkt wird 43.
Implantatwechsel
Der Implantatwechsel wird nötig, wenn die Symptomdauer der Infektion die Grenze von drei Wochen überschreitet oder die Gelenkprothese im Knochen nicht stabil verankert ist 44. Nach Ausbau einer Gelenkprothese kann in der gleichen Sitzung oder zu einem späteren Zeitpunkt (einzeitiges vs. zweizeitiges Vorgehen) ein Wiedereinbau erfolgen, ein Osteosynthesematerial wird in der Regel nur entfernt und eine noch nicht verheilte Fraktur oder Osteotomie überbrückend extern fixiert. Bei Vorliegen erheblicher patientenassoziierter Risikofaktoren (z.B. Drogenabusus) kann auch ein Ausbau ohne Wiedereinbau nötig werden.
Einzeitiger Prothesenwechsel
Der einzeitige Wechsel kann unter der Voraussetzung des bereits präoperativ bekannten Keims mit Resistenzbestimmung erwogen werden. Wesentliche Vorteile gegenüber dem zweizeitigen Wechsel sind hierbei:
- keine implantatfreie Zeit
- keine Gefahr der Spacerkomplikationen
Nachteile sind:
- nur ein Debridement
- verlängerte OP-Zeit
Neben dem radikalen Debridement stellt die lokale Antibiose den entscheidenden Faktor für den Erfolg der Prozedur dar. Dies bedeutet somit, dass der einzeitige Wechsel zementiert zu erfolgen hat. Dem Zement darf, aus mechanischen Gründen, maximal 10% seines Trockengewichts an Antibiotikum beigemengt werden.
Zweizeitiger Wechsel
Der zweizeitige Wechsel gilt nach wie vor als Goldstandard in der Therapie der periprothetischen Infektion 2. Er sollte immer dann erwogen werden, wenn oben genannte Verfahren des Prothesenerhalts oder einzeitigen Wechsels nicht möglich sind. Wesentliche Vorteile im Vergleich zum einzeitigen Verfahren sind hierbei:
- mindestens zwei Debridements
- hohe Antibiotikakonzentrationen im Zementspacer möglich
Nachteilig wirken:
- temporäre Funktionseinschränkung des Gelenks im prothesenfreien Intervall
- Spacerkomplikationen
- Zementspacer als Nährboden für multiresistente Keime
Das implantatfreie Intervall kann, je nach Schwere der Infektion, zwischen wenigen Wochen bis mehrere Monate betragen, wobei hierbei wenig Evidenz über die genaue Dauer herrscht. In prospektiven Kohortenstudie an Patienten mit zweizeitigem Wechsel bei periprothetischer Hüft-TEP-Infektion konnte gezeigt werden, dass ein kurzes Intervall (<4 Wochen) diesselben Ergebnisse hinsichtlich Infekteradiakiton aufwies wie das lange Intervall (>4 Wochen) 45. Letztlich halten sich viele Autoren an Marker wie den Lokalbefund, Blutentzündungswerte oder sogar Entzündungsszintigraphien, um den Wiedereinbau zu planen (Gradinger 2006) 44. Problematisch stellt sich hierbei dar, dass beispielsweise das CRP in bis zu 21% der Fälle bei geplantem Wiedereinbau nach sechs Wochen erhöht sein kann, ohne dass sich dadurch nach durchgeführter Reimplantation die Reinfektionsrate erhöht 15. Auf die schlechte Spezifität der Szintigraphie wurde bereits hingewiesen. Viele Autoren empfehlen deshalb eine geplante Punktion des Gelenks (unter mindestens zweiwöchiger Antibiotikakarenz) vor dem Wiedereinbau der Prothese. Dies birgt jedoch wieder den Nachteil einer Antibiotikapause, da nach 6 Wochen auch die lokale Freisetzungskinetik aus dem Antibiotikumspacer deutlich vermindert ist. Des Weiteren wird hierdurch auch die Implantatfreie Zeit für den Patienten wesentlich erhöht. Die Nachweisrate von Keimen (in der Sonikation und sogar der PCR) bei diesem Vorgehen ist insgesamt schlecht, weshalb es von vielen Autoren nicht mehr empfohlen wird 4647484950.
Begleitende Antibiose
Die Auswahl des Antibiotikums richtet sich schlussendlich nach folgenden Faktoren:
- Keim mit Resistenzlage
- Gewebegängigkeit
- Bioverfügbarkeit bei oraler Therapie
Häufig finden Regime mit biofilmaktiven Substanzen wie Rifampicin oder Makroliden Anwendung {ref 27865314; 19692690}.
Zur Dauer der postoperativen Antibiose gibt es unterschiedliche Angaben 44, wobei in der Therapie unterschiedlicher Infektionen (z.B. Spondylodiszitis, diabetische Osteomyelitiden, PII von Hüft- und Knieprothesen) mehrfach gezeigt werden konnte, dass eine sechswöchige einer zwölfwöchigen Antibiose nicht unterlegen ist und deshalb auch von vielen Autoren empfohlen wird 51525354. Leider besteht jedoch auch zu dieser Frage keine ausreichende Evidenz um klare Empfehlungen, speziell im Rahmen der Fußchirurgie auszusprechen.
Prophylaxe der PII
Perioperative Therapieoptimierung
Maßnahmen, die nachweislich zu einer Senkung der Infektrate geführt haben sind auch hier für endoprothetischen Eingriffe an Hüfte und Knie am besten untersucht, weshalb sie hier Erwähnung finden sollen. Speziell für fußchirurgische Eingriffe belegte Maßnahmen sind mit einem deutlich niedrigeren Evidenzlevel dokumentiert.
Präoperative Maßnahmen:
Die Empfehlung einiger Autoren, unnötig lange stationäre Aufenthalte vor einer geplanten Operation zu vermeiden, ist mittlerweile gängige Praxis geworden. Hintergrund ist hierbei der Versuch einer nosokomialen Keimbesiedlung vorzubeugen 55. Um die habituelle Standortflora im Bereich des OP-Gebiets möglichst zu reduzieren wurden verschiedene Maßnahmen vorgeschlagen. Der theoretische Vorteil dieser lokalen Keimeradikation konnte allerdings keine Senkung der Infektrate an gewissen anatomischen Lokalisationen zeigen und wird deshalb nicht generell empfohlen 56. In diesem Zusammenhang konnte jedoch gezeigt werden, dass bei der Verwendung von unbeschichteten Inzisionsfolien ein vermehrtes Bakterienwachstum im Vergleich zur Nichtverwendung führt. Dies ging teilweise auch mit erhöhten Infektraten einher 57. Für iodhaltige Folien ist ein Nutzen nicht nachgewiesen, eine erhöhte Rate an Infekten ist aber nicht festzustellen.
Perioperative Maßnahmen:
Historische Studien konnten allein durch den Einsatz des „laminar air-flow“ eine Infektreduktion von 3,4% auf 1,2% für Hüftprothesen nachweisen 58. Einen weiteren Meilenstein in der Infektreduktion konnte die perioperative Antibiotikaprophylaxe bewirken. Hierbei zählen Cephalosporine als Mittel der Wahl (bei MRSA-Trägern eventuell Vancomycin) 59. Studien aus den 1960er-70er Jahren konnten zeigen, dass die Infektrate durch die Antibiotikaprophylaxe um bis zu 50% im Rahmen der Endoprothetik gesenkt werden konnte 60. Wann genau die Antibiotikaprophyylaxe präoperativ appliziert wird scheint keinen Effekt auf die Infektraten bei Fußoperationen zu haben 1. Speziell bei Endoprotheseneingriffen wird eine verlängerte Antibiotikaprophylaxe empfohlen, wobei hier für die Sprunggelenksendoprothese keine Daten vorliegen. Engesaeter et al beschreiben für Hüft- und Knieprothesen aus dem norwegischen Prothesenregister eine Infektreduktion durch insgesamt vier prophylaktische Dosen am OP-Tag im Vergleich zu weniger als vier 61. Van Kasteren et al konnten die positiven Auswirkungen dieser verlängerten perioperative Prophylaxe nicht bestätigen, fanden allerdings die niedrigste Infektrate bei Verabreichung der prophylaktischen Antibiose 30 Minuten präoperativ 62. Letztlich wird jedoch von vielen Autoren empfohlen, neben dem single-shot Antibiotikum präoperativ, bei verlängerter OP-Dauer zusätzlich eine zweite Dosis desselben Antibiotikums zu verabreichen. Bei prophylaktischer Antibiose über 24 Stunden postoperativ muss auch das Nebenwirkungspotential der Antibiotika beachtet werden, wobei von keinem zusätzlichen Nutzen bezüglich Infektprophylaxe auszugehen ist 60. Zudem besteht eine deutlich erhöhte Gefahr der Selektion multiresistenter Keime. Antibiotikaprophylaxe bei einliegender TEP vor mutmaßlich bakteriämischen Zahneingriffen wird trotz unterschiedlicher Studienergebnisse häufig empfohlen 63.
Nicht nur die parenterale Antibiotikaprophylaxe konnte die Anzahl periprothetischer Infektionen vermindern, sondern auch die Verwendung von antibiotikumhaltigem Zement im Rahmen der Primärimplantation. Parvizi beschreibt eine Reduktion der Infektrate von bis zu 50% bei der Verwendung von antibiotikumimprägniertem Zement im Vergleich zu nicht-antibiotikumhaltigem Zement 64. Es gibt auch Daten aus dem norwegischen Prothesenregister, welche für eine kombinierte antibakterielle Prophylaxe (parenteral und lokal) die geringste Infektrate belegt, als jede Technik isoliert 61.
Ein weiterer wichtiger Faktor in der Prävention periprothetischer Infektionen stellt die OP-Technik dar. Die niedrigsten Infektraten sind für spezialisierte Zentren mit geübten Operateuren und kurzen OP-Zeiten belegt 65. Die Verwendung entsprechender Desinfektionsmittel zur präoperativen Hautreinigung, der regelmäßige Handschuhwechsel bzw. die Verwendung von 2 Paar Handschuhen ist mit guter Evidenz hinsichtlich Senkung der bakteriellen Kontamination belegt 66. Wird vor Implantation einer Osteosynthese bzw. Prothese das Wundgebiet mit lokalen Antiseptika gereinigt (Povidon-Iod, H2O2), so kann dies auch zur Senkung der Infektrate beitragen 67.
Schließlich stellen neben der optimalen Vorbereitung des Implantatlagers für die TEP auch antiinfektiöse Oberflächenbeschichtungen von Implantaten eine Möglichkeit der Infektprävention dar. Hierbei werden Prothesen mit verschiedenen Antiseptika (z.B. Chlorhexidin), Antibiotika (z.B. Gentamicin) oder Metallen (z.B. Silber, Kupfer, Zink) beschichtet, um eine lokal bakterizide Wirkung zu entfalten. Diese zum größten Teil noch experimentellen Ansätze zeigen im Tiermodell bereits erfolgsversprechende Resultate, es bleibt allerdings bei noch fehlenden Kenntnissen bezüglich Langzeitwirkungen und Biokompatibilität abzuwarten, ob sich ihr klinischer Einsatz durchsetzen wird 6869.
Postoperative Maßnahmen:
Es wird allgemein empfohlen, Verbandswechsel und Wundpflege durch geschultes Personal im postoperativen Verlauf regelmäßig durchführen zu lassen, um mögliche Wundheilungsstörungen oder Frühinfekte schnell zu erkennen und adäquat zu behandeln. Einliegende Drainagen werden in der Regel spätestens nach zwei Tagen entfernt. Bislang konnte ihnen zwar kein erhöhtes Infektionsrisiko nachgewiesen werden, sie bieten allerdings früh postoperativ eine relevante Keimbesiedlung und sollten allein deswegen nicht länger als unbedingt nötig belassen werden 7071. Hinsichtlich lokal antiseptischer Verbandsmaterialien besteht bislang kein Nachweis einer Prophylaxe von PII. Des Weiteren kann laut einer Cochrane Analyse auch bereits 2 Tage postoperativ Wasser auf ein Wunde gelangen (z.B. Duschen ohne Verband), ohne dabei die Infektrate zu erhöhen 72. Der Nutzen von täglichen Verbandswechseln ist ebenfalls wissenschaftlich nicht belegt 73, allerdings sollte die Wunde nicht durch Wundsekret mazerieren.
Weitere Literatur
- Gabel J: Prothetische Versorgung der posttraumatischen oberen Sprunggelenkarthrose. Trauma Berufskrankh 2018, 20 (Suppl 1).
- Gradinger R, Gollwitzer H: Ossäre Integration, vol. 1: Springer; 2006