Geschichte
Nach einer sehr undifferenzierten Verbreitung der minimalinvasive Fußchirurgie in den 80er Jahren mit vielen Fehlschlägen und hohen Komplikationsraten kam es zunächst zu einer großen Ablehnung und Skepsis gegenüber dieser Technik. Den ersten großen Durchbruch erreichte Steven Isham in dem er die Technik der minimalinvasiven Vorfußchirurgie auf anatomische und pathophysiologische Grundlagen stellte – in einer Zeit in der auch in anderen Bereichen der Medizin minimalinvasive Verfahren durch die Entwicklung von OP-Technik und Instrumenten weiter auf dem Vormarsch waren. Durch die Standardisierung der Operationstechnik und der Nachbehandlung wurden die minimalinvasiven Verfahren plötzlich reproduzierbar. Es wurden die ersten klinischen Studien veröffentlicht und die Ergebnisse nach wissenschaftlichen Kriterien kritisch analysiert. Aufgrund der guten Resultate nahm das Interesse an minimalinvasiven Techniken wieder zu. Steven Isahm gab daraufhin erste Kurse für minimalinvasive Vorfußchirurgie in den USA (New Orleans). Durch Prof. Mariano de Prado aus Spanien gelangte die minimalinvasive Fußchirurgie nach Europa. Unterstützt wurden die Arbeiten durch Pau Golano (Anatom an der Universität von Barcelona, Spanien), der viel Grundlagenforschung zu minimalinvasiven Zugängen und Techniken leistete. Pau Golano und Mariano de Prado veröffentlichen gemeinsam mit Steven Isham das erste Buch für minimalinvasive Fußchirurgie – Cirurgia Percutanea del Pie - das 2009 auch als Ausgabe in Englisch erschien.
Vorbemerkung
Die Größe der nötigen Zugänge für eine Operation ist von Bedeutung, um das damit verbundene Weichteiltrauma und die Zugangsmorbidität möglichst gering zu halten. Eine Tendenz, die Zugangsmorbidität gering zu halten, findet sich heute in nahezu allen Bereichen der Medizin. In der Unfallchirurgie finden darüber hinaus seit vielen Jahren die Prinzipien der biologischen Frakturheilung Einzug in die Überlegungen zur Therapie.
Hieraus wurden neue Strategien zur Frakturbehandlung wie die „No touch-Technik“ eingeführt. Es soll lediglich eine Stabilisierung über eingeschobene oder intramedulläre Implantate erfolgen. Die Zone der Knochenbruchheilung wird nicht tangiert, um Weichteilmantel und Durchblutung zu erhalten und damit optimale Voraussetzungen für die Knochenheilung zu schaffen.
Diesen Prinzipien widersprechen häufig die traditionellen OP-Methoden der Fußchirurgie, wo beispielsweise zur Korrektur des Hallux valgus über eine Scarf-Osteotomie die großflächige Freilegung und Denudierung des Knochens erforderlich ist. Die Kenntnisse zur Knochenbiologie lassen eine minimalinvasive OP-Technik, wie sie an Schulter und Knie für viele Eingriffe längst Standard ist, auch am Fuß nur logisch erscheinen.
Wie an Schulter und Knie sind auch in der Fußchirurgie nicht alle Operationen minimalinvasiv durchführbar. Für die gängigen Vorfußkorrekturen bei Hallux valgus 1234567, Hammerzehen 89, Schneiderballen 101112131415 und Metatarsalgie 161718 einschließlich Morton-Neurom 19 stehen jedoch inzwischen bewährte minimalinvasive OP-Verfahren zur Verfügung. Gleiches gilt für die Cheilektomie 202122. Diese werden mittlerweile standardisiert in Kursen der Fachgesellschaften unterrichtet und von entsprechend ausgebildeten Fußchirurgen routinemäßig mit sehr guten Ergebnissen durchgeführt.
Insbesondere beim Diabetischen Fußsyndrom einschließlich Charcotfuß bietet die minimalinvasive Technik durch perkutane Tenotomien und Osteotomien große Vorteile zur erforderlichen Druckentlastung 232425.
Auch am Rückfuß stehen bei Fersensporn und Plantarfasciitis 2627282930 sowie der Kalkaneus-Verschiebeosteotomie 31323233 bewährte minimalinvasive Verfahren zur Verfügung.
Aktuell sind minimalinvasive OP-Verfahren zur Lapidusarthrodese und Arthrodese des Großzehen-Grundgelenkes in Entwicklung. Verfahren zur Durchführung komplexerer Umstellungsosteotomien wie beispielsweise Triple-Arthrodesen stehen ebenfalls (noch?) nicht zu Verfügung.
Die perkutane OP-Methode ist also nicht als Lösung aller Probleme in der Fußchirurgie anzusehen. Vielmehr steht dem erfahrenen Fußchirurgen damit eine weitere Option zur Verfügung. Es handelt sich um ein weiteres „Tool in the Box“ und wird häufig auch in Kombination mit offenen Operationsschritten angewendet.
Operationsprinzip
Die minimalinvasive Chirurgie (MIS – Minimal invasive surgery) ist geprägt von einigen Spezifika, die ein Umdenken des in der offenen OP-Technik routinierten Operateurs erforderlich machen. Der grundlegende Unterschied für den Operateur besteht darin, dass das OP-Gebiet nicht direkt eingesehen werden kann. Daher ist die Kenntnis der anatomischen Strukturen und der daraus resultierenden Zugangswege und OP-Techniken von besonderer Bedeutung.
Ein vollständiges Umdenken und Umlernen ist erforderlich für den Chirurgen, der in der offenen OP-Technik mit dem Leitspruch groß geworden ist: „Nie schneiden, wo man nichts sieht!“, da die intraoperative Kontrolle des eigenen Tuns in der MIS ausschließlich über Durchleuchtung mit dem C-Bogen erfolgen kann.
Ansonsten gelten die gleichen biomechanischen Überlegungen und Indikationen wie bei der offenen OP-Technik. Unterschiedlich sind lediglich die minimalinvasive Zugangsweise und OP-Technik mit dem Ziel, das gewünschte Ergebnis möglichst gewebeschonend zu erreichen.
Vorteile
- Der grundlegende Vorteil besteht in der geringeren Kompromittierung der Weichteile, insbesondere bei Patienten mit prekären Weichteil- und Durchblutungsverhältnissen. Hieraus resultieren:
- schnellere Belastbarkeit postoperativ.
- schnellere Rehabilitation.
- geringere Zugangsmorbidität.
- Weniger Verwendung von Implantaten erforderlich, dadurch Reduktion von:
- Kosten.
- Implantat-assozierten Komplikationen.
- erforderlichen Metallentfernungen.
- Nach entsprechender Lernkurve kurze OP-Zeiten.
- Auch dreidimensionale Korrekturen möglich.
Nachteile
- Technisch anspruchsvolle Lernkurve.
- Vor allem während der Lernphase des Operateurs deutlich erhöhte Strahlenbelastung durch die intraoperative Durchleuchtung (mit zunehmender Erfahrung dann massive Abnahme der Durchleuchtungszeiten).
- Aufwendigere Nachbehandlung mit häufigeren Kontrollen. Den korrekten Verbänden kommt eine wesentlich größere Bedeutung zu als bei den meisten offenen Operationsverfahren.
- Teilweise längere Schwellneigung, z.B. bei den subkapitalen Osteotomien der Metatarsalia 2- 5 (DMMO, Distale Minimalinvasive Metatarsale Osteotomie) und Kleinzehen-Korrektur.
- Teilweise geringere Präzision der Osteotomien verglichen zum offenen Vorgehen.
Indikationen
Hinsichtlich der grundsätzlichen Indikationsstellung zu einer Korrektur am Fuß gibt es keine Unterschiede zwischen offenen und minimalinvasiven Operationsverfahren. Weite Gebiete der Vor- und Rückfußchirurgie (siehe oben) können mit beiden Verfahren behandelt werden. Teilweise ist es eine Frage an den Ausbildungsstand des Operateurs und die Gewichtung der Vor- und Nachteile des offenen vs. des minimalinvasiven Vorgehens, welche Technik gewählt wird.
Vorteile für die MIS bestehen insbesondere bei kritischen Weichteil- und Durchblutungsverhältnissen.
Kontraindikationen
Die Kontraindikationen für eine Operation sind zunächst unabhängig davon zu sehen, ob der Eingriff klassisch offen oder minimalinvasiv durchgeführt wird.
Da teilweise mit weniger Osteosynthesematerial gearbeitet wird als bei offenen Verfahren kann im Einzelfall osteoporotischer Knochen dazu führen, dass ein offenes Verfahren mit Plattenosteosynthese möglicherweise günstiger ist.
Im Einzelfall sind aber stets Patienten individuell sämtliche Risikofaktoren gegeneinander abzuwägen.
Patientenaufklärung
Allgemeine Risiken wie bei offener OP-Technik.
Spezielle Risiken bei minimalinvasivem Vorgehen:
- Thermische Hautverletzungen an den Zugängen.
- In situ verbliebenes Knochenmehl (s.u.) welches zu Verknöcherungen führen kann.
- Intraoperative Strahlenbelastung höher als bei offener OP.
- Geringere Präzision der Osteotomien verglichen zu offenen Osteotomien unter Sicht.
- Aufwendigere Nachbehandlung erforderlich unter Einbeziehung des Patienten (auch selbstständige Tapeanlage und Beübung im Verlauf). Ggf. längere Schwellneigung.
- Radiologisch erscheint nach minimalinvasiver Osteotomie die knöcherne Durchbauung verzögert gegenüber einem offenen Operationsverfahren.
- Teilweise länger anhaltende, meist aber reversible Hypästhesie im Bereich der Großzehe und zweiten Zehe nach minimalinvasiver Hallux valgus Korrektur mit lateralem Release.
- Umstieg auf offenes OP-Verfahren möglich.
OP-Vorbereitungen
- Anamnese.
- Befund / klinische Untersuchung.
- Belastete Röntgenaufnahmen im Stehen in 2 oder 3 Ebenen.
- Fotodokumentation des Fußes.
- Je nach OP entsprechende Planung der Osteotomie anhand der Röntgenbilder.
- Eine Rasur ist nur in Ausnahmefällen notwendig, da der Haarwuchs selten den operativen Zugangsweg behindert.
- Single shot Antibiotikaprophylaxe mit einem Cephalosporin der 2. Generation (z.B. Cefuroxim) unmittelbar vor OP-Beginn bei Eingriffen mit Knochen- und/oder Gelenkbeteiligung bzw. dem Einbringen von Metall.
Instrumentarium
- Beaver-Blade-Messer.
- gebogenes Klemmchen / Moskito.
- Miniraspartorium.
- Fräsenantrieb für minimalinvasive Fußchirurgie, Drehzahl bis ca. 7000 RPM an der Fräse, Drehmoment 80 Newton pro Zentimeter (Cave: Viele Geräte arbeiten mit Untersetzungen, sodass die Einstellung am Gerät möglicherweise von der Drehzahl an der Fräse abweicht).
- C-Bogen, Bildwandler steril bezogen.
- evtl. strahlenundurchlässige OP-Handschuhe.
- Knopfkanüle.
- Sterile Kochsalzlösung.
Je nach geplantem Operationsverfahren können weitere Instrumente benötigt werden:
- Shannonfräsen, verschiedene Durchmesser und Längen.
- Shannonwedge konisch, verschiedene Durchmesser und Längen.
- Kanülierte Schrauben / Kirschnerdrähte.
- Bohrmaschine.
- Elevatorium.
Verband
- Steristrips/elastische Tapes.
- Kompressen.
- Haftbinde.
Anästhesie und Lagerung
- Die Wahl des Anästhesieverfahrens erfolgt wie bei offenen Operationen. Die Tatsache, dass ein Angriff minimalinvasiv durchgeführt wird, beeinflusst nicht die Wahl des Anästhesieverfahrens. Sämtliche Anästhesieformen kommen zur Anwendung:
- Vollnarkose
- Larynxmaskennarkose
- Spinal- /Hemispinalanästhesie
- Ischiadicus-Femoralis-Obturatorius Block (IFOB)
- Distaler Ischiadicus Block (DIB)
- Fußblock
- Im eigenen Patientengut ca. 90 % Regionalverfahren (IFOB, DIB oder Hemispinalanästhesie), ggf. mit zusätzlicher Analgosedierung.
- In unserer Erfahrung sind Regionalverfahren zu bevorzugen, da die analgetische Wirkung meist bis in die erste postoperative Nacht anhält. Wird das Regionalverfahren in Kathetertechnik angewendet, so kann bei nachlassender Wirkung der Block nochmals aufgespritzt werden, bzw. es besteht die Möglichkeit einer patientengesteuerten Analgesie über spezielle Pumpensysteme.
- Bei kleineren Eingriffen im Vorfußbereich kann ein Fußblock verwendet werden. Ein wesentlicher Vorteil ist die fehlende Abhängigkeit vom Anästhesisten.
- Üblicherweise werden minimalinvasive Eingriffe ohne Blutsperre durchgeführt.
- Lagerung bei Vorfußoperationen: zu operierendes Bein frei beweglich gelagert, Rückenlage, Fuß entweder aufgestellt auf OP-Tisch mit Seitenstütze am Oberschenkel und eingefahrenem C-Bogen oder Fuß über distales Tischende hinausragend mit direkter Lagerung des Fußes auf Mini-C-Bogen.
- Lagerung bei Rückfußoperationen: für Umstellungsosteotomien am Kalkaneus Seitlagerung auf der Gegenseite. Die Abtragung eines Fersensporns lässt sich gut in Rückenlage durchführen. Operationen am Achillessehnenansatz werden meist in Bauchlage durchgeführt.
OP-Techniken
Abhängig von der jeweiligen Operation. Es können sowohl knöcherne (Exostosenabtragung, Osteotomie), als auch Weichteil-Operationen (Tenotomie/Kapsulotomie) durchgeführt werden. Generell gilt:
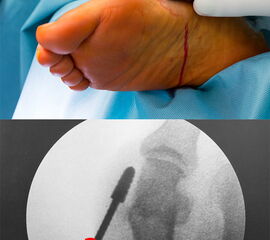
- Die Wahl der Inzisionen ist von entscheidender Wichtigkeit. Liegt der Zugang an einer falschen Stelle, wird die Zielstruktur nicht, bzw. nur in einem ungünstigen Winkel erreicht. Zusätzlich erhöht das Zerren an der Haut das Risiko für Wundheilungsstörungen. Für verschiedene Eingriffe gibt es klar definierte Zugangswege, die der Operateur kennen muss.
- Die Hautinzisionen befinden sich in ausreichendem Abstand vom zu adressierenden OP-Gebiet, so dass die Fräse auf ganzer Länge subkutan geführt wird. Andernfalls kommt es zu Läsionen der Inzisionsränder durch die Fräse.
- Die definierten Inzisionen berücksichtigen Hautspaltlinien, Blut- und Lymphgefäße, Nerven, Muskeln und Sehnen. Exponierte Punkte, an denen Schuhkonflikte mit den Narben auftreten könnten, sind zu meiden.
- Minimalinvasive Eingriffe werden meist ohne Blutsperre/Blutleere durchgeführt. Die Blutung hilft, das Bohrmehl auszuspülen. Zusätzlich hat der Blutfluss einen kühlenden Effekt auf den Knochen.
- Die Inzision ist klein, in der Regel zwischen 0,5 und 1 cm. Noch kleinere Schnitte erhöhen das Risiko für Wundheilungsstörungen und erschweren das Ausspülen des Bohrmehls.
- Zur Vermeidung von Hautverbrennungen an den Inzisionen muss der Drehpunkt der Fräse im Hautniveau liegen, es darf nicht gehebelt werden. Außerdem ist während des Fräsens auf kontinuierliche Kühlung durch Wasser zu achten. Hierfür stehen Handstücke mit integrierter kontinuierlicher Kühlung zu Verfügung. Die Kühlung kann aber auch mit Spritze und Knopfkanüle durch OP-Personal erfolgen.
- Bei allen Operationen am Knochen ist auf ein sorgfältiges Ausspülen des pastenartigen Knochenmehles zu achten. Vor allem nach Exostosenabtragung (z.B. am Metatarsale 1 Köpfchen) kann es sich um eine erhebliche Menge an Knochensubstanz handeln. Generell ist darauf zu achten, dass keine Knochenpartikel im Hautniveau verbleiben, da dies zu einer verzögerten Wundheilung und einer lang anhaltenden Sekretion bis hin zu Infekten führen kann.
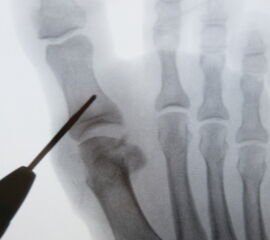
- Sämtliche Osteotomien werden in der sogenannten „Safe-Hole-Technik“ durchgeführt: Perforieren der ersten Kortikalis mit der Fräse, so dass der schneidende Anteil der Fräse intramedullär zu liegen kommt. Nun kann die Osteotomie aus dem Markraum heraus komplettiert werden ohne Gefahr einer akzidentellen Verletzung umliegender Strukturen.
- Osteotomien in der MIS sind stets closing wedge-Osteotomien.
- Je nach Führen der Fräse und Legen der Osteotomieebene sind auch dreidimensionale Korrekturen (z.B. an Metatarsale 1) möglich.
- Ein Teil der Osteotomien wird bereits durch den Weichteilmantel ausreichend stabilisiert. Dies gilt beispielsweise für subkapitale Osteotomien an den Metatarsalia 2-5 (DMMO) oder die Korrektur von Krallenzehen. Wird kein Osteosynthesematerial verwendet ist die postoperative Stabilisierung durch Verbände von entscheidender Bedeutung für das Korrekturergebnis.
- Osteotomien am ersten Strahl werden meist mit Schrauben oder K-Draht fixiert, gleiches gilt für Osteotomien des Kalkaneus.
Besonderheiten
Die radiologische Konsolidierung der Osteotomien nach minimalinvasiver Chirurgie erscheint verlangsamt. Während die Patienten in der Regel sehr schnell weitgehend schmerzfrei belasten können, und damit nach klinischen Kriterien verheilt sind, hinken die radiologischen Durchbauungszeichen oft lange hinterher. Durch den Erhalt des Weichteilmantels und damit optimaler Durchblutung des Knochens bestehen jedoch ideale Voraussetzungen für die Knochenheilung. Das radiologische Bild folgt dem klinischen „im sicheren Abstand“, aber zuverlässig. Die knöcherne Durchbauung kann am 1. Strahl allerdings nativ-radiologisch bis zu 6 Monate, an den kleineren Strahlen sogar bis zu 12 Monate dauern. Dies ist bei meist dann bereits längst vorliegender Beschwerdefreiheit jedoch klinisch nicht relevant. Das vom gewohnten postoperativen Verlauf abweichende radiologische Heilungsmuster ist dem Radiologen zu erläutern. Andernfalls wird sich eine hohe Zahl an „Pseudarthrosen“ in den radiologischen Befunden finden, bis hin zur Empfehlung von operativen Revisionen. Am einfachsten gelingt die Nachbehandlung durch Anbindung der Patienten an die eigene Institution.
Pseudarthrosen und avaskuläre Nekrosen können auch nach minimalinvasiven Operationen auftreten. Die Inzidenz ist niedriger als nach offenen Verfahren, die Knochenheilung kann aber auch nach minimalinvasiver Osteotomie durch patientenspezifische Risikofaktoren negativ beeinflusst werden. Auch kann die Hitzeentwicklung beim Gebrauch einer stumpfen Fräse oder bei zu hohen Drehzahlen zu einer thermischen Schädigung des Knochens führen, welche dann die weitere Heilung beeinträchtigen kann.
Die Methode wirkt in der Hand des Erfahrenen durch kurze OP-Dauer, kleine Inzisionen und gute Ergebnisse auf den Außenstehenden einfach. Die Versuchung, ohne entsprechendes Training diese Techniken durchzuführen, führt regelmäßig zu komplikationsbehafteten Verläufen bis hin zum Verlust von Zehen 34. Eine mangelhafte Technik führt dann zu ungerechtfertigter Schädigung des Rufes der ganzen Methode. Auch für den in offenen Techniken erfahrenen Chirurgen ist es wichtig, sich vor dem Einsatz minimalinvasiver Verfahren theoretisch und praktisch schulen zu lassen, so wie dies zum Beginn der Operationen in offener Technik auch selbstverständlich war.
Operationskurse werden von verschiedenen Fachgesellschaften angeboten. Hier werden die Prinzipien, theoretischen Grundlagen und praktischen Techniken der MIS strukturiert und reproduzierbar vermittelt. Ergänzt werden können diese Kurse durch Hospitationen. Nicht zuletzt im Falle einer juristischen Auseinandersetzung wird das Vorhandensein des entsprechenden Ausbildungsnachweises auch forensisch einen gewissen Schutz bieten.
Postoperative Behandlung
Da weitgehend auf Implantate verzichtet wird, kommt nach minimalinvasiven Korrekturen am Vorfuß den postoperativen, redressierende Verbänden eine sehr große Bedeutung zu. Wie bei offenen Verfahren existieren sowohl für die Verbandswechsel wie auch die postoperative Aufbelastung keine einheitlichen Vorgaben. Im eigenen Patientengut hat sich folgendes Vorgehen bewährt:
- Erster Verbandswechsel mit Neuanlage der redressierenden Verbände am 2. postoperativen Tag und damit bei stationären Patienten direkt vor der Entlassung aus dem Krankenhaus.
- Nächste Anlage der redressierenden Verbände durch den Operateur eine Woche später in der Praxis.
- Eine weitere Woche später erneut klinische Kontrolle und Übergang auf einen konfektionierten Schlaufenverband. Zu dessen korrekter Anlage wird der Patient an diesem Tag ausführlich angeleitet, ebenso zur selbständigen Beübung des Großzehen-Grundgelenkes.
- Nächster Kontrolltermin 6 Wochen postoperativ mit Röntgenkontrolle, bis dahin konsequentes Tragen des Schlaufenverbandes.
- Erste Röntgenkontrolle unmittelbar postoperativ noch im stationären Verlauf. Weitere Röntgenkontrollen 6 Wochen postoperativ und 12 Wochen postoperativ, ggf. (bei radiologisch verzögerter Durchbauung (s.o.) nochmals nach 6 Monaten.
- Bei Vorfußkorrekturen kommt ein flacher Verbandsschuh zur Anwendung. Im flachen Verbandschuh erfolgt die Mobilisation unter Vollbelastung ab dem ersten postoperativen Tag. Unterarmgehstützen werden normalerweise nicht benötigt. Tragen des flachen Verbandsschuhes außer Haus für insgesamt 6 Wochen postoperativ. Zu Hause ab dem 8. Tag postoperativ Vollbelastung ohne Schuh schmerz- und schwellungsadaptiert erlaubt. Dies wird von den meisten Patienten sehr gut toleriert und als wesentlich angenehmer empfunden als die Mobilisation im Verbandschuh. Nach komplexeren Eingriffen kommen restriktivere Behandlungskonzepte zur Anwendung.
- Thromboseproyphylaxe für 1 Woche postoperativ bis zur Mobilisation zu Hause ohne Verbandsschuh.
- Lymphdrainage und KG-Verordnung nur in Ausnahmefällen bei ungewöhnlich ausgeprägter Schwellung oder drohender Einsteifung von Gelenken.
Die postoperative Betreuung durch den Operateur und Anbindung an die eigene Praxis hat sich bewährt, da in der Breite der medizinischen Versorgung kaum Erfahrungen mit dieser Methode vorhanden sind.
Anleitungen für Verbände finden Sie im frei zugänglichen Bereich "Für Patienten" unter "Verbände", sowie in den Kapiteln zu den verschiedenen Operationstechniken.
Fehler, Gefahren, Komplikationen
- Hautläsionen im Bereich der Inzisionen durch zu hohe Drehzahl, unzureichende Kühlung oder Hebeln mit der Fräse.
- Hitzeschaden am Knochen durch Verwendung stumpfer Fräsen und/oder einer zu hohen Drehzahl.
- Sekundärer Korrekturverlust durch insuffiziente Nachbehandlung (Taping).
- Verletzung von Sehnen/Nerven/Blutgefäßen durch fehlerhaftes Führen der Fräse (Safe-Hole-Technik, Kenntnis der Zugangswege) oder manuell gegen die laufende Fräse gedrückte Weichteile.
- Persistierende Sekretion durch im Hautniveau verbliebene Knochenpartikel bei unzureichender Spülung.
Das Beherrschen der offenen OP-Techniken ist Voraussetzung für das Management evtl. auftretender Komplikationen.
Ergebnisse und eigene Erfahrungen
Es existiert kontinuierlich mehr Literatur zum Thema, mittlerweile auch mit zunehmend größeren Patientenzahlen. Dabei wurden sehr gute, den offenen Verfahren zumindest ebenbürtige Ergebnisse publiziert für die minimalinvasive OP-Technik an Hallux valgus, Hammerzehen, Schneiderballen, sowie für die Metatarsalgie 123456716171819891011121314. Gleiches gilt für die Calcaneus-Verschiebeosteotomie 31323233, die Behandlung der Plantarfasziitis 2627282930 und insbesondere für die operative Therapie des diabetischen/neuropathischen Fußes 232425.
In den letzten Jahren wurde auch die minimalinvasive Cheilektomie zunehmend populärer und konnte in ersten Studien gute Ergebnisse zeigen 202122. Dies deckt sich mit den Erfahrungen aus dem eigenen Patientengut, wo die Einführung der minimalinvasiven Fusschirurgie im Vorfußbereich mit sehr hoher Patientenzufriedenheit einhergeht. Einschränkend ist zu sagen, dass prospektiv randomisierte Studien von hohem Evidenzlevel noch nicht vorliegen 35. Dies gilt jedoch in gleichem Maße auch für die klassischen offenen OP-Techniken 36.
Weitere Literatur
- De Prado M, Golano P, Ripoll PL: Minimally invasive foot surgery. AYH, 2009 (ISBN-13t: 978-84-613-1609-0]