Vorbemerkungen
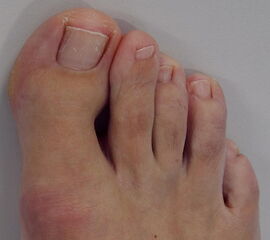
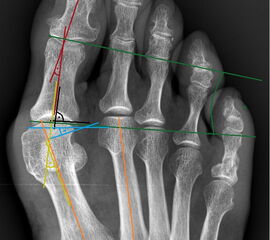
Die Akin-Osteotomie erfolgt in mindestens 50% begleitend zu metatarsalen Osteotomien im Rahmen der Korrektur einer Hallux valgus Deformität 12. Diese gehören zu den am häufigsten durchgeführten orthopädischen Eingriffen. Eine präzise Planung der notwendigen Korrektur unter Berücksichtigung aller Komponenten ist daher unabkömmlich. Dabei sollte eine Valgus-Deformität der Grundphalanx mitbehandelt werden, da diese die Entwicklung eines Rezidivs begünstigt. Die valgische Deformität der Grundphalanx mit veränderten Gelenksflächenwinkeln wird als Hallux valgus interphalangeus bezeichnet (Abb. 1). Dabei können verschiedene Winkel zur Definition der Fehlstellung angegeben werden (Abb. 2) 34. Bei der Beurteilung des Hallux valgus interphalangeus im Rahmen einer Hallux valgus Deformität ist zu beachten, daß häufig eine Hyperpronation der Grundphalanx besteht. Durch diese Malrotation werden die eigentlichen pathoanatomischen Winkel "verprojiziert". Am Röntgenbild erscheinen diese projizierten kleiner als die reellen Winkel. Somit sollte intraoperativ nach einer metatarsalen Osteotomie überprüft werden, ob eine Restfehlstellung im Sinne eines Hallus valgus interphalangeus besteht, da das präoperative Röntgenbild die Fehlstellung nicht immer exakt abbildet.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: Dr. med. Gerhard Kaufmann.
Operationsprinzip und -ziel
In der hier dargestellten Operationsmethode wird eine zuklappende Osteotomie-Technik (closing wedge) präsentiert. Aufgrund der subkutanen Operationstechnik ist sie kaum weichteilschädigend und zudem ist der Zeitaufwand für die Durchführung sehr klein. Ein Implantat zur Fixierung ist nicht vorgesehen, gleichwohl auch eine perkutane Schraubenosteosynthese möglich ist. Das Verfahren mit Schraubenosteosynthese wird in dem Artikel Minimalinvasive Chevron- und Akin Osteotomie dargestellt.
Vorteile
- Schnelle Operationstechnik.
- Kaum Weichteilschädigung und damit niedriges Schmerzniveau.
- Kein Implantat.
- Stabile Osteotomie, wenn laterale Corticalis intakt ist.
- Sichere Knochenheilung auch bei instabiler Corticalis ohne Beeinträchtigung der knöchernen Konsolidierungszeit.
- Sehr schnelle Mobilisierbarkeit der Patienten mittels Verbandssandalen durch geringe Schmerzhaftigkeit.
- Bei intraoperativ festgestellter Überkorrektur gute, einfache und v.a. stufenlose Korrekturmöglichkeit durch Rückbewegen des Grundphalanx-Schaftes.
- Hohes Korrekturpotential.
- Keine Blutleere.
- Durch Abänderung der Osteotomie-Richtung Möglichkeit der Korrektur auch in anderen Ebenen.
- Durch dorsalbasige Keil-Entnahme oder Entnahme einer Knochenscheibe Möglichkeit zur Druckentlastung des Großzehengrundgelenks (z.B. bei schmerzhafter Arthrose) mit dem Ziel einer gebesserten Beweglichkeit.
Nachteile
- Verkürzung der Grundphalanx durch closing wedge Korrektur.
- Möglicher Kraftverlust des M. flexor hallucis longus durch diese Verkürzung.
- Notwendigkeit der intraoperativen Bildvestärkerdiagnostik.
- Gefahr der Fraktur bzw. Durchtrennung der lateralen Corticalis mit Verlust der Stabilität.
Indikationen
- Hallux valgus interphalangeus (Abb.1, Abb.2, Abb.3).
- Unzureichende Korrektur einer Hallux valgus Deformität nach metatarsaler Osteotomie.
- Korrektur anderer Großzehendeformitäten (Flexion, Extension, Hyperpronation, Hallux varus interphalangeus).
- Hallux rigidus (dorsalbasiger Keil zur Verbesserung der Dorsalextensionsfähigkeit, Verkürzungsosteotomie).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: Dr. med. Gerhard Kaufmann.
Kontraindikationen
- Schwere degenerative Veränderungen im Großzehengrundgelenk (Hallux rigidus Grad III und IV nach Vanore 5).
- Ausgeprägte periphere Durchblutungsstörungen.
- Schlechte Hautverhältnisse.
- Lokale Infektion.
Patientenaufklärung
- 6 Wochen langsohliger Verbandschuh mit steifer Sohle.
- Belastung postoperativ nach Maßgabe der Beschwerden.
- Rezidivfehlstellung, Rezidivrisiko unter 5 % .
- Überkorrektur, Hallux varus, andere Fehlstellung der Großzehe.
- Bewegungsstörung im Großzehengrundgelenk.
- Schwächung oder Verletzung der langen Beuge- oder Strecksehne der Großzehe.
- Verzögerte Knochenheilung, Pseudarthrose mit der Notwendigkeit einer operativen Revision.
- Schwellneigung über mehrere Monate.
- Morbus Sudeck.
- Fraktur der Grundphalanx.
- Wundheilungsstörungen, Sensibilitätsstörungen und/oder Durchblutungsstörungen, die bis zum Verlust der Zehe führen können.
- Thermische Hautschädigung.
- Kompromittierung oder postoperative Adhäsion der Flexor hallucis longus-Sehne.
- Tragen von weiten, weichen Konfektionsschuhen in der Regel nach 6 Wochen möglich.
- Eventuell Einlagenversorgung notwendig.
- Arbeitsunfähigkeit: Sitzende Tätigkeiten nach 2 Wochen meist möglich, stehende Berufe nach 6 Wochen. Berufe mit hoher körperlicher Beanspruchung, evtl. auch der Notwendigkeit von Sicherheitsschuhen möglicherweise länger.
- Bis zur stabilen knöchernen Konsolidierung kann kein Kraftfahrzeug gelenkt werden (Ausnahme OP links bei Automatik-Fahrzeugen).
- Allgemeine Operationsrisiken.
Operationsvorbereitungen
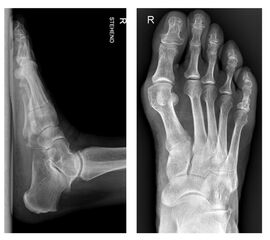
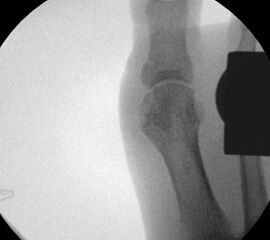
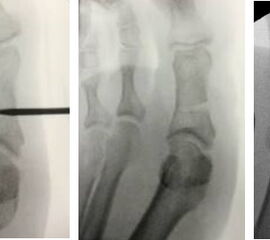
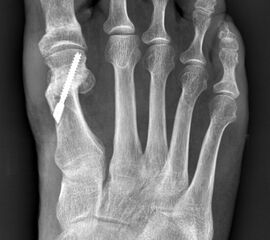
- Röntgenaufnahme des Fußes (unter Belastung) in dorsoplantarem und seitlichen Strahlengang (Abb. 3) und präoperative Fotodokumentation.
- Beurteilung des proximalen Gelenkflächenwinkels der Grundphalanx (Proximal Phalangeal Articular Angle, PPAA) des Hallux valgus interphalangeuswinkels (Hallux interphalangeus Angle, HIA) sowie des proximalen zum distalen Gelenksflächenwinkel (Proximal to Distal Phalangeal Articular Angle, PDPAA) 6789 (Abb. 2).
- Bei Hallux valgus Problematik: Bestimmung des ersten Intermetatarsalwinkels (IMA), des Hallux valgus Winkels (HVA), des distalen metatarsalen Gelenskflächenwinkels (DMAA) 68.
- Dokumentation der Durchblutung des Fußes (Pulse der A. tibialis posterior und der A. dorsalis pedis, ggf. Dopplersonographie, Rekapillarisierungzeit).
- Dokumentation der Sensibilität.
- Allgemeine Operationsvorbereitung mit Rasur bis zur Mitte des Unterschenkels.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: Dr. med. Gerhard Kaufmann.
Instrumentarium
- Hautmesser, Fadenhalter, Pinzette.
- Fräse mit hohem Drehmoment (3000-6000 U/min) mit Fräskopf (konisch).
- Spülsystem zur Kühlung, alternativ kontinuierliche Kühlung über eine Spülkanüle.
- Bildverstärker.
- Sterile Klebestreifen (suture strips).
Anästhesie und Lagerung
- Intubationsnarkose, Larynxmaske, spinale Leitungsanästhesie, Fußblock oder periphere Leitungsanästhesie. Beim Fußblock werden im proximalen Knöchelbereich 20 bis 25 ml eines Gemisches (1:1) aus Bupivacain (Bucain 0,5%®) und Lidocain (Xylanest purum 2 %®) um den Nervus peronaeus superficialis, Nervus peronaeus profundus, Nervus suralis, Nervus saphenus sowie Nervus tibialis posterior verabreicht.
- Rückenlage, leichte Kniebeugung über Schaumstoffrolle.
- Strahlenschutzmatte wegen Verwendung eines Bildverstärkers.
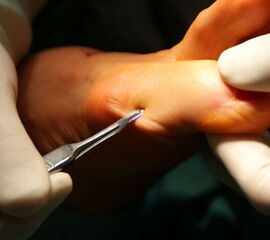
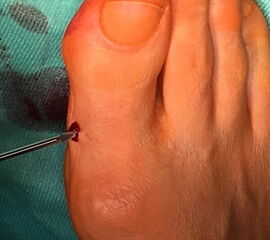
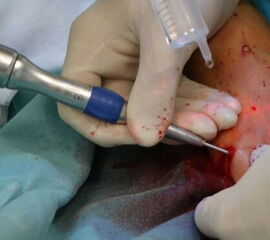
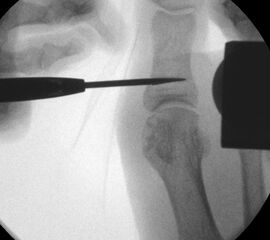
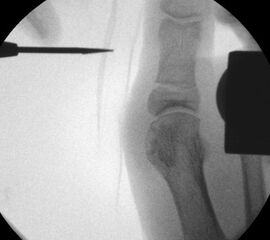
Operationstechnik (Text und Fotos)
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: Dr. med. Gerhard Kaufmann.
OP-Video
Postoperative Behandlung
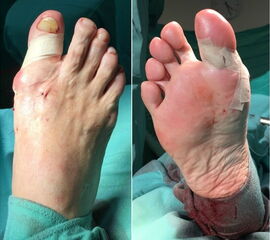
- Intraoperativ Anlage eines sterilen Suture-Stripsverbandes zur Stabilisierung der Osteotomie.
- 6 Wochen langsohliger "Post-OP Schuh" (Hallux Schuh) mit Belastung nach Maßgabe der Beschwerden.
- 6 Wochen postoperativ Röntgenkontrolle in 2 Ebenen (dorsoplantar, lateral). Weitere Röntgenkontrolle in 2 Ebenen 6 Wochen später.
- Sportbeginn nach 6 Wochen bzw. bis 12 Wochen bei Lauf- und Kontaktsportarten.
- Arbeitsunfähigkeit berufsabängig.
- Das Lenken eines PKW ist durch den Verbandsschuh für 6 Wochen nicht möglich.
Fehler, Gefahren, Komplikationen
- Überkorrektur 910: Eine Überkorrektur kann intraoperativ rückgängig gemacht werden, indem unter Bildwandlerkontrolle die Osteotomie nochmals "aufgedehnt" und die Korrektur verringert wird.
- Instabilität bei Perforation oder Frakturierung der lateralen Corticalis. Auch wenn die Osteotomie dadurch sehr instabil erscheint, hat dies keine Auswirkung auf die knöcherne Konsolidierungszeit 4.
- Thermische Hautschädigung an der Inzisionsstelle bei fehlender oder zu geringer Spülung (Kühlung). Es empfiehlt sich den denaturierten Hautanteil an der Wunde zu umschneiden und die nun etwas klaffende Wunde mittels zweier Nähte zu verschließen.
- Weichteilverkalkung, da das "Knochenmehl" unzureichend ausgespült und ausgedrückt worden ist.
- Tiefe Wundinfektion: selten chirurgisches Débridement und Spülung. Orale Antibiose meistens ausreichend.
- Eine Pseudarthrose wie bei offenen Verfahren kann nicht ausgeschlossen werden 11. Kommt es innerhalb von 6 Monaten anhand der normalen Röntgenaufnahmen in 2 Ebenen zu keiner sicheren knöchernen Durchbauung, ist ein Computertomographie zur Beurteilung der Knochenstabilität indiziert. Bestätigt sich diese, muss bei entsprechender Beschwerdesymptomatik eine operative Revision erfolgen. Nach Ausräumung der Pseudarthrose und Spongiosaanlagerung vom lateralen dorsalen Calcaneus oder Beckenkamm erfolgt die Osteosynthese mit einer Schraube oder einer Klammer. Die Nachbehandlung nach Pseudarthrosenrevision erfolgt identisch wie beim Primäeingriff. Auch wenn im Röntgenbild in einigen Fällen die Überbauung verzögert eintritt, ist dies selten mit Beschwerden vergesellschaftet, so dass aus unserer Erfahrung die spontane Ausheilung abgewartet werden kann.
- Hallux valgus-interphalangeus-Rezidiv: Ein solches tritt auf, wenn bei der Osteotomie zuviel Knochen lateral verbleibt und die Spannung der lateralen Knochenbrücken ausreicht, den Osteotomiespalt wieder aufzudehnen. Eine zweite Ursache kann darauf beruhen, daß die Suturestrip Anlage nicht durchgeführt worden ist bzw. eine unzureichende Verbandsanlage postoperativ vorgenommen worden ist. Nach erfolgter knöcherner Konsolidierung ist eine neuerliche Korrektur mittels Reosteotomie möglich. In jedem Fall muß eine genaue radiologische Analyse zur optimalen Planung der Korrektur und die Verwendung einer Schraube empfohlen werden (siehe auch Minimalinvasive Chevron- und Akin-Osteotomie).
- Fehlstellung der Grundphalanx: Bei Abweichen der Fräse (v.a. bei osteoporotischen Knochen) aus der gewünschten Osteotomie-Richtung kann eine Fehlstellung durch die veränderte Keilrichtung resultieren. Eine Korrektur ist entweder intraoperativ durch Verwendung einer Schraube nach erfolgter radiologisch kontrollierter Stellungs-Korrektur oder sekundär durch eine Reosteotomie nach erfolgter Konsolidierung möglich.
- Sehnenverletzung des M. flexor hallucis longus oder des M. extensor hallucis 10: Bei der Osteotomie mit der Fräse kann es zu einer Verletzung dieser Sehnen kommen. Wichtig ist, die Sehne nicht gegen die laufende Fräse zu drücken. Dies passiert häufig wenn versucht wird die Fräse zu tasten. Kommt es zu einer Sehnenverletzung, sollte diese rekonstruiert werden, da der Kraftverlust von Beuge- oder Strecksehne beim Gehen sehr störend wirkt.
- Nervenverletzung der kutanen Hautäste sind seltener als beim offenen Vorgehen. Werden trotzdem anhaltende Beschwerden aufgrund eines verletzen sensiblen Nervenastes geklagt, erfolgt die Behandlung analog dem Vorgehen nach offener OP (Umspritzung mit Steroid, Creme mit Lokalanästhetikazusatz, mikrochirurgische Revision und Koagulation).
Ergebnisse
In der gängigen Literatur werden mittels der Akin-Osteotomie reproduzierbar gute Resultate erzielt. In mehreren mittel- und langfristigen Analysen wird (meistens anhand des AOFAS Scores mit 87 bis 89 Punkten) in 90% über gute bis sehr gute Ergebnisse berichtet 111213. Die guten Resultate waren unabhängig davon, ob zusätzlich metatarsale Osteotomien durchgeführt wurden 1415.
Bei der Hallux-valgus-Korrektur werden in bis zu 50% Akin-Osteotomie und Metatarsale-Osteotomie gleichzeitig durchgeführt 12. In der Literatur wird bei minimalinvasiver Technik in den meisten Studien über eine Kombination aus metatarsaler Osteotomie und Akinosteotomie berichtet 1617181920. Der überwiegende Teil der Studien befasst sich mit den radiologischen und klinischen Ergebnissen nach einer sogenannten Reverdin-Isham-Osteotomie kombiniert mit einer Akinosteotomie 181920, der kleinere Teil mit einer Chevron- und Akinosteotomie 1617. In allen Studien wurden gute mittelfristige Ergebnisse erzielt. Langzeitergebnisse zur subkutanen Akinosteotomie sind naturgemäß noch nicht verfügbar, da es sich um eine relativ neue Technik handelt. Schwere Komplikationen wurden in keiner der Studien beschrieben, vereinzelt wurde jedoch eine Irritation des Hautnerven beobachtet. In einer Kadaverstudie wurde das Verletzungsrisiko verschiedener Strukturen bewertet. In 56% fanden die Autoren oberflächige Läsionen des Paratenons der langen Beuge- bzw. Strecksehne, wobei die Sehne selbst in keinem Fall verletzt war. Auch wurden keine Schäden der Hautnerven festgestellt 10. Die Autoren führen an, daß das Gewebes beim Lebenden wesentlich elastischer ist als am Präparat und damit eine Übertragung der Zahlen auf die klinische Situation schwierig ist. Die vorhandenen Daten der klinischen Studien deuten darauf hin, dass die Rate an Komplikationen eher niedriger ist, als beim offenen Vorgehen.
Auch was die mögliche Pseudarthrose betrifft konnte in einer Untersuchung von über 80 Füßen gezeigt werden, daß auch bei Bruch der lateralen Kortikalis und damit einhergehender Instabilität keine Verzögerung der Knochenheilung resultiert 4. Zwar wurde in einer biomechanischen Vergleichsstudie 21 am Kunstknochen gezeigt, daß die Fixierung der Osteotomie mittels zweier Kirschnerdrähte eine signifikant höhere Stabilität im Vergleich zu anderen Fixationstechniken bringt. Angesichts der Pseudarthrosenrate von ca 1 % erscheint der Vorteil von gekreuzten Kirschnerdrähten gering. Zudem konnten wir in unserer Studie nachweisen, daß bei der minimal invasiven Akinosteotomie ohne Fixation keine verzögerte Knochenheilung auftritt 4.
In den vergangenen 6 Jahren haben wir 95 zuklappende subkutane Akin-Osteotomien ohne Implantat durchgeführt. Eine Pseudarthrose trat bisher bei keinem Patienten auf. Allerdings war der Osteotomiespalt in einigen Fällen nach 3 Monaten zum Teil noch einsehbar. In drei Fällen trat ein Rezidiv der Fehlstellung aufgrund einer Unterkorrektur auf, eine Überkorrektur wurde in keinem unserer Fälle beobachtet. Damit sind diese Ergebnisse dem offenen Vorgehen gleichwertig, wenn nicht etwas überlegen.
Zusammenfassend lässt sich festhalten, dass die subkutane Akinosteotomie eine sehr sichere Technik mit niedrigem Komplikationsrisiko ist, die zu guten Ergebnissen führt, sowohl bei der isolierten Korrektur des Hallux valgus interphalangeus als auch als Zusatzeingriff bei Hallux valgus Eingriffen.