Vorbemerkungen
Die Peronealsehnenluxation ist eine seltene Verletzung. Man unterscheidet akute und chronische Formen sowie eine vollständige und teilweise Luxation (Subluxation) 1234. Typischerweise ist die Peroneus longus Sehne betroffen. Diese luxiert nach ventral und lateral über die Fibulaspitze 1. Seltener tritt eine Luxation der Peroneus brevis Sehne auf. Von der Luxation muss die meist intratendinöse Peronealsehnenruptur und die Tendosynovialitis abgegrenzt werden. Als typischer Verletzungsmechanismus bei akuter Peronealsehnenluxation wird die plötzliche Anspannung der Peronealmuskulatur bei fixiertem Fuß genannt 12.
Etwa ein Drittel der Sehnenluxationen entsteht jedoch idiopathisch ohne adäquates Trauma. Als Ursache wird hier neben einer Schwäche des Retinaculums eine unzureichende Tiefe der Sehnenrinne an der hinteren Gelenkfläche der Fibulaspitze mit flacher Randleiste angenommen 567.
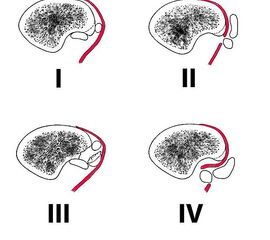
Die Peroneus brevis und die Peroneus longus Sehne verlaufen normalerweise hinter der Fibula (Abbildung 1). Neben der Gleitrinne an der Fibularückfläche sorgt das Retinaculum peroneale und das Retinaculum extensorum für eine weitere Stabilisierung. Bei der Peronealsehnenluxation oder –Instabilität können verschiedene Formen unterschieden werden (Abbildung 2):
Typ I: Luxation bei erhaltenem Retinakulum
Typ II: Avulsion des Retinaculums von der Fibula
Typ III: Avulsionsfraktur
Typ IV: Avulsion des Retinakulums von der Insertion mit gleichzeitiger Interposition zwischen Sehnen und Gleitrinne
Operationsprinzip und –ziel
Bei der Wahl des Therapieverfahrens wird zwischen einer erstmaligen akuten und einer rezidivierend chronischen Peronealsehnenluxation unterschieden. Bei der akuten Form kann ein konservativer Therapieversuch mit Entlastung und Ruhigstellung des Unterschenkels im Kunststoffgips oder Unterschenkelwalker für 6 Wochen erfolgen. Die chronische Form sollte insbesondere beim jungen, sportlich ambitionierten Patienten operativ behandelt werden 8910. Hier werden verschiedene Operationsverfahren angewendet, deren gemeinsames Ziel die sichere Reposition der Sehnen hinter der Fibulaspitze mit Verstärkung des Retinaculums, Fixation der Faserkante und Optimierung der vorhandenen knöchernen Führungsrinne ist. Verschiedene Techniken der Gleitrinnenvertiefung haben gegenüber den nicht anatomischen Rekonstruktionen in den letzten Jahren stark an Popularität gewonnen (Tabelle 1). Im Folgenden wird die Operationstechnik zur Gleitrinnenvertiefung vorgestellt.
Tabelle 1
| Operationstechniken zur anatomischen Rekonstruktion |
|---|
| • Raffung bzw. Refixation des Retinculums 111213 |
| • Transossäre Refixation des Retinaculums bzw. des äußeren Blattes der Luxationstasche 14 |
| • Augmentation des Retinaculums mit einem Sehnenstreifen der Achillessehne bzw. Peroneus brevis Sehne oder Plantaris longus Sehne 15 |
| • Refixation des Retinaculums durch Dorsalverschiebung eines fibularen Knochenblocks 14 |
| • Direkte und indirekte Vertiefung der fibularen Rinne 161718 |
| Operationstechniken zur nichtanatomischen Rekonstruktion |
|---|
| • Verlagerung der Peronealsehnen unter das Ligamentum calcaneofibulare mit oder ohne Sehnendurchtrennung 19 |
| • Verlagerung der Peronealsehnen über ein Bohrloch an der distalen Fibula |
Vorteile
- Die Vertiefung der Gleitrinne ist ein technisch einfaches und zuverlässiges Verfahren zur Therapie einer Peronealsehneninstabilität durch eine Vertiefung der knöchernen Gleitrinne.
- Eine Stabilisierung mittels Osteosynthesematerial ist nicht notwendig, somit entfällt auch ein zweiter Eingriff für eine eventuelle Metallentfernung und es besteht kein Risiko einer Pseudarthrosenbildung.
- Die vorhandene glatte Sehnenrinne wird bei dem Verfahren nicht tangiert, so dass die Gefahr einer Sehnenauffaserung auf rauem Untergrund entfällt.
- Schnelle Rehabilitation mit rascher Rückkehr zum Sport
Nachteile
- Bei osteoporotischem Knochen kann eine transossäre Verankerung des Nahtmaterials erschwert sein.
Indikationen
- Posttraumatische Peronealsehnenluxation oder -instabilität
- Idiopathische Peronealsehneninstabilität oder -luxation
- Insbesondere in Kombination mit einer flach oder konvex ausgebildeten fibularen Führungsrinne
Kontraindikationen
- Akute und chronische Weichteilinfekte im Bereich des Operationsgebietes
- Kritische Weichteilverhältnisse, insbesondere trophische Störungen und periphere arterielle Verschlusskrankheit
- Fehlende Beschwerden, insbesondere beim älteren, wenig mobilen Patienten
Patientenaufklärung
- Allgemeine Operationsrisiken
- Rezidivgefahr
- Peronealsehnenruptur
- Ausriss der Retinaculumnaht
- Tragen eines Unterschenkelwalkers für 6 Wochen postoperativ
- Teilbelastung mit ca. 20 kg für 2 Wochen postoperativ an Unterarmgehstützen, dann Vollbelastung im Unterschenkelwalker/Kunststoffgips
- Verzicht auf eine Rückfußeversion und -supination für 6 Wochen
- Arbeitsunfähigkeit: sitzende Tätigkeiten nach 2 Wochen meist möglich, stehende Berufe nach 8-10 Wochen
- Bis zur Abnahme des Unterschenkelwalkers kann kein Kraftfahrzeug geführt werden (Ausnahme OP links bei Automatik-Fahrzeugen).
Operationsvorbereitungen

- Klinische Untersuchung. Beurteilung der Peronealsehnen im Seitenvergleich.
- Röntgenaufnahme des oberen Sprunggelenkes in zwei Ebenen unter Belastung zum Ausschluss knöcherner Begleitverletzungen.
- Ggf. Magnetresonanztomographie des Rückfußes mit Kontrastmittel in Bauchlage und Plantarflexion des Fußes zur Beurteilung der Sehnen und des Bandapparates 20. Die Aussagekraft der MRT ist bezüglich gleichzeitiger Schäden der Sehnen gut. Die Instabilität selbst kann durch eine MRT Untersuchung nicht abschließend ausgeschlossen werden, da Untersuchung oft nicht im Stadium der akuten Luxation durchgeführt wird (Abbildung 3). Dagegen erlaubt die dynamische Untersuchung mit Ultraschall eine präzise Beurteilung der Sehnenstabilität 21.
Instrumentarium
- Sprunggelenksinstrumentarium (kleine und große Stößel, 3,5 mm Bohrer mit Gewebeschutz)
- Nicht resorbierbares, geflochtenes Nahtmaterial
- Bildverstärker
Anästhesie und Lagerung
- Intubationsnarkose, Larynxmaske, spinale Leitungsanästhesie, Fussblock oder Leitungsanästhesie
Beim Fussblock werden im proximalen Knöchelbereich 30 bis 40 ml Ropivacain um den Nervus peronaeus superficialis, Nervus peronaeus profundus, Nervus suralis, Nervus saphenus sowie Nervus tibialis posterior verabreicht. - Blutleere (350 mm Hg, bzw. 40-100 mmHg über dem systolischen Blutdruck) am Oberschenkel bei spinaler Leistungsanästhesie; bei normaler Leitungsanästhesie oberhalb des oberen Sprunggelenkes (300 mm Hg), ebenso beim Fussblock.
- Seitenlage mit Abstützung von Becken und Thorax, Unterpolsterung von Unterschenkel und Knöchel des Gegenbeines. Die Verwendung einer Vakuummatratze ermöglicht eine sichere Positionierung des Patienten.
- Strahlenschutzmatte ab Knie nach proximal.
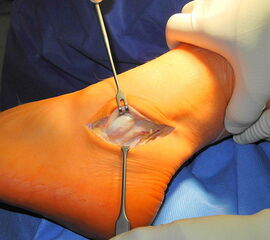
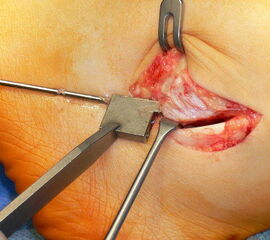
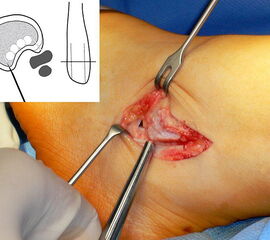
Operationstechnik
(Operationstechnik nach Zoellner, modifiziert nach Shawen) {ref:18927253}
OP-Video
Besonderheiten
Zusätzliche Pathologien wie ein symptomatischer Rückfußvarus oder eine Instabilität des oberen bzw. unteren Sprunggelenkes müssen bei der Therapieplanung berücksichtigt und ggf. bei einem operativen Eingriff adressiert werden.
Postoperative Behandlung
Hilfsmittel: Unterarmgehstützen für 2 Wochen, Unterschenkelwalker bzw. Kunststoffgips für 6 Wochen
Belastung: 2 Wochen Teilbelastung mit 20 kg, dann Vollbelastung
Physiotherapie: freie Dorsalextension und Plantarflexion im schmerzarmen Bereich, Vermeidung von Rückfußeversion und -supination für 6 Wochen
Physikalische Therapie: Lymphdrainage, Narbenmassage, Ultraschalltherapie
Sportfähigkeit: Beginn mit linearen Sportarten ab der 7. postoperativen Woche, Freigabe für alle Sportarten ab der 12. postoperativen Woche
Arbeitsfähigkeit: bei sitzender Tätigkeit 2 Wochen postoperativ, bei stehender Tätigkeit 8-10 Wochen postoperativ
Fehler, Gefahren, Komplikationen
- Verletzung des Nervus suralis bei zu proximalem Zugang.
- Verletzung der Vena saphena parva.
- Ausriss der Retinaculumnaht.
- Luxationsrezidiv bei ungenügender Retinaculumraffung oder zu geringer Gleitrinnenvertiefung.
- Peronealsehnenläsion bei Bohrung ohne Gewebeschutz.
- Sehnenverklebung bei fehlender postoperativer Mobilisation.
- Einbruch bzw. Durchbruch der Gleitrinne durch zu oberflächennahe Bohrung.
- Einschränkung der Peronealsehnengleitfähigkeit bei zu starker Retinaculumraffung.
- Persistierende postoperative Beschwerden bei Übersehen von Begleitpathologien wie Peronealsehnenruptur oder symptomatischer Rückfußvarus bzw. Instabilität des oberen/unteren Sprunggelenkes.
Ergebnisse
Für die operative Therapie der Peronealsehnenluxation stehen verschiedene Verfahren zur Verfügung. Bei der anatomischen Rekonstruktion kommt neben der Technik nach Viernstein und Kelly mit Fibulaosteotmie und Dorsalverschiebung einer Knochenschuppe 14 die Gleitrinnenvertiefung, die erstmals von Zoellner 1979 erwähnt und von Shawen 2004 modifiziert wurde, zur Anwendung 1617. In einer anatomischen Studie von Edwards konnte in 20% der Fälle das Vorliegen einer fehlenden oder konvexen Fibulagleitrinne belegt werden 5. Nachteil der klassischen Gleitrinnenvertiefung mit Fräse oder Luer ist die Zerstörung der fibrös-knorpeligen Gleitrinnenfläche der Fibula, so dass das Risiko einer Sehnenläsion auf rauem Untergrund erhöht wird. Bei der Technik nach Viernstein-Kelly besteht das Risiko einer Pseudarthrosenbildung der Fibulaosteotomie. Zudem kann eine Metallentfernung des Osteosynthesematerials als Zweiteingriff bei sukutan störendem Druck durch die Schraubenköpfe notwendig werden. Vorteil der beschriebenen Gleitrinnenvertiefung nach Zoellner und Shawen ist die Vermeidung einer Oberflächenveränderung der Gleitrinne und das Fehlen von Osteosynthesematerial.
In einem Zeitraum von 18 Monaten wurden 23 konsekutive Patienten (Alter 34,2 Jahre, Range 16-57 Jahre) mit einer Peronealsehnenluxation und gleichzeitig bestehender flacher oder konvexer Fibulagleitrinne operativ durch eine Gleitrinnenvertiefung nach Zoellner, modifiziert nach Shawen versorgt 17. Bei 7 Patienten war zusätzlich eine Naht der Peroneus brevis Sehne bei intratendinöser Ruptur notwendig. Hier wurde ein PDS-Faden der Stärke 2/0 verwendet. Alle Patienten waren präoperativ stark in ihrer sportlichen Aktivität eingeschränkt. Der AOFAS-Rückfuß Score lag präoperativ bei 68 Punkten (Range 48-79). Die postoperative Nachbehandlung beinhaltete eine Ruhigstellung des Unterschenkels im Walker für insgesamt 6 Wochen bei 20 kg Teilbelastung während der ersten 2 Wochen. Unmittelbar postoperativ war eine freie Dorsalextension und Plantarflexion im schmerzarmen Bereich unter Vermeidung von Rückfußeversion und -supination für insgesamt 6 Wochen aus dem Walker heraus möglich. Lineare Sportarten wie Radfahren, Schwimmen oder Walking wurden ab der 7. postoperativen Woche freigegeben. Eine uneingeschränkte Sportfähigkeit konnte 12 Wochen postoperativ erzielt werden. Es wurden keine Reluxationen und keine Wundheilungsstörungen oder Wundinfekte beobachtet. Alle Patienten erreichten das ursprüngliche sportliche Aktivitätsniveau. Der AOFAS-Rückfußscore verbesserte sich auf 97 Punkte (Range 87-100).