Definition
Der Schneiderballen ist eine anlagebedingte schmerzhafte knöcherne Vorwölbung des Köpfchens des 5. Mittelfußknochens durch eine Achsabweichung des 5. Metatarsale nach lateral. Häufig ist diese Deformität mit einem Digitus quintus varus, seltener mit einem Digitus quintus elevatus vergesellschaftet.
Vorbemerkung
Der Begriff „Schneiderballen“ kommt aus dem 19. Jahrhundert, es sollen vor allem Schneider, die oft mit gekreuzten Beinen saßen, unter Schmerzen und Hornhautbildung am Fußaußenrand gelitten haben.
Ursachen
Bei einer veranlagten Fehlstellung können Symptome schon im Jugendalter zum Tragen kommen. Im Konfektionsschuh kommt es dann zu schmerzhaften Konflikten durch Schuhdruck. Oft sind die Patienten Sportler, die wegen akuten oder chronischen Burstiden am Metatarsale V Köpfchen die Sprechstunde aufsuchen.
Der erworbene Schneiderballen kann isoliert oder im Zusammenhang mit einem Spreizfuß auftreten. Auch wenn die Fehlstellung, insbesondere bei vergrößertem Intermetatarsalwinkel MT IV–MT V, eine gewisse Analogie zur Hallux-valgus-Fehlstellung hat, sind die Sehnenkräfte im Bereich des Fußaußenrandes deutlich geringer als am 1. Strahl 1. Die Progredienz der Fehlstellung ist damit erheblich geringer (Sabo 2012).
In einer Untersuchung von 376 Patienten mit Spreizfuß und Hallux valgus wurde die Rate der Patienten mit zusätzlichem Schneiderballen erhoben. Die Koinzidenz betrug 7,4% (28 Pat.), von diesen 28 Patienten wurden 60,7% (17 Pat.) nicht nur am Spreizfuß mit Hallux valgus, sondern zusätzlich am Schneiderballen operativ korrigiert 2.
Bei älteren Patienten führen ein schwindender Weichteilmantel, verminderte Durchblutung, Polyneuropathie oder Aufspreizen des Fußes zu einer erhöhten Inzidenz.
Die rheumatoide Polyarthritis und andere entzündliche Gelenkerkrankungen, können mit Rheumaknoten bzw. Bursitiden an mechanisch beanspruchten Stellen einhergehen. Man findet diese oft am Kleinzehenballen medial und plantar.
Klinik
Schmerzen lateral, manchmal auch plantar, selten dorsal am Metatarsale V Köpfchen mit Schwielenbildung, akuter oder chronischer Bursitis.
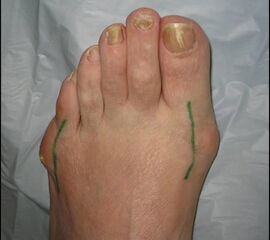
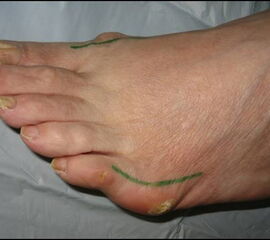
Abb. 1a, b, c: Klinisches Bild eines Schneiderballens von dorsal, schräg und lateral.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken.
Klassifikation
Röntgenmorphologische Einteilung nach Coughlin (I-III) ergänzt durch Fallat (IV) (Arnold 2002) 34
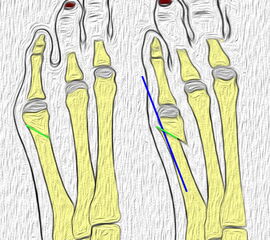
Typ I: Vergrößerter Metatarsale V Kopf
Typ II: Laterale Seitausbiegung des distalen Os metatarsale V
Typ III: Vergrößerter Intermetatarsalwinkel IV/V von mehr als 8°
Typ IV: Kombination von mindestens 2 Typen I-III
Abb. 2: Tailors bunion Typ I bis III (nach Coughlin)
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Konservative Therapie
Alle konservativen Maßnahmen zielen auf die Druckentlastung des Schneiderballens ab.
- Weites oder seitlich offenes Schuhwerk.
- Schuhzurichten mit Ausbeulung am Metatarsale V Ballen.
- Einlagenversorgung mit Weichbettung des Metatarsale V Ballens unter Berücksichtigung begleitender Fehlstellungen z.B. Spreizfuß.
- Podologische Behandlung.
Operationsprinzip und -ziel
Verschmälerung des lateralen Fußreliefs zur Reduktion von Druck, vor allem Schuhdruck, durch Resektion der prominenten lateralen Kondyle des Metatarsale V Köpfchens oder die Verringerung des Intermetatarsalwinkels durch eine distale, diaphysäre oder basisnahe Umstellungsosteotomie 3.
Indikationen
Schmerzhafte, konservativ ausbehandelte Befunde, rezidivierende Bursitiden.
Kontraindikationen
- Allgemeine Kontraindikationen gegen Operationen durch reduzierten Allgemeinzustand des Patienten.
- Mangelnde Durchblutung.
- Fehlende Compliance.
- Florider Infekt.
Patientenaufklärung
Allgemeine Operationsaufklärung.
Spezielle OP-Aufklärung
- Irritation N. suralis Ramus lateralis mit Sensibilitätsstörungen, Dysästhesien.
- Narbenprobleme.
- Fehlstellung der kleinen Zehe durch Narbenschrumpfung.
- Schwellneigung mehrere Monate.
- Persistierende Restbeschwerden.
- Pseudarthrose.
- Unterkorrektur, Korrekturverlust, Rezidiv.
- Osteosyntheseversagen, Metallwanderung, Materialbruch, Allergie, Druckbeschwerden durch Osteosynthesesmaterial.
- Wundheilungs- und Durchblutungsstörungen bis zum Verlust der kleinen Zehe.
Operationsvorbereitung
- Konventionelle Röntgenbilder mit Belastung im Stehen a.p. und seitlich, ggf. schräg.
- Beurteilung der Metatarsale V Form und Auswahl des geeigneten Operationsverfahrens.
- Berücksichtigung anderer Fehlstellungen (speziell Digitus quintus varus oder elevatus).
- allgemeine Operationsvorbereitung.
- Fußbad und Zehennagelpflege.
- Ausschluss von Durchblutungsstörungen.
- Dokumentation der peripheren Durchblutung, Motorik und Sensibilität.
Instrumentarium
- Fußsieb mit Säge, K-Draht- und Bohraufsatz.
- Osteosynthesematerial je nach gewählter Operationstechnik: K-Draht, Gewinde K-Draht, Schrauben (1,5 bis 2,0), ggf. Plattensystem.
- Ggf. Bildverstärker.
Anästhesie und Lagerung
- Intubationsnarkose, Larynxmaske, Spinalanästhesie, Ischiadikus-Femoralis-Block, Fußblock.
- Oberschenkel Blutsperre (250-350 mm Hg bzw. ca.100 mmHg über systolischen Blutdruck) oder OSG Blutleere oberhalb der Malleolengabel (250-300 mg Hg).
- Patient in druckstellenfreier Rückenlage.
- Ferse an der Tischkante. Nicht über die Tischkante hinaus, da sonst der Wiederhalt fehlt.
- Möglichkeit intraoperativer Schräglage, damit der laterale Fußrand besser zu erreichen ist (Stütze an Gegenseite, Kissen oder aufklappbarer Winkel unter das Gesäß der zu operierenden Seite).
- Single Shot Antibiotikaprophylaxe entsprechend Leitlinie.
- Bei Einsatz des BV: Strahlenschutz.
Operationstechniken
In der Literatur finden sich viele Operationstechniken zur Korrektur des Schneiderballens. Es hat sich bewährt ein distales, ein diaphysäres und ein proximales Verfahren zur Hand zu haben, um eine an die Deformität angepasste Korrektur zu ermöglichen. Verschiedene Fixationstechniken sind beschrieben, wobei keine Evidenz für die Überlegenheit einer speziellen Methode besteht. Die im Folgenden beschriebenen klassischen offenen Operationsverfahren stellen eine Auswahl dar, die sich in unseren Händen bewährt hat.
Darüber hinaus gibt es verschiedene minimalinvasive Techniken zur Korrektur des Schneiderballens, die Sie in folgendem Kapitel finden:
Minimalinvasive Korrektur des Schneiderballen (OP-Technik-Beitrag).
Weitere grundsätzliche Überlegungen zur Therapie dieses Krankheitsbildes finden Sie auch in folgendem Kapitel:
Kleinzehendeformitäten mit Bunionettedeformität (Textbook-Beitrag).
Laterale Exostosenabtragung am MT V Kopf:
- Die laterale Exostosenabtragung kommt vor allem bei Typ I Deformitäten zur Anwendung. Weiterhin kann sie in Kombination mit sämtlichen Osteotomien eingesetzt werden 5.
- Zugang über einen nach lateral leicht geschwungenem Längsschnitt über dem Metatarsophalangealgelenk V.
- Eingehen in die Tiefe unter Blutstillung und Schonung des lateralen Nervens.
- Kapselinzision längs oder nach lateral T-förmig.
- Zuwendung zur lateralen Seite über der Exostose. Je nach Befund großzügiges Absägen der Exostose und ggf. lateralen Anteilen des MT V Kopfes.
- Bei Bedarf transartikuläres mediales Kapselrelease.
- Kapselnaht (bei Digitus quintus varus ggf. mit lateraler Kapselraffung).
- Hautnaht.
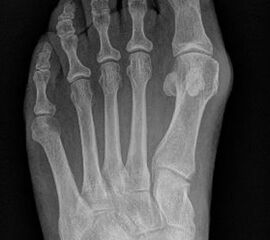
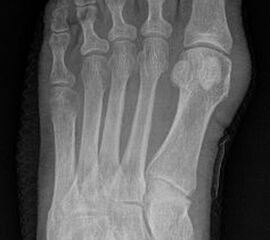
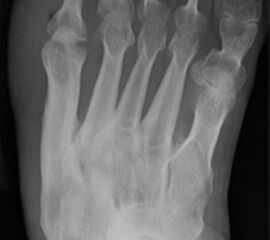
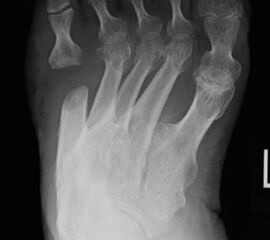
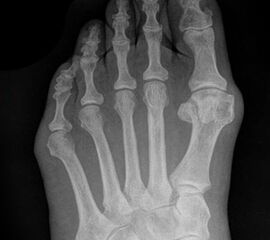
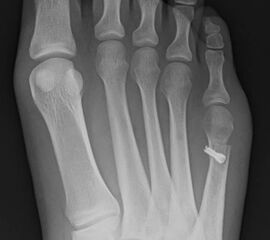
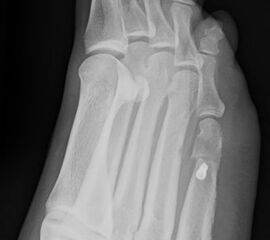
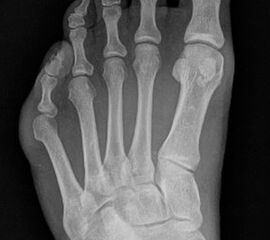
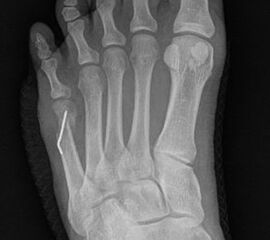
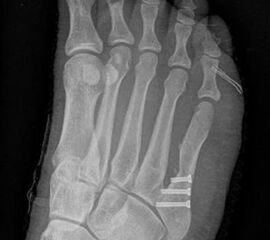
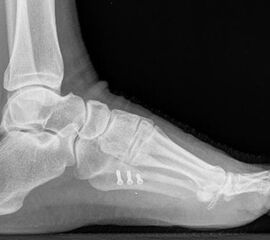
Abb. 3a, b: Präoperatives (a) und postoperatives (b) Röntgenbild bei Korrektur einer Typ I Deformität durch eine Exostosenabtragung.
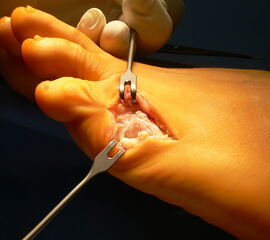
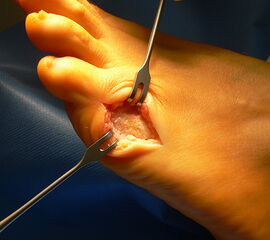
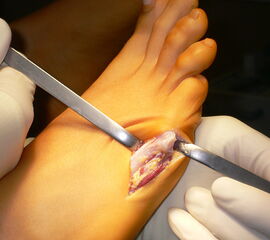
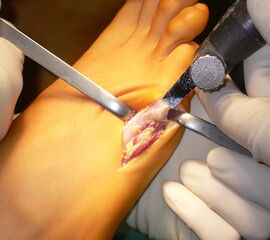
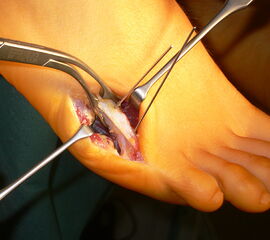
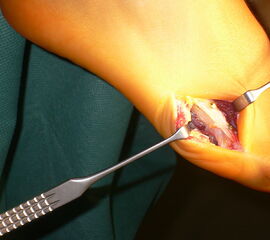
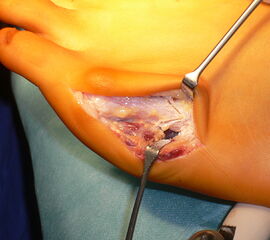
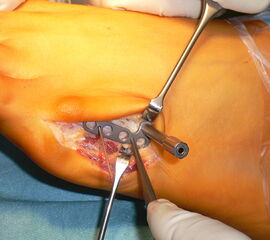
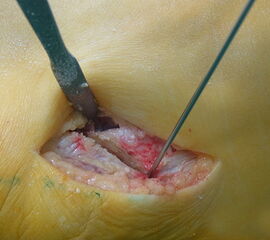
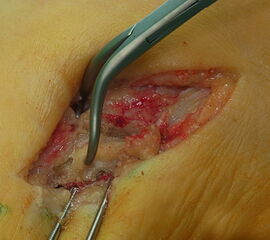
Abb. 4a, b: OP Bilder bei lateraler Exostosenabtragung. Nach Hautschnitt ist die teilweise rupturierte laterale Gelenkkapsel erkennbar (a) mit Bursagewebe. Nach Resektion der Bursa und Abtragung der Exostose zeigt sich eine spongiöse Fläche (b) vor dem Wundverschluss.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Resektion Metatarsale V Kopf:
In ausgeprägten Fällen bei Destruktionen des MT V Kopfes z.B. chronische Ulcera mit oder ohne Osteomyelitis, Rheuma, Revisionen oder einer rigide nach dorsal luxierten Zehe D V ist es in Einzelfällen notwendig den Metatarsale V Kopf zu resezieren 6. Auch bei alten Patienten oder bei relevanten Nebenerkrankungen kann eine Operation, die mit einer sofortigen Vollbelastung einhergeht sinnvoll sein.
- Zugang über einen nach lateral leicht geschwungenem Längsschnitt über dem Metatarsophalangealgelenk V.
- Eingehen in die Tiefe unter Blutstillung und Schonung des lateralen Nervens.
- Kapselinzision längs oder nach lateral T-förmig.
- Osteotomie nach lateral leicht abgeschrägt.
- Es sollte darauf geachtet werden, dass der gesamte Kopf reseziert wird. Zur Orientierung dient dabei die plantare Begrenzung des Kopfes, welche deutlich weiter proximal liegt als von dorsal sichtbar. Die inkomplette Köpfchenresektion birgt die Gefahr, dass eine plantare Knochenkante stehen bleibt, der später zu Druckbeschwerden führen kann.
- Optional temporäre K-Draht Fixation der 5. Zehe. Dabei wird der Draht bis in den Metatarsale V Schaft eingebracht. Wichtig ist auf einen ausreichenden Abstand der Grundphalanx zum Os metatarsale zu achten. Ziel ist, dass sich eine stabile Narbe zwischen Grundglied und Os metatarsale bildet. Es können auch Anteile der Strecksehne oder der Kapsel eingeschlagen werden.
- Kapselnaht (bei Digitus quintus varus ggf. mit lateraler Kapselraffung – bei Resektion des Köpfchens ist ein mediales Release nicht notwendig).
- Hautnaht.
Abb. 5a, b: Präoperatives Bild bei prominentem Zehengrundgelenk des 5. Strahls mit bei Pes cavus Deformität (a). Nach Resektion des Os metatarsale V Kopfes findet sich 6 Monate postoperativ eine achsgerechte Stellung des Gelenks (b).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken.
Distale Osteotomien:
Austin Osteotomie nach Chevron (Chevronette)
- Die distale Osteotomie des Os metatarsale V kommt überwiegend bei Typ I und II Deformitäten zu Anwendung.
- Zugang über einen nach lateral leicht geschwungenem Längsschnitt über dem Metatarsophalangealgelenk V.
- Eingehen in die Tiefe unter Blutstillung und Schonung des lateralen Nervens.
- Kapselinzision längs oder nach lateral T-förmig.
- Zuwendung zur lateralen Seite über der Pseudoexostose.
- Abtragen der Pseudoexostose.
- Bei Bedarf transartikuläres mediales Kapselrelease.
- Mit einem Zieldraht im Zentrum des Köpfchens werden die Osteotomieebenen bestimmt und eine V-förmige nach proximal offene Osteotomie angelegt. Diese kann gleichschenkelig in einem Winkel von ca. 60° durchgeführt werden, möglich sind auch Variationen mit einem längeren plantaren Schenkel.
- Der Metatarsale V Kopf wird nach medial verschoben.
- Fixation des Metatarsale V Kopfs wahlweise mit einem 1,2mm K-Draht, einem Gewinde K-Draht oder mit einer oder zwei Schrauben 1,5 bis 2,0 mm.
- Die Fixation kann sowohl von proximal nach distal (häufiger) als auch von distal nach proximal erfolgen.
- Kontrolle der Lages des Osteosynthesematerials um einen Überstand in das Gelenk sicher auszuschließen.
- Eine Bildverstärker ermöglicht die Dokumentation der Korrektur und der Lage des Osteosynthesematerials.
- Entfernen der überstehenden Knochenanteile lateral am MT V Schaft.
- Kapselnaht (bei Digitus quintus varus ggf. mit lateraler Kapselraffung).
- Hautnaht.
Abb. 6: Skizze der Chevron Osteotomie am Os metatarsale V.
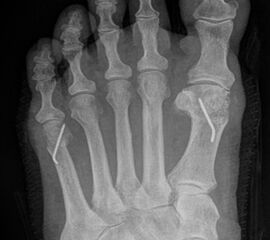
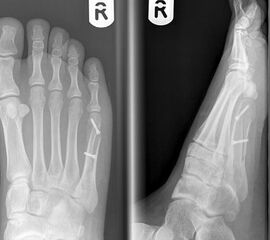
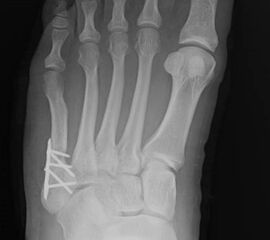
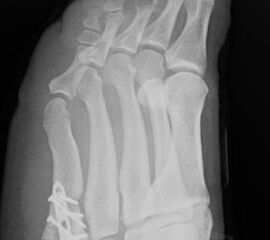
Abb. 7 a, b: Typ II Deformität mit prä- (a) und postoperativem Röntgenbild (b) mit K-Draht Osteosynthese und gleichzeitiger Hallux valgus Korrektur.
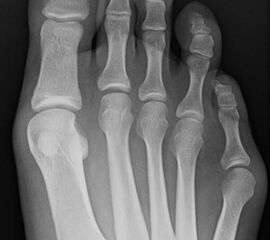
Abb. 8 a, b, c: Typ III Deformität mit prä- (a) und postoperativem Röntgenbild (b, c) mit Schrauben-Osteosynthese.
Abb. 9 a, b: Typ III Deformität mit prä- (a) und postoperativem Röntgenbild (b).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken.
Subcapitale Schrägosteotomie nach Kramer (Kramer 1990)
- Lateraler Hautschnitt und laterale Kapsulotomie.
- Umfahren der subcapitalen Region mit Hohmann Hebeln.
- Von lateral nach medial Osteotomie in einem 45° Winkel zur Metatarsale V Achse.
- Je nach Bedarf kann die Osteotomie nach medial an- oder absteigend durchgeführt werden. Verschieben des Metatarsale V Kopfes nach medial, ggf. unter Zuhilfenahme eines Rasparatoriums oder auch schon mittels eines durch die Haut von distal nach proximal eingeführten 1,4 mm K-Drahtes welcher den Kopf nach medial drängt.
- Anschließend wird der K-Draht nahe des Metatarsale V Kopfes in den Markraum des Metatarsale V eingeführt.
- Das distale Ende des K-Drahtes ragt lateral der kleinen Zehe aus der Haut, das Ende wird umgebogen.
- Der K-Draht wird ca. 4 Wochen belassen.
Abb. 10: Skizze einer subkapitalen Osteotomie nach Kramer mit liegendem K-Draht.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Andere subcapitale Verfahren
Es sind eine Vielzahl von distalen Osteotomie publiziert, wobei eine Bewertung auf der Basis der aktuellen Literatur nicht möglich ist.
Diaphysäre Osteotomien:
Diaphysäre Osteotomien kommen vorwiegend bei Typ II Deformitäten zur Anwendung, insbesondere wenn das Zentrum der Achsabweichung im Bereich des diaphysären Knochens liegt. Der Eingriff folgt dem Grundlegenden Prinzip der Orthopädie eine Korrektur möglichst im Zentrum der Deformität durchzuführen 3. Auch bei einer diaphysären Osteotomie erfolgt zusätzlich eine Abtragung der Exostose.
Schräge, transversale oder longitudinal Osteotomie, mit oder ohne Keilentnahme, Scarfette, long Scarf
Schräge, transversale oder longitudinal Osteotomie, mit oder ohne Keilentnahme, Scarfette, long Scarf 78.
Abb. 11a: Scarf Osteotomie am Os metatarsale V.
Abb. 11b: Resektion des Knochenüberstands.
Abb. 11c: Temporäre Fixation mit K-Drähten und Längenmessung.
Abb. 11d: Schraubenosteotsynthese.
Abb. 11e: Postoperative Röntgenaufnahmen nach Scarf-Osteotomie.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken.
Proximale Osteotomien:
Proximale Osteotomien finden vor allem Anwendung bei Typ III Deformitäten. Die proximale Osteotomie erlaubt eine Korrektur des erhöhten Intermetatarsalwinkels.
Wird eine basisnahe Osteotomie geplant, sollte diese möglichst weit proximal durchgeführt werden. Während sich in dem basisnahen Knochen des Os metatarsale V spongiöser Knochen mit guter Heilungstendenz befindet, liegt distal davon die schlecht durchblutete Zone der „Jones Frakturen“ mit einer hohen Pseudarthroserate.
Die Möglichkeit einer verlangsamten Knochenheilung ist bei der Indikationsstellung zu berücksichtigen.
Medial schließende proximale Osteotomie
- Längsschnitt lateral über dem Grundgelenk D V bis zur MT V Basis.
- Eingehen in die Tiefe unter Blutstillung.
- Zuwendung zur lateralen Seite über der Pseudoexostose.
- Resektion der Pseudoexostose.
- Markierung der lateralen Kortikalis an der MT V Basis. Hier ist auf eine ausreichend proximale Lage der Osteotomie zu achten.
- Durchführen einer schrägen, nach medial offenen, langstreckigen Osteotomie.
- Schließen der Osteotomie mit einer
- Anschließend Osteosynthese mittels zwei bis drei 2,0 bis 2,5 Zugschrauben.
- Bei sehr kräftigen Patienten oder sehr weichem Knochen weitere Stabilisierung durch eine 4-Loch Neutralisationsplatte mit 3-4 winkelstabilen Schrauben.
- Kontrolle unter Bildverstärker.
- Spülung des OP-Gebietes.
- Hautnaht.
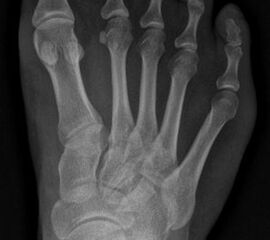
Abb. 12a: Typ III Deformität präoperativ im belasteten dp Röntgenbild.
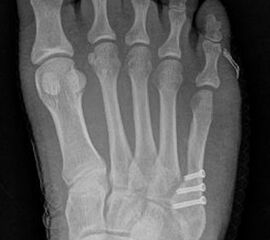
Abb. 12b: Dorsoplantare Röntgenkontrolle nach medial schließender Osteotomie mit Schraubenosteosynthese.
Abb. 12c: Schrägaufnahme nach medial schließender Osteotomie mit Schraubenosteosynthese.
Abb. 12d: Seitliche Aufnahme nach medial schließender Osteotomie mit Schraubenosteosynthese.
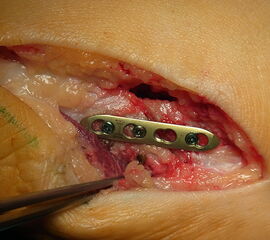
Abb. 13a: Proximale Chevronosteotomie Os metatarsale V.
Abb. 13b: Korrektur des Intermetatarsalwinkels und Auflegen einer Platte.
Abb. 13c: Winkelstabile Osteosynthese der Korrekturosteotomie.
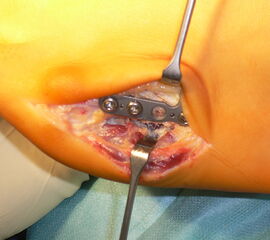
Abb. 14a: Intraoperatives Bild bei basisnaher Osteotomie Os metatarsale V.
Abb. 14b: Reposition der Fehlstellung.
Abb. 14c: Laterale Plattenosteosynthese.
Abb. 14d: Dorsoplantares Röntgenbild mit guter Korrektur des Intermetatarsalwinkels.
Abb. 14e: Schrägaufnahme mit korrekter Lage des Osteosynthesematerals.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken.
| TYP | OP-Methode | |
|---|---|---|
| I | Vergrößerter Metatarsale Kopf V. | Laterale Abtragung der Exostose am Metatarsale V Kopf, ggf. in Verbindung mit einer distalen Osteotomie |
| II | Laterale Seitausbiegung des distalen Os metatarsale V. | Diaphysäre Osteotomie, meist in Kombination mit einer Abtragung der Exostose am Metatarsale V Kopf. |
| III | Vergrößerter Intermetatarsalwinkel IV/V von mehr als 8°. | Distale Osteotomie: Austin Osteotomie (Syn: Chevron, Chevronette), Kramer Osteotomie. Diaphysäre Osteotomie: Scarf, Ludloff. Proximale Osteotomie medial zuklappend, lateral aufklappend. |
| IV | Kombination von mindestens 2 Typen I-III. | Wahl des OP Verfahrens in Abhängigkeit vom schwerwiegenderen Befund. |
Postoperative Behandlung
- Schmerztherapie nach WHO Schema unter Berücksichtigung der Begleiterkrankungen des Patienten und einer möglicherweise vorhandenen Dauermedikation.
- Thromboseprophylaxe.
- Hochlegen, Kühlen.
- Bei vermehrter Schwellung kann zu Entstauung Lymphdrainage durchgeführt werden.
- Pflege des nach extern geleiteten K-Drahtes.
- Zehenzügelverband zur Redression der Kleinzehe bis zu 3 Monate post OP (Narbenschrumpfung), insbesondere bei gleichzeitiger Korrektur eines Digitus quintus varus.
- Arbeitsunfähigkeit 2-8 Wochen in Abhängigkeit vom Arbeitsplatz. Patienten die in einem stehenden Beruf, in Sicherheitsschuhen oder mit hoher körperlicher Beanspruchung arbeiten kann die Arbeitsunfähigkeit je nach Schwellungszustand auch länger anhalten.
- Führen eines Fahrzeugs nach Ablegen des Therapieschuhs.
Tabelle 2: Übersicht über die Nachbehandlung nach den verschiedenen Korrekturosteotomien
| Belastung | ||
|---|---|---|
| Laterale Abtragung der Exostose am Metatarsale V Kopf | Vollbelastung | flacher Therapieschuh mit steifer Sohle bis abgeschlossene Wundheilung |
| Resektion Metatarsale V Kopf | Vollbelastung | flacher Therapieschuh mit steifer Sohle bis abgeschlossene Wundheilung |
| Distale Osteotomie | schmerzadaptierte Vollbelastung | flacher Therapieschuh mit steifer Sohle 4-5 Wochen |
| Proximale Osteotomie | Fersengang | flacher Therapieschuh mit steifer Sohle (Modell mit mehr Fersenlast - Vorfußentlastungsschuh), bei schlechter Knochenqualität ggf. auch kurzer Walker, 6-8 Wochen |
Abb. 15: Flacher Therapieschuh mit steifer Sohle (Modell mit mehr Fersenlast - Vorfußentlastungsschuh).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken.
Ergebnisse
In der Literatur finden sich überwiegend retrospektive Fallserien zu jeweils einem Operationsverfahren mit in der Summe guten Ergebnissen, sowie Arbeiten zur Indikationsstellung für die verschiedenen Verfahren 391078.
Coughlin 3 berichtet über 93% gute und exzellente Ergebnisse nach diaphysärer Osteotomie. Diebold 9 fand bei 20 Patienten mit einem Follow up von Minimum 3 Jahren eine gute Korrektur des Intermetatarsalwinkels IV/V. Er verzichtete in seinem Kollektiv auf einen Eingriff am Metatarsophalangealgelenk der 5. Zehe und berichtete trotzdem über eine physiologische Ausrichtung der 5. Zehe. In seiner Nachuntersuchung kam es zu keinen Komplikationen. Giannini et al. 11 fanden gute Ergebnisse nach einer S.E.R.I. Osteotomie, einem Eingriff, welcher der Kramer-Osteotomie sehr ähnlich ist. Waizy et al. 8 führten eine Ludloff-Osteotomie bei Typ II und III Deformitäten durch. 15 der 16 behandelten Patienten waren mit dem Eingriff zufrieden bzw. sehr zufrieden. Der Intermetatarsalwinkel IV/V verbesserte sich von 13,2° auf 5,2°, wobei es zu keiner Verkürzung des Os metatarsale V kam. Es wurden keine Komplikationen beobachtet und es kam zu keinen Revisionseingriffen während der Nachbeobachtungsdauer von durchschnittlich 42 Monaten.
Eine aktuelle Arbeit von Lee et al. 12 analysierte Patienten nach Kramer-Osteotomie bei Tailors bunion. Obwohl es sich um eine distale Osteotomie handelt, fand sich eine signifikante Verbesserung des Intermetatarsalwinkels und des Digitus quintus varus Winkels, was die Potenz dieses Verfahrens unterstreicht.
Eine vergleichende Bewertung der verschiedenen Techniken ist anhand der aktuellen Literatur nicht möglich, allerdings sind alle Verfahren geeignet die Beschwerden eines Schneiderballens bei komplikationsfreiem Verlauf in über 90% der Fälle zu beseitigen 6. Grundsätzlich lässt sich festhalten, dass die Komplikationsrate bei distalen Verfahren niedriger ist als bei proximalen Verfahren, allerdings sind die distalen Verfahren in ihrem Korrekturpotential limitiert 13. Die Entscheidung für ein spezielles Operationsverfahren sollte daher immer in Zusammenschau der Fehlstellung, der klinischen Beschwerden, der Begleiterkrankungen und der Gesamtsituation des Patienten gefällt werden.
Weitere Literatur
- Arnold J, Wirth CJ, Orthopädie und orthopädische Chirurgie, S. 286-290, Stuttgart Thieme, Stuttgart 2002
- Wülker N, Stephens M, Cracchiolo A: Operationsatlas Fuß und Sprunggelenk, S. 82-86 Thieme, Stuttgart, 2010
- Sabo D (Hrsg.), Vorfußchirurgie, Springer-Verlag, Berlin 2012
- Kramer J: Die Kramer Osteotomie zur Behandlung des Hallux valgus und des Digitus quintus varus. Operat. Orthop. Traumatol. (1990) 2:29-38
- Throckmorton JK, Bradlee N. Transverse V sliding osteotomy: a new surgical procedure for the correction of tailor’s bunion deformity. J Foot Surg (1978) 18:117-212