Vorbemerkungen
Die Mittelfußarthrose ist ein schwerwiegendes Problem für den Patienten, das meist mit chronischen Fußschmerzen sowie einer deutlichen Einschränkung der Mobilität und Reduktion der Lebensqualität einhergeht. Posttraumatische als auch primäre Degeneration sowie entzündliche Erkrankungen können als Ursache in Frage kommen. Dieser Bereich ist vielen orthopädisch/unfallchirurgisch-tätigen Kollegen häufig nicht in der alltäglichen Routine präsent und die Datenlage zu diesem Themenkomplex dünn. Auf den neuropathischen Fuß als Ursache von Degeneration des Mittelfußes soll in diesem Artikel nicht näher eingegangen werden, da er als eigene Entität behandelt wird.
Der Mittelfußkomplex hat eine statische und dynamische Funktion, der beim Stehen die Last verteilt und beim Gehen die Kraft vom Rückfuß über den Mittelfuß auf den Vorfuß überträgt. Daher zeigen sich zu Beginn der Erkrankung hauptsächlich Schmerzen unter Belastung, im weiteren Verlauf folgen oft zusätzliche Ruheschmerzen.
Die Lisfranc-Gelenkreihe wird aus den Ossa cuneiformia/Os cuboideum und den jeweiligen Metatarsalia gebildet. Die Bona-Jäger-Gelenkreihe liegt zwischen dem Os naviculare und den Ossa cuneiformia. Die Chopart-Gelenkreihe wird aus Talus/Calcaneus und Os naviculare/Os cuboideum gebildet. Vor allem ist die Lisfranc-Gelenk-Linie von degenerativen Veränderungen betroffen, hierbei häufiger die mediale Säule, also die Tarsometatarsal-Gelenke I-III.
Die Tarsometatarsal-Gelenke I-III liefern maximal 7 Grad Beweglichkeit in der sagittalen Ebene 1. Viel mobiler zeigt sich die laterale Säule mit dem vierten und fünften Tarsometatarsal-Gelenk, diese sind wichtig für die Balance und Anpassung des Fußes auf unebenem Boden.
Talonavikular-, navikulocuneiforme- und calcaneocuboidale Arthrosen, also Arthrosen in der Chopart- und Bona-Jäger-Gelenklinie, zeigen sich wesentlich seltener und können in Kombination von Arthrosen aller Gelenke des Mittelfußes auftreten. Die Diagnostik beinhaltet grundsätzlich die ausführliche Untersuchung des gesamten Fußes im Stehen, im Liegen und beim Gehen. Ein Röntgenbild des Fußes im Stehen in zwei Ebenen, ergänzend eine schräge Aufnahme, sowie Saltzman und OSG-Bildgebung sind für die Diagnose und Therapieplanung essentiell. Bei Planung eines operativen Eingriffes sollte eine Computertomographie des gesamten Fußes durchgeführt werden. Zunächst sollte die konservative Therapie mittels Schmerzmedikation, Infiltration, Manueller Therapie, Einlagen, Schuh-Modifikation, Orthesen, orthopädischem Schuhwerk und ggf. eine Strahlentherapie voll ausgeschöpft werden. In zweiter Linie steht die operative Therapie. Chirurgische Eingriffe beinhalten typischer Weise die selektiven Arthrodesen der betroffenen Mittelfußgelenke. Hier wird meist die mediale Säule behandelt, die Arthrodesen der mobileren lateralen Säule sind ein Thema in der Diskussion 2.
Sollten Fußfehlstellungen im Sinne eines Hohlfußes oder Knick-Senk-Plattfußes bestehen, sollte diese Fehlstellung ebenfalls adressiert werden. Das Ziel der Operation ist eine anatomisch ausgerichtete, stabile Arthrodese mit erfolgreich fusioniertem Gelenk und dadurch einer Verminderung der Schmerzen sowie Verbesserung der Funktion mit Wiederherstellung der gleichmäßigen Verteilung der gewichttragenden Last.
Epidemiologie
Die Mittelfußarthrose zeigt sowohl idiopathische, inflammatorische als auch posttraumatische Ursachen 3. Symptomatische Mittelfußarthrosen finden sich ungefähr bei 12% der Population über 50 Jahren mit Fußschmerzen, deutlich zunehmend bei weiblichen Patienten über 75 Jahren 4.
Potenzielle Risikofaktoren umfassen Adipositas, metabolisches Syndrom, weibliches Geschlecht sowie Fußfehlstellungen. Häufig koexistiert auch ein Hallux valgus mit TMT 1 Gelenksinstabilität, ein Pes planovalgus oder ein Pes cavus 5. Primäre Arthrosen manifestieren sich meist im Bereich der medialen Säule. Posttraumatische Arthrosen zeigen sich häufig nach Verletzungen der Lisfranc-Gelenke und betreffen meistens die gesamte Gelenkreihe. Sie werden mit einer Häufigkeit nach offenen oder geschlossenen Repositionen mit 30 bis 50% angegeben 67. Dies wird zum einen auf entstandene Knorpelverletzungen und zum anderen auf die nicht immer korrekte Gelenkreposition zurückgeführt. Daher bevorzugen einige Autoren bei Lisfanc-Gelenksverletzungen die direkte Durchführung einer Arthrodese der verletzten Gelenke 8910.
Symptomatik
Typischerweise zeigen sich bei den Patienten anfangs belastungsabhängige Schmerzen, die im weiteren Krankheitsverlauf mit Ruhe- und Nachtschmerzen einhergehen können. Auch kann es beim Voranschreiten der arthrotischen Veränderungen in den Mittelfußgelenken zu ausgeprägten osteophytären Anbauten kommen, die wiederum Beschwerden im Sinne eines Schuhkonfliktes mit Druckstellen bis hin zu Druckgeschwüren verursachen können. Dorsale Osteophyten können zu einer Affektion der Nerven (N. peroneus superficialis et profundus) führen und entsprechende neurologische Symptome verursachen.
Möglicherweise werden die Extensorensehnen und die Ansätze der Tibialis anterior und posterior Sehne kompromittiert, manchmal bis hin zur degenerativen Ansatzruptur. Ist eine Fußformveränderung im Sinne eines instabilen 1. Strahles mit Hallux valgus, ein Pes planovalgus oder ein Hohlfuß ursächlich, können hier auf Grund der Fußformveränderungen weitere Beschwerden im Sinne von Kleinzehendeformitäten, Rückfußveränderungen und Sehnenbeschwerden hinzukommen. Letztlich führt meist der Schmerz die Patienten in die ärztliche Behandlung.
Diagnostisches Vorgehen
Die Diagnostik beinhaltet die komplette klinische Untersuchung des Patienten bei entkleidetem Unterkörper mit Funktionstests, Abtasten der entsprechenden Gelenkreihen (Chopart, Bona Jäger und Lisfranc) und Überprüfung der Beweglichkeit der Tarsometatarsalgelenke mit dem Klaviertasten-Test 11. Beurteilt werden Fußformveränderungen, osteophytäre Anbauten, sowie eine mögliche Verkürzung des M. gastrocnemius-soleus-Komplexes mit Hilfe des Silfverskjöld-Tests 12. Es werdemRöntgenaufnahmen des Fußes im Stehen in 2 Ebenen und ergänzend eine Schrägaufnahme des Fußes durchgeführt. Bei Fußfehlstellungen erfolgt zusätzlich das Röntgen des oberen Sprunggelenks im Stehen und eine Saltzman-Aufnahme 13.
Bei Nachweis von degenerativen Veränderungen ist für eine Therapie- und ggf. Operationsplanung eine Dünnschicht-Computertomografie des Bereiches notwendig. Darüber hinaus sind unter einer Röntgendurchleuchtung durchgeführte, diagnostische Infiltrationen mit einem lokalen Anästhetikum möglich, um den Ort der Beschwerden genauer differenzieren zu können.
Weiterführende Untersuchungen sind die SPECT-Computertomografie und auch das PedCat als 3D Röntgenanalyse im Stehen kombiniert mit einer Pedobarografie 1415. Bei multiplen degenerativen Veränderungen im Fuß liefern diese Untersuchungen Hinweise auf den Schmerz verursachenden Gelenke.
Bei zusätzlichen Sehnenpathologien kann eine Kernspintomografie hilfreich sein. Die Durchblutung sollte ebenfalls geprüft und dokumentiert werden, ferner ein neurologischer Status erhoben werden.
Therapieziele
Das Ziel der konservativen und operativen Therapie ist die Schmerzreduktion und Verbesserung der Mobilität sowie Lebensqualität der betroffenen Patienten.
Albert E. beschrieb 1882 erstmals die Arthrodese als Verfahren zur Behandlung von paralytischen Gliedmaßen an Fuß- und Sprunggelenk. Durch die Arthrodese kann eine Schmerzreduktion, eine Wiederherstellung der Fußstabilität und eine Korrektur der Fußstellung erreicht werden.
Das Therapieziel der Arthodese ist demnach ein schmerzloser, funktionsfähiger Fuß mit plantigradem Auftritt, wodurch die Alltagstauglichkeit und die Lebensqualität des Patienten maßgeblich verbessert werden soll.
Indikation und Kontraindikation
Bei Fußschmerzen mit Einschränkung der Mobilität und Lebensqualität bei nachgewiesenen degenerativen Veränderungen im Bereich des Mittelfußes, sollte zunächst das komplette konservative Behandlungsspektrum ausgeschöpft werden, beispielsweise in Form von medikamentöser Therapie (NSAR), Einlagen, Krankengymnastik mit Ultraschall, manuelle Therapie, Infiltrationen, Schuhzurichtungen, Orthesen, orthopädischem Schuhwerk und Röntgenentzündungsbestrahlung. Hier empfiehlt es sich die konservative Therapie nach und nach aufbauend abzuarbeiten und nicht alle Maßnahmen gleichzeitig durch zu führen.
Sollte es hierdurch zu keiner Verbesserung der Beschwerden und Lebensqualität kommen, ist die operative Intervention mit dem Patienten zu besprechen. Es sollte sowohl die gesundheitliche als auch die soziale Situation im Vorfeld abgeklärt werden, damit sowohl die perioperative Phase als auch die Nachbehandlung komplikationslos verläuft. Kontraindikationen bestehen bei einer ausgeprägten pAVK, florider Infektion oder bei maligner Grunderkrankung im fortgeschrittenen Stadium. Sollte eine Operation nicht möglich sein, ist ggfs. eine konservative Therapie durchzuführen.
Patientenaufklärung
Fußoperationen im Mittelfußbereich sind, auch wenn keine Komplikation eintritt, nicht zu hundert Prozent erfolgreich. Oft verbleiben Restbeschwerden und Funktionseinbußen, die mit einem Zweiteingriff oder mit orthopädietechnischen Hilfsmitteln behandelt werden müssen. Ist die Möglichkeit eines operativen Eingriffes gegeben muss der Patient hierüber in Kenntnis gesetzt werden.
Weiterhin muss mit dem Patienten genauestens besprochen werden, wie sich die Behandlung, vor allem auch die Nachbehandlung, gestaltet. Je nach Ausprägung handelt es sich meist um einen chirurgischen Eingriff von ein bis drei Stunden Dauer.
Da hauptsächlich Arthrodesen als Eingriff in Frage kommen, hat dies eine langwierige Nachbehandlung mit sechs bis acht Wochen Ruhigstellung zur Folge. Anschließend ist eine Belastungssteigerung im Walkerstiefel von weiteren sechs bis acht Wochen notwendig. Nach sicherer knöcherner Konsolidierung benötigen die Patienten oft eine längere Zeit Physiotherapie, Lymphdrainage und Gangschule. Eine Schwellneigung besteht oft sechs bis zwölf Monate postoperativ.
Der komplette Heilungsverlauf zieht sich bis zu einem Jahr hin und manchmal darüber hinaus. Daher sind soziale Aspekte und die berufliche Situation mit dem Patienten und seinen Angehörigen genau zu besprechen. Hauptrisiko ist die Pseudarthrosenbildung, die mit Raten von 3-24% angegeben werden 161718. Ferner ist der Patient über mögliche Anschlussarthrosen, Korrekturverlust, Zusatz- und Revisionseingriffe, eventuelle Metallentfernung, Wundheilungsstörungen, langwierige Schwellneigung, persistierende Schmerzen und Beschwerden, das chronisch regionale Schmerzsyndrom, tiefe Beinvenenthrombose und Lungenembolie aufzuklären.
Operationsprinzip
Steht ein Schuhkonflikt aufgrund ausgeprägter Osteophytenbildung im Vordergrund, kann es hilfreich sein, diese Osteopyhten operativ zu entfernen.
Grundsätzlich ist die Wiederherstellung der korrekten Anatomie mittels einer stabilen knöchernen Fusion das Ziel jeder Arthrodese. Hier ist neben sehr guten anatomischen und biomechanischen Kenntnissen, ein intraoperativer Röntgen-Bildwandler essentiell. Eine intraoperative 3D-Röntgen-Bildgebung und auch eine intraoperative Pedobarografie können hilfreich sein 1920.
Degenerative Veränderungen zeigen sich am häufigsten im Bereich der Tarsometatarsalgelenke I-III-Gelenke 21. Hier kommt typischerweise eine Stabilisierung der medialen Säule mittels Lapidusarthrodese und Arthrodese der Tarsometatarsalgelenke II und III in Frage. In seltenen, meist posttraumatischen Fällen ist auch die laterale Säule mit den Tarsometatarsalgelenken IV und V betroffen. Letztlich gilt es präoperativ zu erörtern, welche der Gelenke Lisfranc Gelenkreihe schmerzhaft sind, um diese gezielt versteifen zu können.
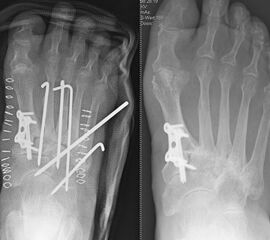
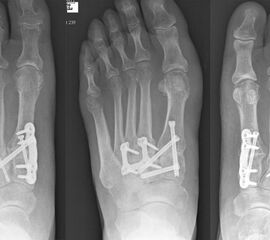
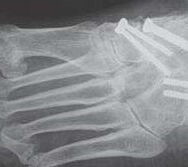
Es kommen verschiedene technische Möglichkeiten der operativen Versorgung in Frage. Verwendung finden vor allem winkelstabile Plattensysteme, Schraubenosteosynthesen, Klammern, intraossäre Nagelsysteme, temporäre Kirschnerdraht-Transfixationen, Einbolzen von trikortikalem Span und Anlagerung von Spongiosa aus dem Beckenkamm oder dem Tibiakopf (Abb. 2 und 3).
Durch die Arthrodese soll, wie oben beschrieben, eine Schmerzreduktion, eine Wiederherstellung der Fußstabilität und eine Korrektur der Fußstellung erreicht werden. Hierbei gibt es unterschiedliche Ansätze. Einige Autoren versteifen stets die mediale und laterale Säule bei TMT-Arthrosen 22. Andere Autoren sind der Meinung, dass nur die mediale Säule versteift werden sollte 18. Andere wiederum dehnen den Eingriff aus und beziehen die Cuneiforme-Gelenke mit in die Lisfranc-Arthrodese ein 21. Grundsätzlich zeigt sich der Trend, dass nur isoliert die arthrotischen und symptomatischen Gelenke versteift werden, ferner die Zugangswege klein und die Resektionsflächen der einzelnen Gelenke nur bis zur subchondralen Spongiosa eröffnet werden 23.
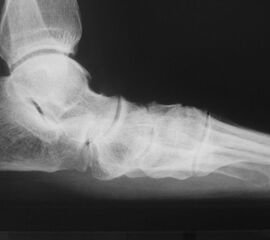
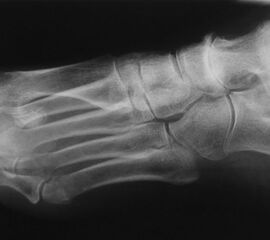
Die isolierte Arthrose der Bona Jäger Gelenkreihe (navikulocuneiforme Gelenk) ist selten und oft posttraumatisch. Meistens geht die navikulocuneiforme Arthrose mit einem schmerzhaften Pes planovalgus einher 2425. Letztlich werden die betroffenen Gelenkflächen angefrischt und mittels verschiedener Implantat-Möglichkeiten (s.o.) fusioniert. Bei gleichzeitiger Plattfußfehlstellung sollte diese ebenfalls adressiert werden 26 (Abb. 4). Ziel ist die Arthrodese in anatomischer Stellung der Gelenke.
Das Talonavikulargelenk ist das beweglichste Fußgelenk und spielt daher eine wichtige Rolle für die Kraftübertragung des Rückfußes auf den Vorfuß. Es vermittelt ebenfalls die Eversions- und Inversionsbewegung. Aufgrund er hohen Mobilität in alle Richtungen ähnlich des Kugelgelenks der Hüfte, wurde das Talonavikulargelenk bereits 1960 von MacConaill als „Coxa pedis“ bezeichnet. Das Talonavikulargelenk bildet zusammen mit dem Calcaneocuboidal-Gelenk die wichtige funktionelle Einheit der Articulatio mediotalaris (Chopart-Gelenk).
Das Talonavikulargelenk zeigt isolierte degenerative Veränderungen meist posttraumatisch in Folge von fehlverheilten Chopartfrakturen oder – luxationen 27. Das Talonavikulargelenk wird häufig als erstes Gelenk bei der rheumatoiden Arthritis befallen 28.
Auch kann die Arthrose des Talonavikulargelenks (TN-Gelenk) durch eine Imbalance zwischen der medialen und lateralen Säule des Fußes im Rahmen einer Knick-Platt-Fuß-Deformität auftreten 29. Ebenfalls kann eine avaskuläre Knochennekrose (Morbus Köhler I) ursächlich für die TN-Arthrose sein.
Die Fehlfunktion bzw. der Funktionsverlust des Talonavikulargelenkes führt zu einer starken Bewegungseinschränkung im Fuß, einem veränderten Abrollverhalten des Fußes und zu einer erheblichen Belastung der Nachbargelenke. Daher sollte vor einer Versteifungsoperation des Talonavikulargelenkes immer die konservative Therapie maximal ausgeschöpft werden. Studien zur Beweglichkeit des Fußes nach isolierter Talonavikulargelenk-Arthrodese konnten zeigen, dass die Beweglichkeit im gesamten Chopart- und auch im Subtalar Gelenk nach isolierter Versteifung des Talonavikulargelenks nahezu vollständig aufgehoben ist 3031.
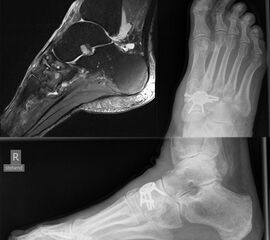
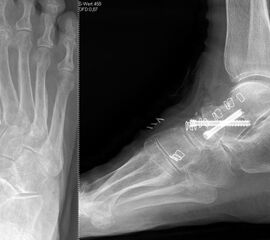
Die Operation erfolgt meist über einen medialen Zugang. Nach Entknorpeln der Gelenkflächen und Anfrischen des subchondralen Knochens kann die Arthrodese mit Schrauben oder Plattensystem erfolgen (Abb. 5). Bei Fehlstellungen muss diese vor der Osteosynthese korrigiert und das Talonavikulargelenk reponiert werden. Pseuarthrosen werden hier zwischen 8-25% angegeben 3223.
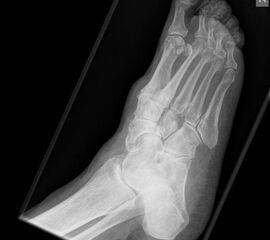
Die isolierte Arthrose des Calcaneocuboidal-Gelenkes (CC-Gelenk) ist sehr selten. Mögliche Ursachen sind Traumen mit gewaltsamer Abduktion des Mittelfußes gegenüber dem Rückfuß. Der hierfür typische Unfallmechanismus wird meistens bei Zweiradfahrern vorgefunden 33. Impressionen der Gelenkfläche, Ausrisse des Processus anterior calcanei (Insertion des Ligamentum bifurcatum), sowie eine posttraumatische Instabilität des Gelenks können zu degenerative Veränderungen führen.
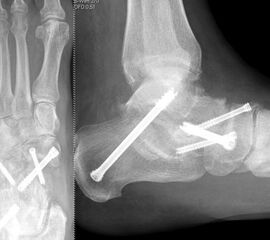
Die Calcaneocuboidal-Arthrodese ist meistens Teil weiterer Arthrodesen im Bereich der Fußwurzel 34 (Abb. 10). Eine besondere Bedeutung kommt der Calcaneocuboidal-Arthrodese bei Eingriffen zur Behandlung des Plattfußes, die der Verlängerung der lateralen Säule dienen, zu 35. Die Arthrodese kann mittels Schrauben, Klammern, Plattensystemen und ggf. der Interposition eines kortikospongiösen Spanes zur Verlängerung der lateralen Säule erfolgen.
Nachbehandlung
Die Nachbehandlung sieht eine Ruhigstellung von 6-8 Wochen in einem Unterschenkelgips-/ Cast vor. Im Anschluss kann nach klinischer und radiologischer Verlaufskontrolle der Wechsel auf einen Walker-Stiefel mit langsamer Belastungssteigerung erfolgen. Danach ist zum Wiedererlernen des normalen Laufens die Durchführung von Krankengymnastik mit Gangschule erforderlich. Meist ist die Lymphdrainage aufgrund persistierender Schwellung notwendig. Mit einem Endzustand kann ein Jahr postoperativ gerechnet werden.
Begutachtung
Sollte es im Rahmen eines Arbeitsunfalles zu posttraumatischen Bewegungseinschränkungen und ausgeprägter Funktionsstörung im Bereich des Mittelfußes kommen, beträgt die Höhe der Minderung der Erwerbsfähigkeit 10-30%. Für den Grad der Schädigungsfolge und den Grad der Behinderung sind für geringe Behinderungen 10 von Hundert und für stärkere Behinderungen 20 von Hundert anzusetzen (Thomann 2008).
Perspektiven
Perspektivisch kann gegebenenfalls mittels SPECT-CT und 3D-Röntgen im Stehen in Kombination mit einer Pedobarografie der Ort der Beschwerden genauer eingegrenzt und somit die Therapieplanung gezielter erfolgen 1415.
Eventuell lässt auch der Einsatz von neueren Materialien in der Orthopädietechnik eine Ausweitung der konservativen Therapie zu. Durch die Entwicklung von chondroprotektiven oder das Knorpelwachstum fördernden Medikamenten lässt sich möglicherweise in Zukunft die Entstehung von Arthrosen frühzeitig behandelnden oder den Progress verlangsamen.
Durch den Einsatz von minimalinvasiven Operationstechniken kann ggf. die Komplikationsrate gesenkt und die Nachbehandlungszeit verkürzt werden 23.
Bei Verletzungen des Mittelfußes kommt der umfassenden Primärdiagnostik eine große Bedeutung zu. Das Ziel ist dabei eine Diagnose zu erzwingen und zeitnah eine adäquate Therapie einzuleiten. Nach Unfällen sind Mittelfußarthrosen häufig die Spätfolgen, welche langfristig die Arbeitsfähigkeit limitieren.
Zusammenfassung
Degenerative Veränderungen des Mittelfußes führen zu einer erheblichen funktionellen Beeinträchtigung. Differenziert werden posttraumatische (sekundäre) als auch primäre Arthrosen, sowie entzündliche Gelenkerkrankungen. Der Mittelfußkomplex hat eine statische und dynamische Funktion, der beim Stehen die Last verteilt und beim Gehen die Kraft vom Rückfuß über den Mittelfuß auf den Vorfuß überträgt. Hierbei spielt das Talonavikulargelenk als Coxa pedis eine zentrale Rolle. Zu Beginn der Erkrankung leiden die Patienten unter einem Belastungsschmerz, im weiteren Verlauf oft unter einem zusätzlichen Ruheschmerz mit Schuhkonflikt und dessen Folgen.
Unter den Mittelfußbereich fällt die Lisfranc-, die Bona-Jäger- und Chopart-Gelenk-Reihe. Meistens ist die mediale Säule der Lisfranc-Reihe, also die Tarsometatarsal-Gelenke (TMT) I-III von einer Arthrose betroffen. Isolierte Talonavikulare-, navikulocuneiforme- und calcaneocuboidale Arthrosen zeigen sich wesentlich seltener als TMT-Arthrosen und können als Mittelfußarthrose in Kombination aller Gelenkreihen auftreten.
Die Diagnostik beinhaltet die ausführliche körperliche Untersuchung und ein Röntgenbild des Fußes im Stehen in zwei Ebenen. Bei Planung eines operativen Eingriffes empfiehlt es sich die konventionelle Röntgendiagnostik durch eine Computertomographie, ggf. auch MRT des Areales zu ergänzen. Zunächst sollten die Möglichkeiten der konservativen Therapie ausgeschöpft werden. Bei weiterbestehendem, hohen Leidensdruck und eindeutigem Wunsch des Patienten sollte die operative Therapie geplant werden.
Chirurgische Eingriffe beinhalten die Arthrodesen der betroffenen Mittelfußgelenke. Tendenziell werden heute die betroffenen Gelenke isoliert versteift. Das Ziel einer Operation ist, durch eine anatomisch ausgerichtete stabile Arthrodese eine Reduktion der Schmerzen mit Verbesserung der Fußfunktion zu erreichen. Dies gelingt am besten mit einer Wiederherstellung der gleichmäßigen Verteilung der gewichttragenden Last.
Innerhalb der medialen Säule lassen sich das Lisfrancgelenk und die Bona-Jäger Gelenkreihe ohne wesentlichen Funktionsverlust fusionieren. Zu ausgesprochenen funktionellen Einbußen des Fußes kommt es nach einer Versteifung des Talonavikulargelenks.
Perspektivisch kann gegebenenfalls mittels SPECT-CT und 3D-Röntgen im Stehen in Kombination mit einer Pedobarografie der Ort der Beschwerden genauer eingegrenzt und somit die Therapieplanung gezielter erfolgen 1415. Möglicherweise kann durch den Einsatz von minimalinvasiven Operationstechniken die Komplikationsrate und die Nachbehandlungszeit verkürzt werden.
Weitere Literatur
- Albert E. Einige Fälle von künstlichen Ankylosenbildung an paralytischen Gliedmaßen. Med. Presse, Wien 1882;
726-728. - Coughlin MJ, Saltzman CL, Anderson RB. Mann´s Surgery of the Foot and Ankle. Chapter 20. Elsevier, 2014.
- Mac Conaill MA: The postural mechanism of the human foot, Proceedings of the Royal Irish Academy 50B: 265, 1944.
- Thomann KD, Schröter F, Grosser V: Orthopädisch-Unfallchirurgische Begutachtung, S. 541-550. Elsevier, 2008.