Kurzzusammenfassung
Der Hallux valgus ist durch einen vergrößerten Intermetatarsalwinkel mit dezentrierten Sesambeinen und valgischer Stellung der Großzehe charakterisiert. Oft kommt es zu Druckbeschwerden im Bereich des prominenten Metatarsale I Kopfes. Durch Verlagerung des Drehzentrums kommt es zu einer insuffizienten Kraftaufnahme des ersten Strahls 1, was zu einer Überbelastung der Metatarsale II und III Köpfe führen kann (Transfermetatarsalgie). Bei den meist weiblichen Patienten (Waizy 2015) kann es je nach Ausprägung der Großzehe zur Verdrängung der Kleinzehen und zu komplexen Vorfußfehlstellungen kommen 23.
Steht der Schuhkonflikt im Vordergrund, so kann eine Anpassung bzw. Zurichtung der Schuhe ausreichend sein (siehe Kapitel Einlagenversorgung). Krankengymnastik mit Kräftigung der fuß- und sprunggelenkstabilisierenden Muskulatur sollte ergänzend durchgeführt werden (siehe Kapitel Spiraldynamik).
Können die Beschwerden durch konservative Verfahren nicht adäquat reduziert werden, kommen operative Maßnahmen zum Einsatz, die sich nach Ausmaß der Fehlstellung, sowie Begleitpathologien richten.
Die Osteotomien des Os metatarsale I können in basisnahe Eingriffe, diaphysäre Osteotomien und distale Osteotomien unterteilt werden.
Dieses Kapitel beschreibt Indikation und grundlegende Prinzipien der diaphysären Korrekturosteotomien (Scarf-Osteotomie 4, Ludloff-Osteotomie 5, Mau-Osteotomie 6), die durch ein breites Indikationsspektrum gekennzeichnet sind und sich dadurch für eine Vielzahl von Patienten eignen.
Ziel dieser Verfahren ist die Korrektur des Intermetatarsalwinkels auf Normwerte (<9°) mit Wiederherstellung der Gelenkkongruenz. Bei den Verfahren erfolgt eine Mobilisierung der Sesambeine durch ein zusätzliches laterales Release, welches transartikulär oder über einen zusätzlichen Schnitt durchgeführt werden kann 7 (siehe Kapitel Der distale Weichteileingriff).
Häufig findet sich zusätzlich eine Hallux valgus interphalangeus Fehlstellung des Grundgliedes der ersten Zehe, so dass ergänzend eine Akin-Osteotomie sinnvoll sein kann 8. Durch eine monokortikale closing wedge Osteotomie können die Gelenkflächen korrigiert und die lange Beuge- und Strecksehne wieder zentriert werden (siehe Kapitel Akin Osteotomie).
Bei ausreichend stabiler Osteosynthese ermöglichen diaphysäre Osteotomien postoperativ eine schmerzadaptierte Vollbelastung im Verbandsschuh, wenngleich von den meisten Patienten initial Unterarmgehstützen zur Hilfe genommen werden.
Neben den allgemeinen Operationsrisiken wie prolongierter Schwellneigung, Wundheilungsstörung und Infektion sind das Rezidivrisiko, die Über- (Hallux varus) und Unterkorrektur, sowie die Metatarsale I Kopfnekrose zu nennen. Pseudarthrosen sind hingegen aufgrund der Osteotomielänge und der hohen Primärstabilität eher selten. Sekundäre Dislokationen sind besonders auf Höhe der proximalen Osteotomiebene ebenfalls möglich.
Indikationsstellung
Ausschlaggebend für die Auswahl der Osteotomie ist der Schweregrad der Fehlstellung 91011. Die Schaftosteotomien haben ihre Indikation bei milden mit mittelgradigen Fehlstellungen. Analog anderer Korrekturverfahren ist die fortgeschrittene Arthrose im Metatarsalophalangealgelenk (MTP-Gelenk) eine Kontraindikation 12. Gleiches gilt für eine Arthrose oder Instabilität im TMT I Gelenk 1314. Der Zustand dieser beiden Gelenke sollte immer berücksichtigt werden, wenn es um die weitere Planung einer operativen Therapie des Hallux valgus geht.
Weitere Kontraindikationen für diaphysäre Osteotomien sind eine schwere Osteoporose, ein deutlich erhöhter distaler Gelenkwinkel (DMAA), der eine Doppelosteotomie erforderlich macht, sowie ausgeprägte periphere Durchblutungsstörungen bzw. schlechte Hautverhältnisse. Ein schmales Os metatarsale I kann aufgrund eingeschränkter Verschiebemöglichkeiten das Korrekturpotential limitieren. Eine ausgeprägte Polyneuropathie oder ein schlecht eingestellter Diabetes mellitus erhöhen das Risiko für Störungen der Wund- und Knochenheilung.
Präoperative Diagnostik
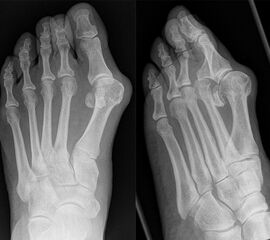
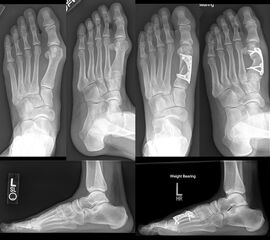
An erster Stelle der bildgebenden Diagnostik steht die konventionelle Röntgendiagnostik. Der betroffene Fuß wird dabei unter Belastung in 3 Ebenen dargestellt. Beurteilt werden der Intermetatarsale-I-Winkel (IM-Winkel), der Hallux valgus Winkel (HV-Winkel), die Lage der Sesambeine, der Arthrosegrad im MTP I Gelenk und ein mögliches plantares Klaffen „gapping“ im Tarsometatarsale-I Gelenk als Hinweis auf eine Gelenkinstabilität. Neben der reinen Beurteilung des Hallux valgus sollten immer auch die Kleinzehen beurteilt werden.
Lassen sich durch die klinische und konventionelle radiologische Untersuchung nicht alle offene Fragen beantworten, kann die Bildgebung durch MRT und CT ergänzt werden, was aber in der Mehrzahl der Fälle nicht erforderlich ist. Typische Indikationen für Schnittbildverfahren sind degenerative Veränderungen des Sesameingleitlagers, eine Osteonekrose der Sesambeine oder die Entwicklung einer Hallux valgus Fehlstellung nach einer Turf toe Verletzung.
Neben den radiologischen Untersuchungsmethoden können weitere Informationen zur Fußmechanik durch eine Pedobarographie 15 oder Ganganalyse gewonnen werden (Link Kapitel Ganganalyse, Pedobarographie).
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken. Bild: Markus Walther.
Konzept der Schaftosteotomien
Für mittelgradige Fehlstellungen stellen die diaphysären Osteotomien wie die Scarf- und die Ludloff-Osteotomie etablierte Verfahren dar. Eine geringere Verbreitung hat die Mau-Osteotomie 16 erfahren, die von der Schnittführung der Scarf Osteotomie sehr ähnlich ist. Bei allen drei Verfahren handelt es sich um langstreckige, schräg verlaufende Osteotomien die jeweils mit Schrauben stabilisiert werden. Kennzeichnend für die Schaftostoeotmien ist die Vielseitigkeit und das breite Indikationsspektrum. Je nach Orientierung der Osteotomieebene kann der erste Strahl plantarisiert, verlängert oder verkürzt werden. Üblicherweise werden diaphysären Osteotomien eingesetzt, wenn distale Verfahren wie Chevron- oder Austin-Osteotomie keine ausreichende Korrektur der Fehlstellung ermöglichen. Ist die Fehlstellung selbst für eine diaphysäre Osteotomie zu ausgeprägt, werden üblicherweise eine Basisosteotomie oder eine Lapidus-Arthrodese eingesetzt. Neben den international verbreiteten Verfahren der Scarf-Osteotomie, der Ludloff-Osteotomie und der Mau-Osteotomie werden von verschiedenen Herstellern Plattensysteme angeboten, welche eine Korrektur im mittleren Schaftbereich mit kurzstreckigen Osteotomie ermöglichen (z.B. T.O.M.-Platte, V-Tek-Platte, Rahmanzadeh-Platte). Gemeinsam haben diese Systeme, dass sich bis heute keine wissenschaftlichen Studien zu den Verfahren finden, sodass eine abschließende Einschätzung nicht möglich ist.
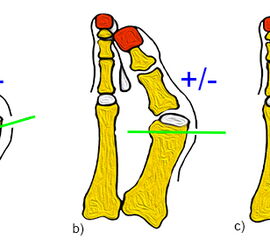
Bei der Scarf-Osteotomie wird das Os metatarsale I durch einen Z-förmigen Schnitt durchtrennt. Je nach Lage der Osteotomie kann der plantare Anteil verschoben, rotiert, verlängert oder verkürzt werden. Die Vielseitigkeit des Verfahrens ist einer der Gründe für die hohe Popularität in Europa. Ein weiterer Vorteil ist die hohe Primärstabilität. Durch die Verzahnung der Knochen ist die Stabilität höher als bei der Mau- oder Ludloff-Osteotomie. Gleichzeitig verhindern die Knochenkanten zuverlässig eine unkontrollierte Verkürzung des Os metatarsale I. Der Begriff „Scarf“ kommt aus der Holzbautechnik. Durch die Verzahnung der Osteotomie entsteht eine hohe Primärstabilität.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte die Bilder anklicken. Bilder: Markus Walther.
Die Mau-Osteotomie ist der Scarf-Osteotomie ähnlich, aufgrund des geraden Schnitts fehlt allerdings die Verzahnung des Knochens am proximalen und distalen Ende der Osteotomie. Die Mau-Osteotomie verläuft von proximal-plantar nach distal-dorsal. Durch diesen Verlauf kommt es bei Belastung zu einer Kompression der Osteotomie, was als Vorteil gegenüber der Ludloff Osteotomie gesehen wird. Auch hier kann durch eine nach lateral-plantar geneigte Osteotomieebene eine Plantarisierung des Os metatarsale I Köpfchens erreicht werden.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken. Bild: Markus Walther.
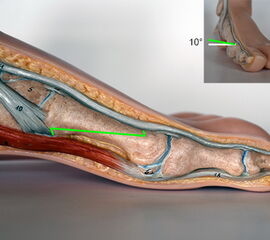
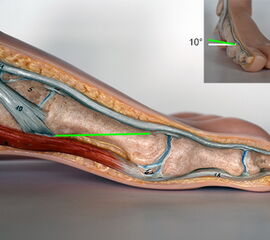
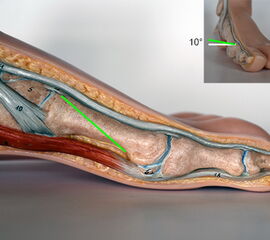
Die Ludloff-Osteotomie verläuft von dorsal-proximal nach distal-plantar und verlässt das Os metatarsale I einige Millimeter proximal des Sesambeingleitlagers. Zur Plantarisierung wird die Schnittebene ca. 10° nach lateral-plantar gekippt.
Die Ludloff-Osteotomie ist im angloamerikanischen Bereich stark verbreitet. Die lange Schrägosteotomie erlaubt eine gute Korrektur auch höhergradiger Fehlstellungen. Durch die fehlende Verzahnung der Knochen ist die Ludloff-Osteotomie anfälliger für eine Verkürzung des Os metatarsale I als beispielsweise die Scarf-Osteotomie. Üblicherweise wird diesem Problem begegnet, dass bevor die Osteotomie vollständig durchgeführt wird, bereits die proximale Osteosyntheseschraube gesetzt wird, welche den Drehpunkt der Korrektur darstellt. Nach Vervollständigung der Osteotomie wird dann die Korrektur durchgeführt und mit einer zweiten Osteosyntheseschraube fixiert. Viele Operateure kombinieren die Ludloff-Osteotomie mit einer winkelstabilen Platte zur Verbesserung der Primärstabilität.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken. Bild: Markus Walther.
Aufklärung und Risiken
- Wundheilungsstörung
- Infektion
- Nerven- u./o. Gefäßverletzungen
- Rezidiv, begünstigt durch weitere Fehlstellungen, wie z.B. ein Pes planovalgus
- Überkorrektur, Hallux varus
- Pseudarthrose
- Fraktur
- Eingeschränkte Beweglichkeit/Mobilisierung
- Materiallockerung, -dislokation, -bruch
- Fakultative Metallentfernung
- Beruflicher Ausfall, je nach sitzender/stehender Tätigkeit 1-8 Wochen
Operationsprinzip
Der Patient wird in Rückenlage mit der Ferse am Ende des Tisches gelagert, Anlage einer Oberschenkelblutleere (sofern von der individuellen Anamnese her möglich) mit ca. 250 mmHg (ca. 100 mmHg über dem Systolischen Blutdruck, Single-Shot Antibiose. Unterschiedlichste Anästhesieformen sind, je nach Patientenpräferenz, möglich, wobei eine Regionalanästhesie in Katheter-Technik auch eine gute postoperative Analgesie erlaubt 17.
Die diaphysären Osteotomien werden über einen medialen Zugang zum Os metatarsale I durchgeführt. Durch ein laterales Release wird der Zug des M. adductor obliquus und transversus reduziert und kontrakte laterale Band- und Kapselstrukturen gelöst 18. Dabei werden die kontrakten Strukturen sequenziell durchtrennt. (Ligamentum metatarsosesamoidale, laterale Gelenkkapsel, Ansätze des M. adductor obliquus und transversus, Ligamentum intermetatarsale) 1920. Das Release sollte auf die kontrakten Strukturen begrenzt bleiben. Das laterale Release verschlechtert die Durchblutung im Metatarsalekopf, eine zu aggressive Weichteildissektion kann auch bei Schaftosteotomien zu einer Osteonekrose des Os Metatarsalekopfs führen 2122.
Die Osteotomieebene kann mit 2 K-Drähten markiert werden. Für die Scarf-Osteotomie werden von der Industrie Sägeschablonen angeboten, welche eine exakte Schnittführung erleichtern. Eine nach lateral-plantar geneigte Osteotomieebene führt zu einer Plantarisierung des Os metatarsale I Köpfchens. Dies ist von Vorteil um die Lastaufnahme des ersten Strahls zu verbessern. Möglich ist auch eine Verlängerung oder Verkürzung des Os metatarsale I.
Ziel des Eingriffs ist es, den Intermetatarsalwinkel auf einen Wert von 3-8° zu korrigieren. Hierzu wird der distale Anteil des Os metatarsale I nach lateral geschwenkt und auf den Sesambeinkomplex zurückgeschoben. Ein zentriert über den Sesambeinen stehender Metatarsalekopf ist ein guter Indikator für eine adäquate Korrektur. Die Korrektur der Fehlstellung sollte knöchern erfolgen. Ein späteres „Geradeziehen“ der Großzehe durch eine Cerclage fibreux hat eine hohes Rezidivrisiko und führt häufig zu einem steifen Großzehengrundgelenk. Bei guter knöcherner Korrektur kann die Gelenkkapsel beim Wundverschluss unter Resektion der überschüssigen Kapselanteile spannungsfrei verschlossen werden. Nach dem Kapselverschluss sollte eine freie Beweglichkeit im Großzehengrundgelenk vorhanden sein.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken. Bild: Amol Saxena.
Diaphysäre Osteotomien können mit einer Akin-Osteotomie kombiniert werden, zur gleichzeitigen Korrektur eines Hallux valgus interphalangeus und zur Zentrierung der Strecksehne über dem Drehpunkt des Großzehengrundgelenks.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken. Bild: Markus Walther.
Nachbehandlung
Die Nachbehandlung umfasst regelmässige Wundkontrollen und Verbandswechsel. Der Fadenzug erfolgt nach ca. 14 Tagen. Bei stabiler Osteosynthese erfolgt für 6 Wochen eine schmerzadaptierte Vollbelastung in einem Verbandsschuh. Die Verwendung von Unterarmgehstützen ist optional. Zur Redression der Weichteile wird ein Kramer-Verband für die ersten 2 Wochen angelegt. Nach Abschluss der Wundheilung kann alternativ eine Großzehen-Bandage eingesetzt werden.
Entsprechend Leitlinie (www.awmf.de) ist eine Thromboseprophylaxe bei tatsächlicher Vollbelastung und frei beweglichem Sprunggelenk nicht erforderlich.
Die eigenständige Bewegung und Mobilisation im Großzehengrundgelenk und Interphalangealgelenk kann durch Physiotherapie, Lymphdrainage und Gangschule unterstütz werden. Eine radiologische Kontrolle erfolgt zur Dokumentation des Operationsergebnisses intraoperativ und nach 6 Wochen im Konfektionsschuh.
Zum Lesen der Bildbeschreibung und zur Vollansicht bitte das Bild anklicken. Bild: Markus Walther.
Ergebnisse
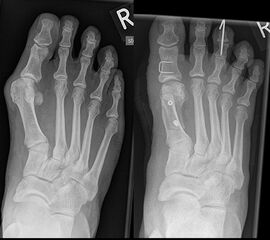
Sowohl für die Scarf-Osteotomie 4232425, als auch für die Ludloff-Osteotomie 52627 sind in der Literatur gute Resultate dokumentiert. Choi et al. 28 berichteten in einer prospektiven Fallkontrollstudie über eine sehr gute Korrektur des Hallux valgus Winkels von 29° auf 10,6°, des Intermetatarsalwinkels von 13,6° auf 5,6° bei guter Rezentrierung der Sesambeine. Die Gesamtkomplikationsrate lag bei 15%. Eine Hallux varus Fehlstellung entwickelte sich in 4%, eine progrediente Arthrose führte in 4% zur Notwendigkeit einer Arthrodese.
In einer Metaanalyse verglich die Autorengruppe um Schuh et al. 29 die Ergebnisse verschiedener Ostetomieformen zur Korrektur des Hallux valgus. Die Gesamtkomplikationsrate bei der Ludloff-Osteotomie lag bei 23,7%. Die Korrektur des Hallux valgus Winkels wurde mit 23,3° angegeben, die Korrektur des Intermetatarsalwinkels lag bei 9,2°.
Eine biomechanische Untersuchung von Unal et al. 30 zeigte, dass die Ludloff-Osteotomie mit alleiniger Schraubenosteosynthese die geringste Primärstabilität aufweist – insbesondere im Vergleich zu Mau- und Scarf-Osteotomie. Nur wenige Arbeiten zur Mau-Osteotomie finden sich in der Literatur. Hyer et al. 31 verglich die Mau Osteotomie mit der Crescentic-Osteotomie. In diesem Vergleich fanden sich bei der Mau-Osteotomie deutlich geringere Raten an Metatarsus primus elevatus (70% vs. 8,3%), Pseudarthrosen (50% vs. 4,2%) bei ähnlich guter Korrektur der Fehlstellung. Insgesamt war die Komplikationsrate bei der Mau Osteotomie mit 37,5% zwar besser als bei der Crescentic Osteotomie (60%), letztlich aber immer noch signifikant höher als die Werte, die sich für die Scarf- und Ludloff-Osteotomie finden. Dies mag sicher einer der Gründe sein, warum die Mau-Osteotomie, verglichen zu Scarf und Ludloff kaum Verbreitung gefunden hat.
Aktuelle Trends
In der letzten Zeit haben minimalinvasive Techniken an Bedeutung gewonnen 32. Ein weit verbreitetes Verfahren ist die minimalinvasive Chevron-Osteotomie, welche den Indikationsbereich für distale Osteotomien stark erweitert hat. Damit lassen sich erhöhte Intermetatarsalwinkel korrigieren, die offen nur durch Schaftosteotomien zu adressieren waren (siehe Kapitel Minimalinvasiver Chevron und Akin).
Es bleibt abzuwarten, ob die minimalinvasiven Techniken die offenen Verfahren verdrängen werden. Aktuell ist eine Überlegenheit der minimalinvasiven Verfahren am ersten Strahl nicht belegt und die offenen Verfahren besitzen unverändert ihre Indikation bei zuverlässigen Ergebnissen.
Weitere Literatur
Waizy H. Die aktuelle S2e-Leitlinie zum Hallux valgus. Bayerisches Ärzteblatt 12; 656-660; Dezember 2015.