Einleitung
Die proximale oder basisnahe Korrekturosteotomie des Metatarsale I wird bei fortgeschrittenen Hallux-valgus-Deformitäten (mit und ohne Inkongruenz des Großzehengrundgelenks) empfohlen. In der Regel wird die knöcherne Korrektur des MT I mit einem distalen Weichteilrelease des MTP-I-Gelenks kombiniert. Der Weichteileingriff wird entweder durch einen zusätzlichen lateralen Zugang zum Gelenk oder über einen von medial durchgeführten Gelenkzugang transartikulär (oder in „over the Top"-Technik über die Strecksehne von medial präpariert) vorgenommen.
Die ursprünglich von McBride beschriebene Technik der distalen Weichteilpräparation umfasste eine Lockerung der lateralen MTP-I-Gelenkkapsel, einen Transfer der Adductor-hallucis-Sehne an den MT-I-Kopf lateral, eine Resektion des lateralen Sesambeines, eine Resektion der medialen Pseudoexostose des Metatarsale I sowie eine Raffung der MTP-I-Gelenkkapsel medial (L- Kapselraffung, V-Y- Kapselraffung, etc) in unterschiedlichen Techniken. Durch Roger Mann wurde diese Technik erheblich modifiziert und „distales Soft-tissue-Realignment“ genannt 1.
Unterschiedliche basisnahe Osteotomien werden in der Literatur beschrieben 2345 (Thomas M. 2009).
Die häufigsten OP- Techniken sollen in diesem Kapitel ausgeführt werden 6.
- Die proximale aufklappende Korrekturosteotomie des MT I („opening wedge“)
- Die proximale Verschiebeosteotomie des MT I
- Die proximale Crescentic-Osteotomie des MT I
- Die proximale Chevron-Osteotomie des MT I
- Die proximale zuklappende Osteotomie des MT I („closing wedge“)
Zur OP- Technik der proximalen Osteotomie gehört ergänzend der distale Weichteileingriff am MTP I. Hierzu muss entweder ein 2. Zugang zur Eröffnung des MTP I lateral vorgenommen werden oder das Weichteil- „Release „ wird durch einen medialen Zugang von transartikulär vorgenommen. Durch die rasanten Entwicklungen der Osteosynthesematerialien in den letzten Jahren, insbesondere die Weiterentwicklung der winkelstabilen Implantate, sind auch die basisnahen Osteotomien heute frühzeitig belastbar 78.
Für die Korrektur hoher Intermetatarsalewinkel, insbesondere in Fällen einer Hypermobilität des TMT I- Gelenkes konkurriert diese Methode mit der Lapidus-Arthrodese 9101112.
Operationsindikation
Bei moderater und schwerer Hallux-valgus-Deformität mit inkongruentem MTP-I-Gelenk sowie bei schwerer Hallux-valgus-Deformität mit schmalen Metatarsale-I-Schaft (IM-Winkel I/II>17°, HAV-Winkel>35° besteht die Indikation zur basisnahen Korrekturosteotomie am MT I.
Der Gelenkerhalt und die Wiederherstellung der Funktion bei erhaltener Zehenlänge ist ein wesentliches Ziel dieser Operationsmethode. Der Knorpelüberzug im Großzehengrundgelenk sollte hierzu in ausreichender Qualität erhalten sein 131415. Ein Knorpeldefekt im metatarso-sesamoidalen Gelenkanteil scheint hierbei nachrangig zu sein.
Operationsprinzip
Die knöcherne proximale Korrektur des Metatarsale I ist regelhaft mit einer distalen Weichteillockerung am MTP I kombiniert.
Das distale Weichteilrelease stellt mit der Eröffnung des Großzehengrundgelenks mit Synovektomie und Lockerung der Sesambeinaufhängung stellt den 1. Schritt dar. Die Tenotomie des Adductor hallucis oder auch die Versetzung des Sehnenansatzes des Adductor hallucis wird zunehmend verlassen und vor allem bei sehr ausgeprägten und rigiden Deformitäten angewandt. Nach der weichteiligen Korrektur folgt die proximale Korrekturosteotomie des MT I in der jeweils gewählten Technik. Ausschlaggebend für den Erfolg der Operation ist die Korrektur der Deformität in der Transversal- und der Frontalebene sowie die Wiederherstellung eines weichteilig und knöchern kongruenten Großzehengrundgelenkes bei weitgehend freier Beweglichkeit. Folgende Richtgrößen sollten korrigiert werden:
- Überlänge des MT I
- Sesambeinposition
- Kongruenz des MTP-Gelenks
- Hallux-valgus-Winkel
- Intermetatarsale Winkel I/II
- Proximaler Artikulationswinkel (PAW)
- Extensions- oder Flexionsdeformitäten des MT I
Kontraindikationen
- Osteopenie
- Fortgeschrittene Arthrose des MTP-I-Gelenks
- pAVK mit mangelhafter Durchblutung des betroffenen Fußes
- Florider Infekt
- Spastik (z.B. infantile Zerebralparese, Apoplex)
- Hyperlaxitätssyndrome (z.B. Ehlers-Danlos, Marfan etc.)
- Offene Epiphysenfuge der MT-I-Basis
- Instabilität des TMT I
- Insulinpflichtiger Diabetes mellitus mit relevanter Mikro- und Makroangiopathie.
Operationstechnik
Lagerung: Rückenlage und Blutleere (wahlweise Unterschenkel- oder Oberschenkelblutleere). Unterlagern der ipsilateralen Beckenhälfte durch Trochanterkissen. Hierdurch Ausgleich der Hüftaußenrotation.
Alternative: Lagerung auf einer Unterschenkelbank oder in einem Beinhalter.
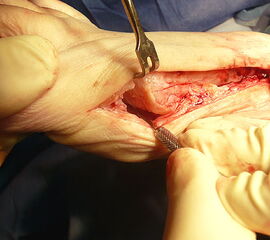
Weichteileingriff: Unterschiedliche Zugangswege sind beschrieben um die Weichteile am MTP I zu korrigieren: Die laterale MTP Gelenkkapsel kann entweder durch einen transartikulären medialen Zugangsweg oder einen isolierten lateralen Zugangsweg gelockert werden. Über diese Zugänge kann zusätzlich die Aufhängung des Sesambeinapparates gelockert bzw inzidiert werden und bei besonders rigiden Deformitäten auch der Ansatz des m. adduktor hallucis abgesetzt werden. Die Technik der Verlagerung des distalen Adduktorenansatzes oder gar die Resektion des lateralen Sesambeines wird heute nur in Ausnahmefällen angewandt16.
Die intermetatarsale Technik bietet den Vorteil der besseren Übersicht, allerdings entstehen an der Gelenkkapsel gehäuft Hämatome , die später zu Verhärtungen des Weichteilmantels und sekundärer Bewegungseinschränkung des Gelenkes führen können. Die transartikuläre Technik ist wegen der schlechteren Übersicht eher für den Fortgeschrittenen geeignet, bietet jedoch den Vorteil der geringeren lokalen Schwellneigung und spart die zusätzliche Insion lateral.
Nur bei kontrakten Gelenken ist eine Tenotomie des Adduktoren Komplexes erforderlich. Falls eine manuelle Überdehnung im MTP-I-Gelenk (von mindestens 40°) nach Durchführung der oben beschriebenen Technik noch nicht gelingt, ist eine zusätzliche laterale Kapselstichelung oder sogar Kapselinzision erforderlich.
Knöcherner Eingriff
Vor Beginn einer Basisosteotomie wird über einen bogenförmigen Hautschnitt unter Schonung von Gefäßen und Nerven das Großzehengrundgelenk eröffnet. Dann kann nach Kapselinzision (L-förmig, T-förmig oder in V-Y- Technik) das Gelenk dargestellt werden.
Der Knorpelzustand kann jetzt inspiziert werden, anschließend wird die Pseudoexostose von distal nach proximal abgetragen um einen zu weit ins Gelenk führenden Sägeschnitt zu vermeiden. Die Gleitrinne der Sesambeine sollte hierbei unbedingt erhalten werden.
(Danach wird die Weichteillockerung am MTP I wie oben beschrieben angeschlossen.)
Zur Darstellung der Basis des Metatarsale I wird ein dorsomedialer Hautschnitt angelegt. Über diesen Schnitt wird das proximale Metatarsale bis zum TMT I- Gelenk dargestellt. Der Hautschnitt erfolgt entweder in Verlängerung des medialen Zugangs zum MTP I oder wird als separater Schnitt zusätzlich zum medialen Gelenkzugang gewählt. Schonend wird das Metatarsale knöchern im proximalen Drittel freigelegt. Die Osteotomie liegt idealerweise auf Höhe des Übergangs von Metaphyse zu Diaphyse 6.
Der Autor bevorzugt die bikortikale Osteotomie mit Verschiebung des distalen Fragments nach lateral und zusätzlicher lateraler Keilentnahme, um eine maximale Korrektur in allen Ebenen zu erzielen. Die Osteotomiehöhe wird bei allen proximalen Osteotomien unter Bildwandlerkontrolle festgelegt. Nun werden Rotationsmarkierungen (2x K-Draht oder Knochennut senkrecht zur geplanten Osteotomie Ebene) gesetzt. Dann erfolgt die Osteotomie des Schaftes. Bei der Chevron-Osteotomie 17718, Crescentic-Osteotomie 19820 oder auch der Lateralverschiebeosteotomie, (Thomas M. 2009) werden beide Corticales durchtrennt. Dies ermöglicht ein maximales Korrekturpotential, die Osteotomie ist jedoch instabil und sollte daher vorzugsweise mit Winkelstabilität und zusätzlicher Kompression versorgt werden. Durch die Verwendung winkelstabiler Implantate, ggf. in Kombination mit Zugschrauben, können die Patienten heute frühzeitig belasten 78. Hierdurch gewinnen die Patienten wesentlich an Mobilität.
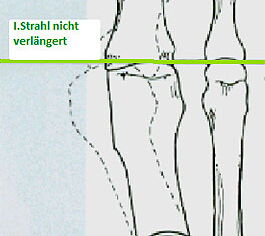
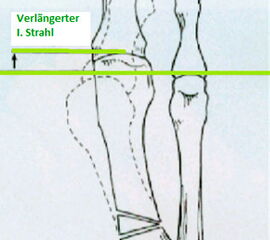
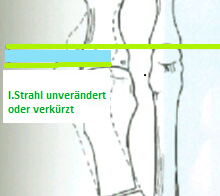
Anders verhält es sich bei der aufklappenden 16 oder zuklappenden Osteotomie 21. Bei der Durchführung dieser Osteotomien wird nur eine Kortikalis durchtrennt. Das heißt, die zuklappende Osteotomie mit lateraler Keilentnahme erhält die mediale Kortikalis, die aufklappende Osteotomie erhält die laterale Kortikalis durchgeführt. Typischer Weise ist die aufklappende Osteotomie mit einer milden Verlängerung des Metatarsale I 5, die zuklappende Osteotomie häufig mit einer milden Verkürzung des MT I verbunden.
Durch das laterale Zuklappen bzw. das mediale Aufklappen der Basisosteotomie besteht das Risiko für eine Erhöhung des distalen Gelenkflächenwinkels des MT I („distal metatarsal articular angle“ (DMAA) oder auch proximaler Artikulations Winkel (PAW) genannt).
Sofern dieser Fall eintritt, ist es erforderlich, den DMAA bzw PAW durch eine modifizierte Chevron-Osteotomie mit medialer Keilentnahme zu korrigieren. Der Gelenkflächenwinkel sollte, senkrecht zur Schaftachse des Metatarsale I gemessen, nicht mehr als 8° betragen.
Sämtliche Osteotomien können mit verschiedenen Osteosynthesematerialien stabilisiert werden 22. Kirschner-Draht-Osteosynthesen sind in mehreren Veröffentlichungen mit biomechanischen Untersuchungen den Plattenosteosynthesen unterlegen 23. In den neueren Studien wird die Verwendung von winkelstabilen Systemen in Verbindung mit Zug- oder Kompressionsschrauben als gegenwärtige stabilste Osteosyntheseform empfohlen 24. Bei Verwendung von Standardschrauben oder Kirschner-Drähten muss mit einer verlängerten Ausheildauer bei erhöhter Komplikationsgefahr gerechnet werden 7325.
Nachbehandlung
Nachdem Kapselverschluß und Wundverschluß sollte ein Redressionsverband mit Zügelung des 1. Strahles angelegt werden. Eine Gipsschiene wird nur in Ausnahmefällen bei einer „nichtbelastungsstabilen“ Osteosynthese oder zu erwartender mangelnder Compliance des Patienten angelegt. Alle anderen Patienten erhalten routinemäßig am 2. Tag nach Operation einen kurzen Walker oder Entlastungsschuh mit steifer Sohle und Abrollhilfe, um mit der Teilbelastung des operierten Fußes beginnen zu können. In Abhängigkeit von der jeweiligen Patientencompliance sollte spätestens 14 Tage nach OP das krückenfreie Gehen möglich sein. Eine Hallux-valgus-Redressionsbandage wird nach Abschluss der 2. postoperativen Woche bis zum Ende der 6. postoperativen Woche getragen. Bei regelrechtem Heilungsverlauf ist ab diesem Zeitpunkt die Vollbelastung im zugerichteten Straßenschuhwerk mit Abrollhilfe und Sohlenversteifung erlaubt. In den Fällen verlängerter Schwellneigung des operierten Beines ist nach Thromboseausschluß das Tragen eines Unterschenkelkompressionsstrumpfes Klasse II zu empfehlen.
Lymphdrainage und Physiotherapie werden ab dem 1. postoperativen Tag durchgeführt 26. Eine analgetische und antiphlogistische Standardtherapie beginnt unmittelbar nach dem operativen Eingriff. Bis zur ausreichenden Belastung erfolgt die risikoangepasste Heparinisierung.
In vielen Operationszentren wird heute ein distaler Ischiadicus Block (DIB) in Form einer Einzelinjektion oder sogar als Katheter über mehrere Tage zur primären postoperativen Analgesie verwendet 27.
Weitere Literatur
- Thomas M (2009) Die proximale Verschiebeosteotomie mit winkelstabiler Plattenosteosynthese zur Korrektur der fortgeschrittenen Hallux valgus Deformität. FussSprungg 7: 14- 21